不同剂量利伐沙班对非瓣膜性房颤抗凝效果的影响*
2021-04-08陆文静李晓烨计秋旖戴佩芳李晓宇吕迁洲叶岩荣
邹 烨,陆文静,李晓烨,计秋旖,戴佩芳,李晓宇,吕迁洲,叶岩荣
(复旦大学附属中山医院药剂科,上海 200032)
心房颤动(简称房颤,AF)是临床最常见的快速性心律失常,是导致卒中、心力衰竭及死亡的主要原因[1]。流行病学研究表明,房颤患者数美国接近300 万,欧洲880 万,全球达 3 000 万[ 2]。房颤发病率与年龄呈正相关,65 岁以上人群患病率接近6%,80 岁以上高达10%[3]。预防非瓣膜性房颤(NVAF)引起的血栓栓塞事件是降低血栓栓塞发生率的重要手段。如今越来越多的新型口服抗凝药(NOACs),如达比加群、阿哌沙班、利伐沙班和伊多沙班被建议用于预防和/或治疗血栓栓塞性疾病,包括房颤、肺栓塞、深静脉血栓形成、急性心肌梗死和骨科手术[4]。原国家食品药品监督管理总局(SFDA)在 2015 年5 月已批准利伐沙班用于 NVAF 成人患者。与传统抗凝药华法林相比,利伐沙班起效迅速、治疗窗宽、剂量固定、服用方便、生物利用度高、受食物和药物影响小[5]。我国当前推荐使用利伐沙班治疗NVAF 的日剂量为20 mg(肾功能降低患者为15 mg)。但据报道,亚洲人群因利伐沙班相关出血事件而造成住院的发生率已达6.9%[5]。本研究中采用回顾性队列研究方法,评估使用不同剂量利伐沙班在不同人群抗凝治疗的有效性及安全性,以及可能导致用药后出血的相关危险因素,为确定NVAF 患者使用利伐沙班的安全剂量提供参考。现报道如下。
1 资料与方法
1.1 一般资料
纳入标准:有NVAF 临床指征,且符合《心房颤动:目前的认识和治疗的建议(2018)》指南中NVAF 诊断标准[6],即心电图提示 P 波消失,f 波代之,频率为 350 ~600 次/分,QRS 波节律绝对不规则,表现为RR 间期不匀齐,QRS 波形态多正常;患者均服用利伐沙班片(Bayer Pharma AG,批号为 2017S00208,规格为每片10 mg 或 20 mg)10 mg、15 mg 或 20 mg 进行抗凝治疗,且至少连服4 周[7];在我院接受择期导管消融术,术前24 h 停用利伐沙班,并在去除鞘管后3 ~4 h 恢复利伐沙班抗凝治疗。本研究经医院医学伦理委员会批准,患者签署知情同意书。
排除标准:消化性溃疡;血小板减少;肝硬化或严重肝功能损害(Child-Pugh B 级或C 级);严重肾功能不全[预测肾小球滤过率(eGFR)< 30 mL /(min·1.73 m2),eGFR < 60 mL /(min·1.73 m2)为肾功能不全];有颅内出血史;同时使用任何其他抗凝药物或给予酮康唑、环孢素全身用药。
病例选择与分组:本研究为回顾性队列研究,收集我院心内科病区2017 年3 月至6 月收治的拟行射频消融术的NVAF 患者201 例,参考文献[8],按利伐沙班日剂量分为低剂量组(2.5 ~ 15 mg /d,92 例)和高剂量组(> 15 ~ 20 mg /d,109 例)。
1.2 方法
记录纳入患者的临床基本特征,如性别、年龄、既往史,是否合并高血压、高血脂、糖尿病、卒中等,以及肝、肾功能;患者合并用药(包括抗血小板药物等)情况;患者C 反应蛋白(CRP),血糖(糖化血红蛋白、空腹血糖、餐后血糖),肾功能(血肌酐、尿酸、血尿素氮等),肝功能指标(总胆红素、结合胆红素、白蛋白、球蛋白等),心功能指标(肌酸激酶、肌酸激酶同工酶MB、心肌肌钙蛋白T、N-端脑利钠肽前体等)检测结果;患者入院后第2 天的凝血功能指标[包括凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、凝血酶时间(TT)、国际标准化比值(INR)]检测结果。分别于患者出院后 1,2,3,6,9,12 个月时进行随访。遵循随机化原则,分析影响利伐沙班用药剂量的因素,用单因素方差分析法找出主要因素。将患者分为出血和未出血两组,其中严重出血定义为出血导致血红蛋白降低≥20 g / L,输血≥2 U,关键脏器症状性出血,或致命性出血;其他类型的出血被定义为轻微出血[9]。对出血危险因素进行分析,用多因素回归分析法找出主要危险因素。根据患者的合并症、合用药物情况、血红蛋白水平、肝肾功能等实验室指标,以及住院和随访期间记录的出血事件发生率,评定每位患者的房颤血栓危险度(CHA2DS2-VASc)评分和出血风险(HAS-BLED)评分[10],用于血栓栓塞和出血事件的危险分层。
1.3 疗效判定标准[11]
显效:凝血功能恢复且无不良事件发生;有效:凝血功能改善后有轻微不良事件发生;无效:出血症状无缓解且有严重不良事件发生。
1.4 统计学处理
2 结果与分析
2.1 临床资料
两组患者的平均年龄,年龄≥65 岁比例,eGFR 水平,肾功能不全,CHA2DS2-VASc 评分,合并冠心病比例,联用阿司匹林、氯吡格雷、他汀类药物、胺碘酮、质子泵抑制剂比例与利伐沙班用量显著相关。详见表1。
2.2 出血、凝血指标
结果见表2。可见,两组患者用药后INR 值均达标,且在安全范围内,无须密集调整利伐沙班使用剂量。两组患者凝血指标比较,差异无统计学意义(P >0.05),仅用药后PT 稍有延长,且在安全范围内。表明高低剂量利伐沙班用于NVAF 患者均有显著的抗凝效果。
2.3 多因素回归分析
随访期间确定有23 例(11.44%)患者发生出血,临床主要表现为牙龈、鼻腔、皮下黏膜、消化道、眼底部出血及血尿,部分患者全身有2 处以上出血。应用多因素回归分析法,将服用不同剂量利伐沙班可能导致出血的危险因素包括年龄≥65 岁,合并冠心病、肾功能不全,利伐沙班日剂量,联用阿司匹林、氯吡格雷、他汀类、胺碘酮和PPI,以及CHA2DS2-VASc 评分纳入回归分析。结果见表3。可见,利伐沙班日剂量、联用阿司匹林及HAS -BLED 评分均与利伐沙班相关出血风险呈正相关。
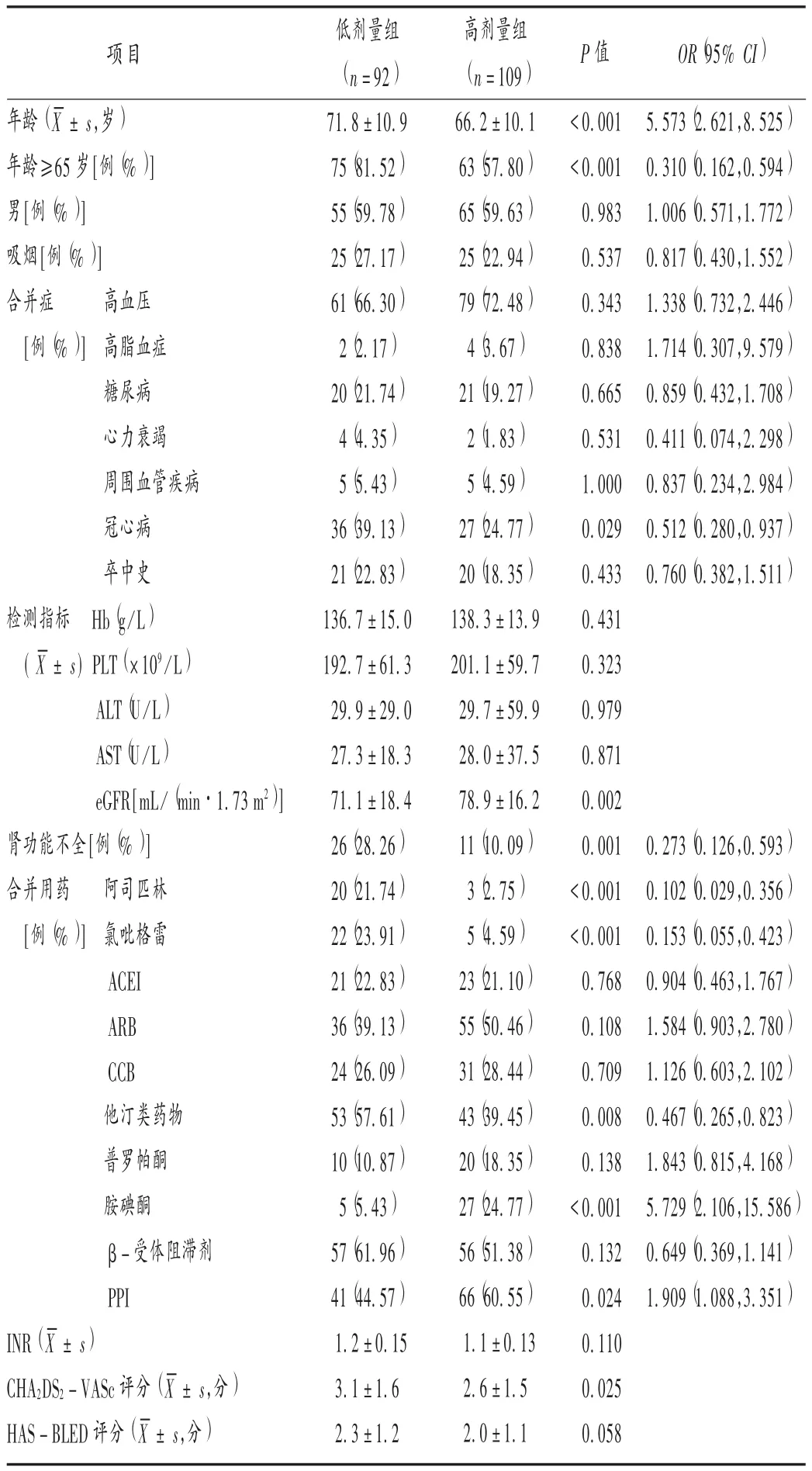
表1 两组患者临床资料比较Tab.1 Comparison of the patients′ general data between the two groups
表2 两组患者用药前后临床出血、凝血指标比较()Tab.2 Comparison of clinical bleeding and coagulation indexes between the two groups before and after medication()
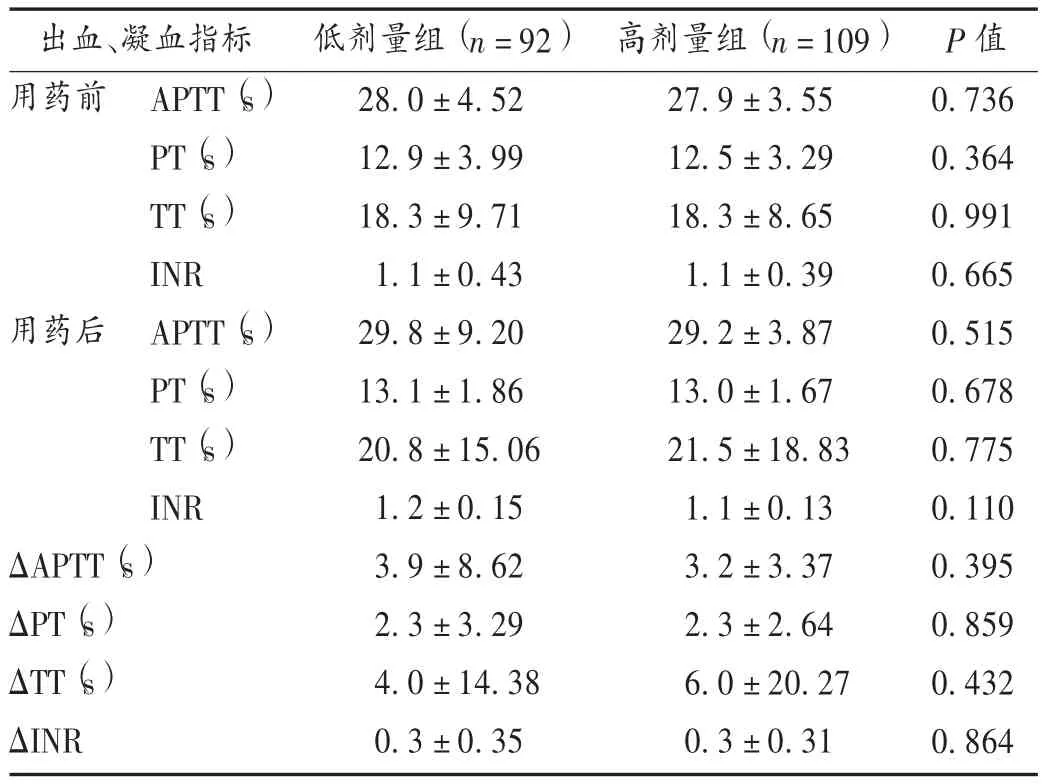
表2 两组患者用药前后临床出血、凝血指标比较()Tab.2 Comparison of clinical bleeding and coagulation indexes between the two groups before and after medication()
出血、凝血指标用药前 APTT(s)PT(s)TT(s)INR用药后 APTT(s)PT(s)TT(s)INR ΔAPTT(s)ΔPT(s)ΔTT(s)ΔINR低剂量组(n =92)28.0 ± 4.52 12.9 ± 3.99 18.3 ± 9.71 1.1 ± 0.43 29.8 ± 9.20 13.1 ± 1.86 20.8 ± 15.06 1.2 ± 0.15 3.9 ± 8.62 2.3 ± 3.29 4.0 ± 14.38 0.3 ± 0.35 0.736 0.364 0.991 0.665 0.515 0.678 0.775 0.110 0.395 0.859 0.432 0.864 P 值高剂量组(n =109)27.9 ± 3.55 12.5 ± 3.29 18.3 ± 8.65 1.1 ± 0.39 29.2 ± 3.87 13.0 ± 1.67 21.5 ± 18.83 1.1 ± 0.13 3.2 ± 3.37 2.3 ± 2.64 6.0 ± 20.27 0.3 ± 0.31
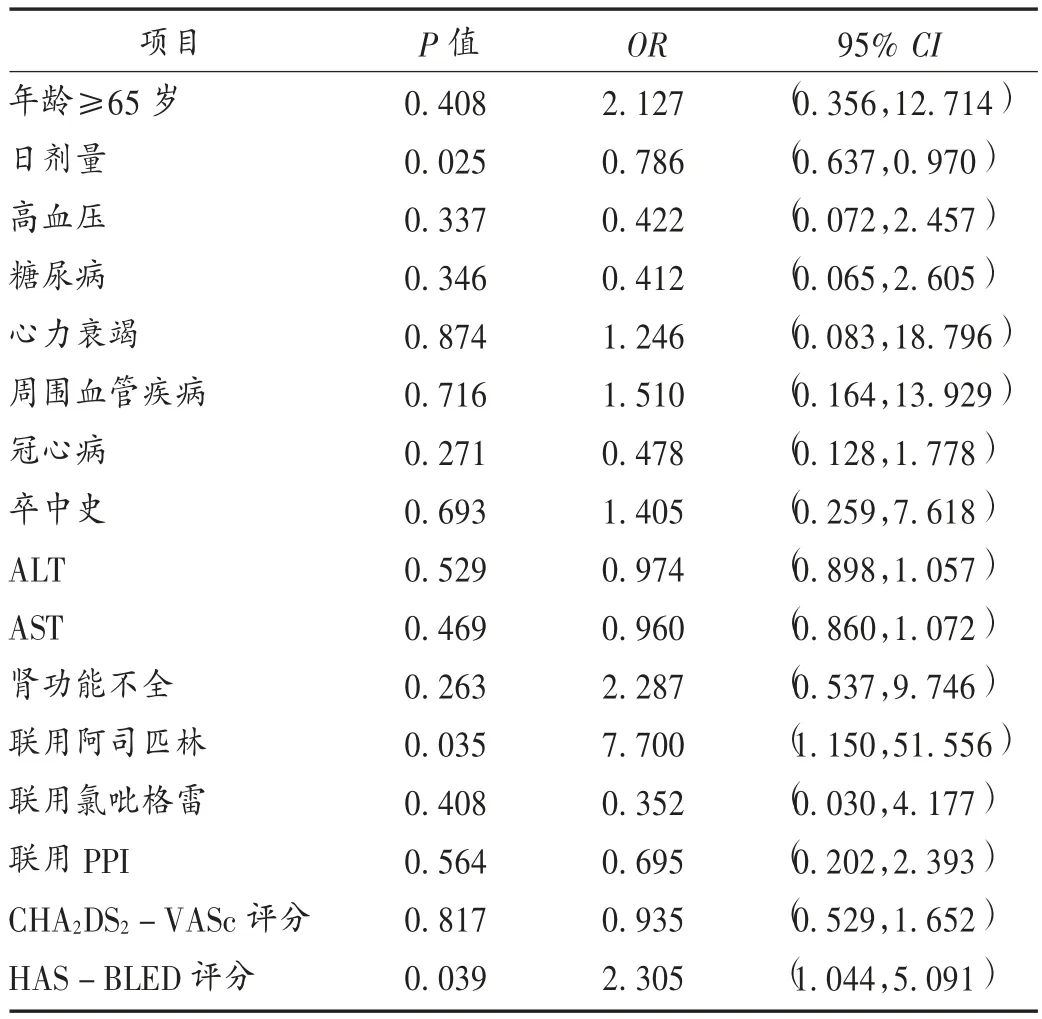
表3 利伐沙班可能导致出血的危险因素分析Tab.3 Risk factors of rivaroxaban-induced bleeding
3 讨论
尽管NOACs 相对于维生素K 拮抗剂(VKA)有明显优势,出血风险发生率较低,但仍有研究发现其获益与风险并存[12]。在一项东亚人群的研究中发现,低剂量NOACs 相比华法林,能减少缺血性卒中、全身血栓、死亡及颅内出血的风险,大剂量NOACs 则会增加患者的出血概率[9]。
欧洲心脏节律协会(EHRA)认为,目前在NOACs 使用中有15 个需要临床可靠证据证实的问题,其中包括错误剂量处理、伴有慢性肾病和药物过量处理等[13]。可见,利伐沙班相关出血因素不仅有剂量,本研究拟找出其他出血相关因素。选择具体剂量时,考虑到利伐沙班的特异性,应根据指南推荐、年龄、肾功能、CHA2DS2-VASc 评分、合并其他疾病和联合用药情况给予合适的剂量、强度和给药方案,以取得更佳的临床疗效。
本研究结果表明,年龄,肾功能,CHA2DS2-VASc评分,合并冠心病,联用抗血小板药物、他汀类药物、胺碘酮、PPI 与利伐沙班用量明显相关,但使用不同剂量利伐沙班时患者凝血功能指标均在正常范围内。多因素回归分析发现,利伐沙班日剂量、联用抗血小板药物和CHA2DS2-VASc 评分是NVAF 患者使用利伐沙班所致出血的危险因素。
GRAHAM 等[14]发现,年龄(尤其是≥65 岁)也是影响利伐沙班使用剂量的主要因素。研究表明,利伐沙班导致出血风险和死亡率增加可能与患者年龄较大相关,由于其血浆峰浓度维持时间为2 ~4 h,用于年轻健康患者的半衰期为 5 ~ 9 h,用于老年患者的半衰期为 11 ~ 13 h[15],但确有部分高龄房颤患者因体质量指数偏低、代谢功能减退、服药品种多、合并慢病多、出血风险增加[16]等原因应用较小日剂量,本研究结果与报道一致。
肾功能也与利伐沙班的临床使用剂量密切相关。利伐沙班在人体内主要通过肾脏排泄,《2019 AHA/ACC/HRS 心房颤动患者管理指南》建议,应在NOACs 治疗前检测患者肝、肾功能,且此后每年至少检测 1 次[17]。KUBITZA 等[18]研究发现,利伐沙班片清除率随着肾功能损害程度的增加而降低,继而导致血药浓度和药效增加。
合并冠心病患者使用的抗血小板药物(阿司匹林、氯吡格雷)及他汀类药物、胺碘酮、PPI 类药物是影响利伐沙班使用剂量的重要因素。冠心病患者一般需长期口服抗血小板药物阿司匹林和氯吡格雷,利伐沙班与抗血小板药物联用有叠加出血风险。GIBSON 等[19]的研究显示,每日2 次低剂量(2.5 mg)利伐沙班加双抗血小板治疗(阿司匹林+氯吡格雷)的出血率较低。ANTONIOU 等[20]报道,NOACs 与辛伐他汀或洛伐他汀合用可导致重大出血风险增加,这是因为NOACs 的吸收取决于 P-糖蛋白(P-gp)系统,而糖蛋白抑制剂胺碘酮可增加NOACs 的 血 浆 浓 度[21]。RAY 等[22]的 研 究 结 果 表 明 ,NOACs 联合PPI 疗法可大幅增加胃肠道出血风险,利伐沙班频发且潜在的严重并发症为胃肠道出血,PPI 类药物对利伐沙班剂量的影响可能是由于使用PPI 的患者一般合并上消化道疾病史或出血迹象,以及当前使用增加出血风险的药物,胃肠道出血可能较大,本研究结果与上述研究相符。
据调查,CHA2DS2-VASc 评分较高的NVAF 患者出血风险较高[23],而卒中风险评分的增加与更频繁的大出血相关[24]。CHA2DS2-VASc 评分(含充血性心力衰竭/左心功能不全,高血压,≥75 岁,糖尿病,既往中风或短暂性脑缺血发作或血栓栓塞,血管疾病,65 ~74 岁,女性,共8 项,满分9 分)是衡量房颤患者中风风险的方法,可通过使用口服抗凝剂以帮助预防血栓形成事件,这验证了CHA2DS2-VASc 评分与利伐沙班的使用剂量有显著相关性。
NVAF 患者使用不同剂量利伐沙班均疗效显著、安全 性 高 。XIONG 等[25]的 研 究 表 明 ,单 剂 量 /大 剂 量NOACs 方案与华法林相比具有更佳的疗效和安全性。利伐沙班无须结合抗凝血酶Ⅲ,其作用机制是抑制凝血酶原酶复合物中结合的游离Ⅹa 和Ⅹa 因子[26],阻断凝血的内源性和外源性途径,同时抑制凝血酶和血栓形成[23]。利伐沙班有更可预测的抗凝作用,无须常规监测抗凝活性[27],大大提高了患者的用药依从性。
利伐沙班日剂量是引起出血的主要危险因素。一项Meta 分析结果显示,低剂量利伐沙班可有效减少主要出血(特别是肝、肠道出血)的风险[28]。因此,对于有出血史患者不建议使用大剂量(>15 mg/d)利伐沙班抗凝。
本研究中,联合使用抗血小板药物阿司匹林是利伐沙班引起出血的主要危险因素之一。一项EXPAND 研究显示,在接受利伐沙班抗凝治疗的日本NVAF 患者中,抗血小板药物的同时使用与大出血有关,且HAS-BLED评分的某些指标与利伐沙班的主要出血事件独立相关[29],与本研究结果一致。当前指南推荐,在急性冠状动脉综合征或经皮冠状动脉介入治疗等特殊情况下才需联合应用[17]。利伐沙班与其他抗凝药会产生加和作用,应尽量避免联用。
本研究中服用低剂量NOACs 的患者年龄更大,CHA2DS2-VASc 评分和HAS-BLED 评分及合并症比例均更高。NOACs 的剂量大小不仅和抗凝效果密切相关,而且是临床用药中需要解决的问题。
综上所述,NVAF 患者的年龄、肾功能和CHA2DS2-VASc 评分,合并冠心病,使用抗血小板药物、他汀类药物、胺碘酮、PPI 与其使用利伐沙班剂量高低显著相关;使用不同剂量利伐沙班治疗均安全有效;利伐沙班日剂量、联用抗血小板药物和HAS-BLED 评分是NVAF 患者使用利伐沙班的出血危险因素,其中联用抗血小板药物既是影响利伐沙班使用剂量的重要因素,同时也与出血密切相关。
本研究存在一定的局限性,如仅为回顾性队列研究,且只针对利伐沙班抗凝进行研究,样本量较少,还需大样本、多中心、前瞻性的随访观察进一步研究证实。此外,部分病史记录的患者出院后未定期随访,可能少报或记录假性出血事件,但未体现在整体结果中。种族、环境、年龄等不同会导致使用利伐沙班后出血情况的差异。此外,利伐沙班使用日剂量还受体质量、肾功能、亚洲人与白种人群的药代动力学差异等因素的影响。
