Q值调整联合单眼视LASIK治疗近视伴老视的疗效
2021-04-07李霞毛凯波王敏董文卫蔡劲锋
李霞 毛凯波 王敏 董文卫 蔡劲锋
作者单位:上海爱尔眼科医院 200030
老视是一种随着年龄增长,视近能力逐渐下降的状态,发生的原因主要是晶状体弹性下降,睫状肌力量减弱以及晶状体弯曲度改变。随着我国人口结构的老龄化,预计到2030年,60岁及以上人口将达到3.35亿,占总人口的21.9%。对屈光医师而言,在矫正屈光不正的同时治疗老视是一个挑战。
老视矫正手术经历了几个发展阶段,从单眼视、多焦点切削、角膜植入物和眼内晶状体,到现在融合了多种技术优点的综合方法。单眼视一般的设计方案是主视眼视远,而非主视眼保留一定度数的近视屈光度用来视近[1],但如果老视度数高,要保留的近视度数较高,部分患者对单眼视无法耐受[2]。Q值是角膜的非球面系数,正常人群的Q值为-0.26[3],角膜的非球面性增加,会使中央角膜的屈光力增加[4],矫正老视的原理是利用瞳孔的近反射,在视近时,瞳孔缩小,光线通过中央屈光力较大的角膜部分,从而能够使近处物体成像在视网膜上。如果联合使用单眼视和调整角膜Q值,因形成了非球面角膜增加中央角膜屈光力,使非主视眼在保留比较低的近视屈光度情况下,能达到较好的近视力[4,5]。理论上这种联合调整Q值的单眼视设计是一种比较合理的设计,能使患者视近功能良好,同时不以牺牲太多远视力为代价。
现有的Q值调整矫正老视的研究基本都是队列研究[2,4-6],鲜有单眼视设计和Q值调整联合单眼视设计的比较。本研究采用回顾性病例对照研究,比较2种手术设计方式的效果及其影响因素,为个性化设计老视治疗方案提供临床依据。
1 对象与方法
1.1 对象
选择2017年2月至2018年12月在上海爱尔眼科医院国际屈光中心实施Q值调整的单眼视LASIK的老视患者34例为研究组(Q值调整组),43例同期手术患者匹配性别、年龄、屈光不正度数、前表面Q值、角膜屈光度,采用仅单眼视LASIK的老视患者作为对照组。
纳入标准:①年龄≥40岁,老视度数≥0.25 D;②球镜度低于-6.00 D,散光低于-1.5 D,屈光度至少稳定2年;③手术眼术前最佳矫正视力(BCVA)达到0.8或以上;④无其他角膜屈光手术的禁忌证。入组对象均签署手术知情同意书,充分了解并接受老视治疗方案,恢复过程和效果。本研究遵循赫尔辛基宣言。
1.2 观察指标
1.2.1 视力检查 视力检查采用标准对数视力表和标准对数近视力表,包括主视眼、非主视眼的裸眼远视力(UCVA),BCVA,预留合适度数时的远视力和近视力,术后3 个月及1 年后主视眼、非主视眼及双眼同时视的远视力(LogMAR)、中视力(LogMAR)、近视力(LogMAR)。其中远视力的测量距离为5 m,中视力为80 cm,近视力为40 cm。
1.2.2 角膜地形图检查 术前及术后3个月及1年后3 mm处屈光度,6 mm处的角膜前表面非球面系数Q值采用Pentacam角膜地形图仪(Pentacam HR,版本号2.73r19,德国Oculus公司)测量,数据均在自然照明状态下采集,系统自动产生质量因子(Quality factor,QF),QF>95%表明是可靠的测量结果。瞳孔大小采用Pentacam检查。注视40 cm处的目标物15 min后再次检查瞳孔大小,为调节状态下的瞳孔大小。
1.2.3 iTrace像差仪检查 使用iTrace像差仪(版本号3.1.4,美国Tracey公司)测量患者术前及术后3个月、1年全眼波前像差及角膜像差。被检者取坐位,注视角膜地形图Placido盘中心红色光点。检查者按屏幕提示进行瞄准和对焦于角膜中心。连续测量3 次,取其平均值,选取角膜直径为实际瞳孔大小范围内的角膜波前像差及2 mm、3 mm、5 mm处的屈光度数。对每位被检者的iTrace像差仪检查均由熟练操作该系统的同一位医师完成。
1.2.4 验光检查 使用电脑验光仪(AR-1,日本Nidek)和综合验光仪(RT-3100,日本Nidek)取得准确远用屈光度结果。在综合验光仪远用屈光结果的基础上,采用正负相对调节测试法获得初步近用附加度数。双眼同时加上初步近用附加度数,结合患者实际阅读距离确定近附加屈光度,该度数为患者的老视度数。根据被测者实际阅读需要,在试镜架上进行细微调整并进行试戴,至少试戴30 min。术前验光中,非主视眼保留度数标准:参考患者的阅读距离、老视度数、残余调节力等,预期术后患者视近时动用一半的调节力;患者能够感觉清晰,且舒适而持久。
1.3 手术设计
采用主视眼全矫,而非主视眼通过Pentacam角膜地形图得到角膜前表面6 mm范围的Q值,将非主视眼Q值以及切削目标值输入准分子激光治疗系统的切削设计软件中,手术设计时根据术前检查时所了解的患者年龄和用眼习惯,设定目标Q值比术前Q值小0.3~0.5,通过调整目标球镜度数,使切削深度尽量接近调整Q值之前的切削深度。术前度数低于-3.00 DS,Q值把术前Q值调向更负的方向0.3,如果度数高于-3.00 DS,把术前Q值调向更负的方向0.4~0.5。
使用德国Wavelight FS200飞秒激光系统制作角膜瓣,Wavelight EX500准分子激光器选择Custom-Q模式进行切削。患者的切削光区设计为6.5 mm。所有手术由同一位经验丰富的手术医师完成。
1.4 统计学方法
回顾性病例对照研究。采用SPSS 20.0软件对数据进行统计学分析。首先行正态性检验和方差齐性检验,连续型资料用均数±标准差来表示,采用独立样本t检验比较,术后3个月与术后1年参数的比较,采用配对样本t检验。分类资料用率来表示,采用Pearson卡方检验。使用Spearman相关检验近视力与离焦、术后Q值和瞳孔变化的相关性。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
Q值调整组与对照组年龄、男女比例、屈光不正度数及老视度数差异无统计学意义。见表1。
2.2 术后视力
2.2.1 非主视眼术后视力 Q值调整组预留度数为(-0.71±0.42)D,对照组为(-0.60±0.27)D,差异无统计学意义(t=-1.393,P=0.472),术后3个月实际的验光度数Q值调整组为(-0.80±0.49)D,对照组为(-0.77±0.41)D,差异无统计学意义(t=-0.293,P=0.815)。Q值调整组远视力,中视力与对照组比较差异无统计学意义,近视力较对照组高(t=0.597,P=0.021)。见表2。
2.2.2 术后1年视力及像差的变化 34例调整Q值的患者中,29例患者完成了1年的随访。最短的时间为19 个月,最长为41 个月,平均随访时间为28个月,与术后3个月的视力及像差的统计如下,见表3。
2.3 术后3个月非主视眼近视力的相关因素分析

表1.Q值调整组与对照组老视单眼视术前一般资料的比较Table 1.The comparision of preoperative general data between Q-factor modulation group and control group

表2.老视单眼视矫正术后患者非主视眼视力比较Table 2.Comparison of postoperative visual acuity of non-dominant eyes of patients underwent presbyopic correction using an improved monocular ablation profile
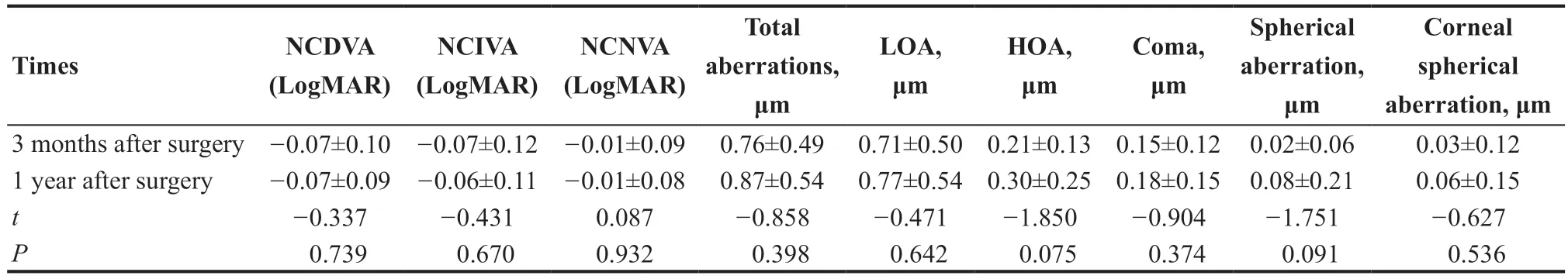
表3.Q值调整组单眼视术后1年视力及像差与3个月时比较Table 3.Comparison of visual acuity and aberration between 1 year and 3 months after operation in Q-factor modulation group
77 例患者术后近视力(LogMAR)与术后自然光线瞳孔下的离焦呈负相关(r=-0.251,P=0.028)(见图1),与术后Q值呈负相关(r=-0.543,P<0.001)(见图2),与视远与视近时的瞳孔变化呈负相关(r=-0.417,P<0.001)(见图3)。
2.4 双眼视力
Q 值调整组双眼同时视95%的患者裸眼远视力(LogMAR),90.4%的中视力(LogMAR)在0 或更好,对照组100%裸眼远视力,93%中视力(LogMAR)在0 或更好(χ2=5.128,P=0.059,χ2=0.579,P=0.052);Q值调整组双眼视同时93%的患者近视力在(LogMAR)在0 或更好,对照组为86%(χ2=27.127,P<0.001)。见图4。
2.5 角膜屈光度与Q值比较
术前Q值调整组与对照组的3 mm角膜屈光度分别为(44.0±1.6)D、(43.4±1.2)D,差异无统计学意义(t=1.881,P=0.140);2组6 mm范围前表面的Q值分别为-0.23±0.09、-0.28±0.11,差异无统计学意义(t=2.143,P=0.195)。术后Q值调整组3 mm范围角膜屈光度为(39.9±2.9)D,高于对照组的(38.6±1.9)D,差异有统计学意义(t=2.368,P=0.010);2组术后6 mm范围前表面的Q值分别为0.59±0.41,1.03±0.63,差异有统计学意义(t=-3.523,P=0.016)。
2.6 像差比较
在正常照明情况下,术前Q 值调整组及对照组自然瞳孔大小分别为(3.83±0.84)mm 和(3.74±0.97)mm,差异无统计学意义(t=0.429,P=0.764)。2组间总像差、低阶相差、高阶像差、球差、角膜球差、离焦、彗差差异均无统计学意义(均P>0.05),见表4。术后自然瞳孔大小Q值调整组为(3.90±0.91)mm,而对照组为(3.85±0.99)mm,二者差异无统计学意义(t=0.228,P=0.874),术后Q值调整组总像差、低阶像差、角膜球差、离焦较对照组大,差异有统计学意义(均P<0.05)。见表5。

图1.老视患者单眼视手术后非主视眼术后近视力与离焦相关关系Figure 1.Relationship between postoperative near visual acuity and defocus of non-dominant eyes of presbyopia patients after monocular ablation profile procedure.

图2.老视患者单眼视手术后非主视眼术后近视力与术后Q值的相关关系Figure 2.The relationship between postoperative near visual acuity and postoperative Q value in non-dominant eyes of presbyopia patients after monocular ablation profile procedure.

图3.老视患者单眼视手术后非主视眼术后近视力与瞳孔变化的相关关系Figure 3.The relationship between postoperative near visual acuity and pupil diameter changes in non-dominant eyes of presbyopia patients after monocular ablation profile procedure.
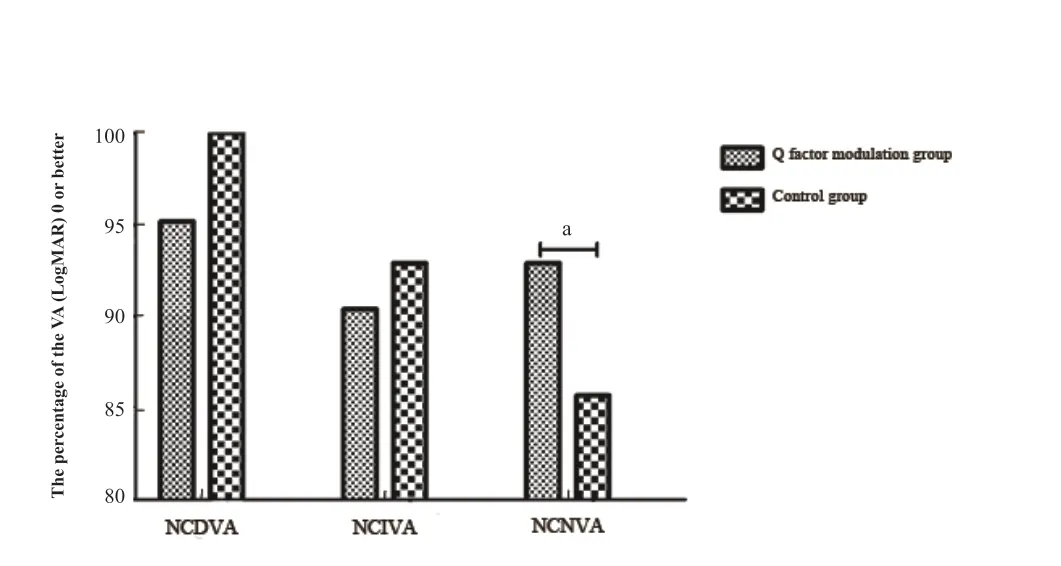
图4.老视单眼视术后3个月双眼同时视视力的比较Figure 4.Comparison of binocular visual acuity 3 months after monocular ablation profile procedure between Q-factor modulation group and control group.VA,visual acuity.a P<0.001.
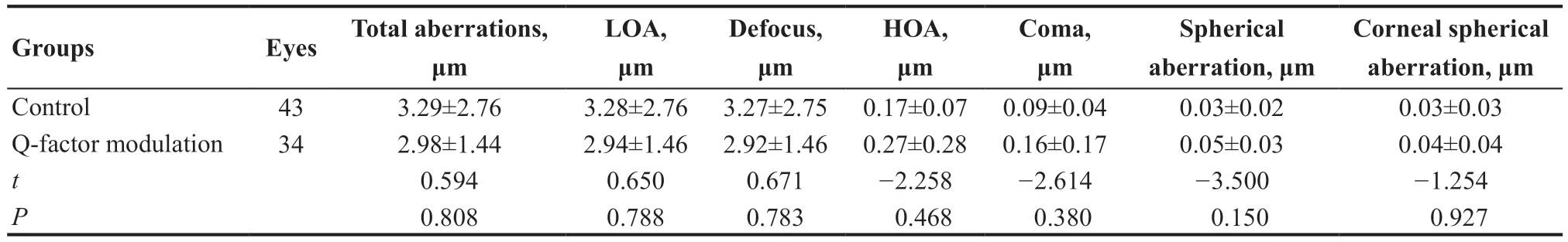
表4.老视单眼视术前Q值调整组与对照组像差的比较Table 4.Comparison of preoperative aberrations between Q-factor modulation group and control group

表5.老视单眼视术后Q值调整组与对照组像差的比较Table 5.Comparison of postoperative aberrations between Q-factor modulation group and control group
3 讨论
Q值调整组与对照组相比,在提高近视力的同时,远视力下降不明显,离焦、角膜球差较对照组大,角膜中央的屈光度较对照组大,术后近视力与离焦呈正相关,与术后Q值呈负相关。
现在的老视矫正手术方案有准分子老视矫正技术、单眼视、传导性角膜成形术、Supracor、飞秒激光角膜基质内切割术、角膜内植入物、双眼非球面角膜模式和多焦人工晶状体植入术等。存在的问题是远视力与近视力不能兼顾,在保证远视力的情况下,近视力差,影响患者的近距离工作,而如果要维持较好的近视力,则远视力较差。传导性角膜成形术和飞秒激光角膜基质内切割术回退率比较高,远期效果差。单眼视由于缺少了一个眼的视功能,立体视觉受到影响[7],且中程视力无法兼顾[8]。多焦切削部分解决了远近视力无法兼顾的问题[9],但多焦切削有7%的患者矫正远视力较术前下降了2 行或以上,部分患者适应不良,19%的患者接受了二次手术,另有3%的患者进行了复原手术。
本研究采用的是单眼视联合Q值调整进行老视矫正,Q值调整的原理是构建角膜的非球面性[4],通过调整角膜Q值,非主视眼形成非球面的角膜表面增加眼的焦深,从而提高老视患者的近视力。Q值调整组患者非主视眼近视力优于对照组,双眼同时视,近视力在J1或以上的患者比例为92.9%,高于对照组的85.7%。与国外报道的一致[5,10,11]。随访1 年及以上,Q值调整组非主视眼远中近视力及像差保持稳定,没有明显回退。
理论上,Q值向负的方向调整,调整区域角膜形态为扁长椭圆形,中央屈光度高于周边屈光度。在患者视近物时,因近反射瞳孔缩小,中央部位的角膜发挥屈光作用[4]。本研究发现,Q值调整组3 mm范围内角膜屈光度较对照组高,3 mm瞳孔情况下更近视。
因为非主视眼保留一定度数的近视度数,焦点位于视网膜前,Q值向负值调整,此时的离焦为近视离焦,Q值调整组的离焦大于对照组,这与低阶像差增大相对应,与3 mm范围内角膜屈光度增大相对应。同时本研究也发现术后近视力与离焦呈正相关,可以解释Q值调整组近视力较对照组好。
Q值调整组球差增加,而球差在一定范围的增加会增加焦深[4],Rouimi等[2]在一些完全不能耐受单眼视的患者中,即使采用单纯Q值调整造成的近视离焦状态和负的球差,使82%的患者双眼近视力在J2以上。
球差增加会降低患者的视觉敏感度,因此很多之前的研究发现多焦切削后,一部分患者的远视力和最佳矫正视力下降[12,13]。一部分患者因为无法适应多焦的状态,最终选择二次手术或复原手术[14,15]。在本研究中,Q值调整的范围为0.3~0.5,术中调整Q值在-0.7 以内,不会有明显的屈光力骤变区,同时屈光手术后的近视患者眼中残存的离焦能够补偿手术带来的球差对视功能的影响[16],从而部分补偿由于高阶像差增加引起的视功能降低,Q值调整增加了的离焦部分补偿了球差增加引起的视功能下降,因此虽然患者术后远视力较对照组低,但差异无统计学意义。本研究结合单眼视和Q值调整,保留的近视度数在-1.5 D以内,Q值在-0.7以内,92.9%患者双眼近视力能够达到J1及以上,而对照组仅有85.7%能够达到这个近视力标准。因此Q值调整联合单眼视保证了患者有良好的近视力,同时又不会引起明显的远视力下降。因此也可以得出推论,在同样的调节力的状态下,Q值调整和近视度数的保留对近视力的提高有协同作用,这就为老视治疗提高近视力同时不影响中距离及远距离视力提供了理论和实用的基础。也为年龄更长和调节力更差的群体老视的治疗提供了一种有前景的治疗方式,但Q值的设定标准和度数的保留需要进一步研究。
分析近视力欠佳的3 例患者,年龄均在45 岁以上,非主视眼保留的度数分别为-0.75、-1.00、-1.00 D,Q值调整为-0.55、-0.6、-0.6,根据球差和Q值的关系[4],可能与Q值调整的偏保守引起的近视离焦状态不理想,且保留的度数不足,因此近视力欠佳。
本研究的患者年龄为(43.1±2.8)岁,年龄长且调节力更弱的患者治疗方案,需要结合患者的年龄,老视度数,术前角膜屈光度,屈光不正度数等个性化设计,这是我们下一步前瞻性研究设计拟解决的问题。
综上,在老视患者采用Q值调整联合单眼视能够使患者有良好的近视力,同时又不过多牺牲远视力,发挥作用的机制可能与Q值调整后中央角膜屈光度增加及离焦增加有关,与此同时,在同样调节力的情况下,通过调整Q值,引起的近视离焦和负球差可以在不调整球镜度数或降低调整球镜度数的情况下提高患者的近视力,而不引起远视力的明显降低。因此,如何在患者视近和视远之间取得平衡,个性化设计是角膜屈光手术治疗老视的研究方向。
利益冲突申明本研究无任何利益冲突
作者贡献声明李霞:收集数据,参与选题、设计及资料的分析和解释;撰写论文;根据编辑部的修改意见进行修改。毛凯波:参与选题、设计。王敏:参与收集数据,参与选题,设计,结果分析。董文卫:参与收集数据,结果分析。蔡劲锋:参与选题、设计、资料的分析和解释,修改论文中关键性结果结论,根据编辑部的修改意见进行核修
