腹腔镜改良右半结肠切除术治疗结肠癌的临床效果分析
2021-04-03杨绪亮张跃
文/杨绪亮,张跃
结肠癌是临床中常见的一种恶性肿瘤疾病,本病隐匿性比较强,中晚期诊出率较高,主要采取手术治疗,如结肠癌根治术、完整结肠系膜切除术等[1]。根治术可以彻底切除病灶,但会导致吻合不良,引起残端瘘,增加复发率。目前,临床需要寻求一种有效的治疗方式,积极改善患者预后[2]。腹腔镜改良右半结肠切除术是近几年临床治疗结肠癌的主要方式,且经临床证实是一种效果较好的术式,受到了患者的青睐[3]。基于此,文章讨论了腹腔镜改良右半结肠切除术治疗结肠癌的临床效果,并对2018年4月-2020年6月期间徐州市肿瘤医院的86例结肠癌患者展开了调查,内容如下。
1 资料与方法
1.1 一般资料
纳入86例结肠癌患者展开调查,患者为徐州市肿瘤医院在2018年4月-2020年6月期间收治,奇偶数方式进行分组,对照组传统手术,观察组腹腔镜改良右半结肠切除术,每组是43例患者。观察组男性28例,女性15例,最大年龄值76岁,最小48岁,平均(62.3±2.5)岁,II期患者20例,III期患者23例,分型如下:20例患者为升结肠癌,10例患者为盲肠癌,13例患者为结肠肝曲癌;观察组男性26例,女性17例,最大年龄值77岁,最小47岁,平均(62.1±2.4)岁,II期患者21例,III期患者22例,分型如下:19例患者为升结肠癌,11例患者为盲肠癌,13例患者为结肠肝曲癌。两组基线资料无统计学差异,P>0.05,可以对比。
纳入标准:患者经影像学、术后病理学证实为结肠癌,与《现代肿瘤学》[4]中诊断描述一致;患者签署了知情同意书,符合手术适应症;医院伦理委员会批准研究。
排除标准:预计生存时间低于1年的患者;合并多种恶性肿瘤疾病的患者;凝血障碍患者;其他脏器损伤患者;血液疾病患者;精神病史患者。
1.2 方法
患者均展开常规治疗,纠正贫血,改善营养不良,维持患者水电解质平衡,实施胃肠减压、灌肠等。对照组采取常规手术,患者行仰卧位,气管插管全麻,常规消毒,经腹部旁正中2-3cm入路,打开一个12-15cm左右的切口,逐层切开后显露右侧结肠,切开患者肠系膜,沿肠系膜静脉剪开,直至横结肠系膜根部,剖出静脉和分支,实施淋巴结清扫,回结肠、右结肠动静脉切断后结扎。切断大网膜,并朝右边实施游离,清扫周围淋巴结,右侧腹膜切开,完整切除肿瘤,实施回肠横结肠吻合,逐层关闭切口。
观察组采取改良右半结肠切除术患者行仰卧位,麻醉和对照组相同,经脐正中下2cm位置打开操作孔,置入腹腔镜,探查腹腔情况,并建立两个操作孔,置入操作器械,切断大网膜、胃结肠韧带,显露患者横结肠系膜,沿着胰腺胰颈下部自右向左切开横结肠系膜前页,显露患者胃网膜、胰十二指肠静脉以及结肠,对右结肠静脉进行离断操作,结肠血管右支切断后结扎,胃网膜右动脉从根部切断,显露右静脉和胰十二指肠静脉交汇位置,根部位置切断胰十二指肠静脉,离断结肠静脉,对横结肠系膜进行游离,切断结肠及右结肠中动脉,找到横结肠系膜上下交汇位置并剪短,暴露胰十二指肠静脉外科干,离断胃肠干,找到回结肠的血管,提起后从下部切开系膜,暴露融合筋膜的间隙,从根部结扎回结肠静脉后实施切断,同时离断边缘的血管和末段回肠系膜,对右侧结肠进行游离,游离方向为融合筋膜间隙,根据肿瘤大小切除病灶,重建消化道。两组术后均应用抗生素治疗,采取相同的术后护理标准。
1.3 观察指标
对比两组手术时间、失血量、排气时间、住院时间、淋巴结清扫数量。统计两组预后,指标为:三年存活率、远处转移率、局部复发率。统计两组术后并发症。
表1 两组手术指标对比(±s)
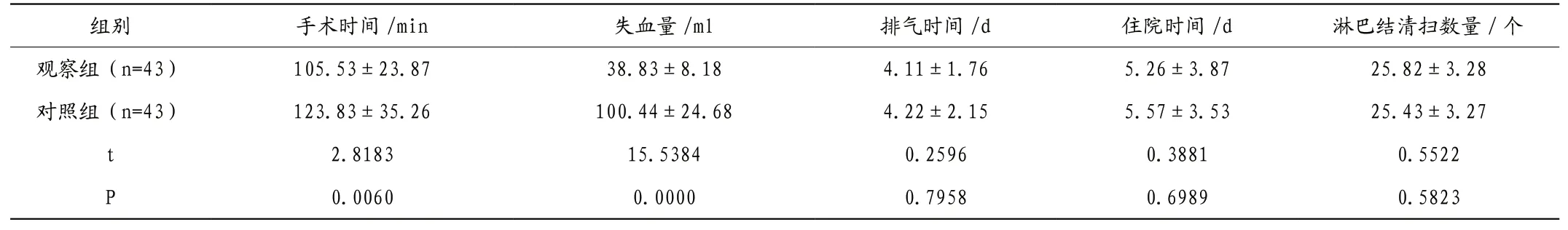
表1 两组手术指标对比(±s)
?

表2 两组预后比较 [n(%)]
1.4 统计学观察
数据输入SPSS23.0中检验统计学差异,将x2和t值作为计数资料、计量资料检验值,数据表达方式为百分数、(均数±标准差),P<0.05为研究有统计学意义。
2 结果
2.1 两组手术指标对比
观察组手术时间、失血量低于对照组,P<0.05。两组排气时间、住院时间、淋巴结清扫数量无统计学差异,P>0.05。见表1。
2.2 两组的预后分析
观察组1年存活率95.35%(41例),较高,远处转移率6.98%(3例),局部复发率4.65%(2例),较低,较之对照组差异显著,P<0.05。见表2。
2.3 两组患者的并发症分析
两组并发症对比无显著差异,P>0.05。见表3。

表3 两组的并发症观察[n(%)]
3 讨论
手术为临床治疗肿瘤的主要手段,传统临床治疗结肠癌普遍应用传统根治术治疗,可以有效切除病灶,改善病症,但手术带来的机械性损伤大,效果不是十分理想,手术操作时间较长,患者失血量高,提升了手术风险,术后恢缓慢,预后不良。有研究指出:转移和复发是导致结肠癌患者死亡的主要原因,因此,在术中必须确保有效清除淋巴结[5]。
右半结肠切除术是腹部手术的常见术式,改良右半结肠切除术则与传统术式不同,主要表现为:先对断横结肠、回肠进行处理,后对肠系膜血管进行处理,再实施淋巴结清扫;右半结肠游离时采取了自内向外的方式,而后切除病灶。腹腔镜引导下则可以进一步提升操作的精准性,明确了腹腔内组织结构,减少了对周围组织的损伤。在本次研究中,观察组手术时间(105.53±23.87)min,失血量(38.83±8.18)ml,低于对照组,P<0.05,排气时间(4.11±1.76)d,住院时间(5.26±3.87)d,淋巴结清扫数量(25.82±3.28)个,和对照组无统计学差异,P>0.05。提示:改良右半结肠切除术操作简单,时间短,出血量少,风较小。术中Kocher切口可以控制肠系膜血管,优先暴露十二指肠,提升肠系膜静脉根部血管的可控性,难度更低,操作简便,减少了出血量,更为安全。贾宝新[6]在其研究中也指出,结肠癌以改良右半结肠切除术治疗的手术时间(104.92±15.38)min,失血量(38.64±7.52)ml,低于对照组,P<0.05,排气时间、住院时间和淋巴结清扫数量无统计学差异,P>0.05。两组研究论证观点一致,仅有较小数据差异。
右侧结肠游离方向为融合筋膜间隙,避免对肿瘤造成挤压,防止了肿瘤种植,有效控制了血管,减少了静脉回流,降低了肿瘤转移风险。因此,在此次研究中,观察组1年生存率高,复发率和转移率更低。但本次观察时间较短,样本量较少,不具有广泛的代表性。要确保结果的真实性,还需要进一步加大研究。
综上所述:此次研究证实改良右半结肠切除术对结肠癌的治疗效果较好,提高了患者生存率,改善了预后,建议临床推广。
