Warthin 瘤样甲状腺乳头状癌1例并文献复习
2021-04-01万良斌李明松冯俊明何福果
万良斌,李明松,冯俊明,何福果
重庆市璧山区人民医院病理科,重庆 402760
甲状腺乳头状癌(papillary thyroid carcinoma,PTC)是最常见的甲状腺上皮恶性肿瘤,占甲状腺恶性肿瘤的70%~80%,女性较为常见,通常呈惰性,预后良好。随着近几年对PTC认识水平的不断提高,多种少见变异亚型陆续被报道,其中Warthin瘤样甲状腺乳头状癌(Warthin-like papillary thyroid carcinoma,WLPTC)作为少见变异亚型之一,在最新版(2017版)世界卫生组织(World Health Organization,WHO)内分泌器官肿瘤分类中被单独列出,以前被列入PTC嗜酸细胞亚型。该肿瘤因组织学形态与涎腺Warthin瘤相似而得名,临床上罕见。截至目前,中文文献报道共7例,且均为个案报道。本文对重庆市璧山区人民医院收治的1例WLPTC患者进行报道,并结合相关文献探讨其临床和病理特征、鉴别诊断、治疗及预后等,以提高临床对此类少见PTC的认识水平,现报道如下。
1 病历资料
患者男性,42岁,因体检发现右侧甲状腺结节1个月于2019年8月9日入院。入院前(2019年7月10日)彩色多普勒超声示:甲状腺右下叶见一低回声结节,长径约20.8 mm,横径约11.4 mm,前后径约14.2 mm(纵横比大于1),边界不清晰,加彩后周边及内部见条形血流信号。超声诊断为甲状腺右叶实性结节,甲状腺影像报告与数据系统(thyroid imaging-reporting and data system,TI-RADS)分类为4a类(图1)。入院后查体:颈软,气管居中,甲状腺右叶下极可触及一大小2.0 cm×1.5 cm的肿物,质韧,表面光滑,界清,随吞咽上下移动,无压痛,颈区未触及肿大淋巴结;血清甲状腺功能指标无异常;临床考虑为甲状腺癌。2019年8月13日患者于全身麻醉下行右侧甲状腺腺叶切除并送术中冰冻病理检查。冰冻病理报告:右侧PTC,伴大量淋巴细胞浸润。遂行双侧甲状腺切除+喉前、气管前及右颈区淋巴结清扫术。术后常规病理诊断:右侧WLPTC,侵及甲状腺被膜,并累及同侧甲状旁腺组织。气管前、右气管旁、右侧喉返神经后及右侧Ⅳ区多处淋巴结见肿瘤转移。免疫组化结果:肿瘤细胞中细胞角蛋白19(cytokeratin 19,CK19)、甲状腺转录因子1(thyroid transcription factor 1,TTF1)、间皮细胞(mesothelial cell,MC)、半乳糖凝集素-3(galectin-3)、细胞周期蛋白D1(cyclin D1)均为阳性,细胞增殖核抗原Ki-67约为5%,S-100蛋白、降钙素(calcitonin,CT)均为阴性,乳头间质内淋巴细胞CD20、CD3阳性(图2)。患者术后恢复良好,痊愈出院,院外行左甲状腺素钠片治疗,随访至2020年5月30日无复发和转移。

图1 WLPTC患者的彩色多普勒超声图像
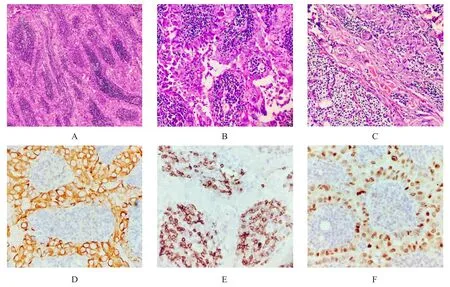
图2 WLPTC 的病理特征及免疫组化染色结果
2 讨论
WLPTC是PTC的一个罕见的特殊亚型,其发生率占PTC的0.2%~1.9%,流行病学资料目前尚不清楚。WLPTC多发生于女性,>90%的患者伴有桥本甲状腺炎,部分病例可伴囊性变;有资料显示约87.5%的WLPTC患者伴有淋巴细胞性甲状腺炎。目前,对于甲状腺结节的诊断,高分辨率超声是临床首选方法,可在治疗前对结节的良恶性及颈部淋巴结的转移风险进行评估,但最终确诊依赖于组织学活检。WLPTC的组织学特征如下:①大多伴有桥本甲状腺炎;②具有宽大的乳头状结构;③肿瘤细胞嗜酸性,细胞质呈颗粒状,细胞核具有典型的PTC核特征;④乳头轴心内见丰富的淋巴细胞、浆细胞浸润。WLPTC的免疫表型与经典型PTC一致且同时存在RET原癌基因(RET proto-oncogene,RET)突变。有研究表明,75%以上的WLPTC患者存在B-Raf原癌基因丝氨酸/苏氨酸蛋白激酶(B-Raf proto-oncogene,serine/threonine kinase;BRAF)基因突变,且与肿瘤的不良预后及复发有关。然而亦有文献报道,WLPTC患者并无BRAF基因突变。
WLPTC需要与以下甲状腺疾病鉴别:①弥漫硬化型PTC,在慢性淋巴细胞性甲状腺炎背景下,可见广泛鳞状上皮化生,局灶或弥漫性淋巴细胞浸润,大量砂粒体及纤维化,淋巴管中可见小乳头或实性肿瘤细胞簇,不形成WLPTC嗜酸性上皮的乳头状结构。②鞋钉样PTC,这是2017年WHO新增的PTC亚型,其特征为肿瘤呈微乳头状结构,形态类似卵巢浆液性乳头状癌。肿瘤细胞具有嗜酸性细胞质,细胞核位于细胞顶端,细胞黏附性差,突向腔缘,形成“鞋钉样”外观,且肿瘤细胞成分大于30%。该型易发生转移,病死率高,组织形态与WLPTC不同。③高细胞亚型PTC,与WLPTC均具有嗜酸性细胞质,但高细胞亚型PTC的肿瘤细胞高度是宽度的2~3倍,且至少需要30%的肿瘤细胞符合这个标准,相比经典型PTC而言,该亚型腺外侵犯比例较高,5年生存率更低。④柱状细胞亚型PTC,镜下衬以假复层上皮的细乳头或腺样间隙,细胞核拉长、深染,细胞质内可见显著的核上或核下空泡,与子宫内膜癌或结肠腺癌相似,常缺乏经典PTC的核特征。免疫组化显示,50%的患者表达尾型同源盒转录因子2(caudal type homeobox 2,CDX2),并可表达cyclin D1、B细胞淋巴瘤因子-2(B cell lymphoma 2,Bcl-2),Ki-67增殖指数升高,细胞膜中β-联蛋白(β-catenin)阳性,且不论男女均可表达雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)。有人认为该亚型仅代表一种特殊的形态学表现而无独特的临床意义,组织学形态及免疫组化有助于与WLPTC进行鉴别。⑤Hürthle细胞肿瘤,与WLPTC均由嗜酸性细胞组成,前者多有包膜,常见于青年男性;肿瘤细胞的细胞质呈颗粒状,核深染,位于中央,核仁明显;常呈实性和小梁状生长;无宽大的乳头状结构、淋巴细胞浸润及经典的PTC核特征。⑥桥本甲状腺炎,间质内富含淋巴细胞,上皮嗜酸性变;但无乳头状结构及PTC核特征,不表达PTC对应的免疫组化标志物。
目前,WLPTC的临床治疗方式与普通型甲状腺癌一致,均以手术治疗为主,对于存在甲状腺癌残留或被膜侵犯的患者,术后可行药物替代治疗或放射性I治疗。手术方式的制订依据美国甲状腺协会(American Thyroid Association,ATA)2015版《成人甲状腺结节与分化型甲状腺癌诊治指南》,该指南建议甲状腺单侧腺叶+峡部切除术适用于局限于患侧腺叶内、直径≤1 cm的单发病灶且复发风险低、无头颈部X线接触史、N期、M期、对侧腺叶无结节的患者;局限于患侧腺叶内、直径≤4 cm的单发病灶且复发风险低、健侧腺叶无结节的患者或微小浸润型滤泡状癌患者亦可行患侧腺叶+峡部切除术。有学者对80例PTC患者的临床治疗效果进行研究,结果发现,手术联合I、甲状腺片治疗可以显著提高患者的生存率,降低复发风险。关于WLPTC的预后目前尚存在争议,多数学者认为其与普通型PTC一样,预后相对较好。但有学者认为WLPTC间质内丰富的淋巴细胞浸润是机体对乳头状癌的自身免疫反应所致,其预后优于不伴有淋巴细胞浸润的经典型PTC。国外报道结果显示,WLPTC的淋巴结转移率为25%,显著低于经典型PTC,且大部分(72.7%)病灶位于甲状腺内,对其随访4~138个月,平均随访(67.4±25.2)个月,均未见复发及远处转移。虽然国内现有资料分析显示约60%的WLPTC患者伴有颈部淋巴结转移,与国外文献报道不符,但由于国内样本量的局限性,该数据目前尚不具有代表性,还有待进一步大样本多中心研究。
本文报道的中年男性WLPTC患者伴有多组区域淋巴结广泛转移,目前已随访9个月,未见复发及远处转移。另外值得注意的是除了肿瘤特殊的组织学形态、淋巴结转移及包膜侵犯是预后不良的影响因素外,患者年龄、肿瘤大小和数目、异质性、BRAF基因突变及淋巴细胞为主的肿瘤免疫等因素也与预后存在一定的相关性。鉴于国内对WLPTC的相关报道较少且随访时间较短,为了解这一亚型肿瘤的生物学行为及预后是否与经典型PTC存在差异,仍需积累更多的病例及更长时间的随访性研究。
