CyclinD1、p27表达与甲状腺微小乳头状癌中央区淋巴结转移超声特征的关系
2021-03-31章佳波姚玲莉
叶 丹,章佳波,姚玲莉,郭 宇
(1.宁波大学医学院,浙江 宁波 315211;2.宁波市第一医院,甲状腺乳腺外科、整复美容中心,浙江 宁波 315010)
甲状腺癌是人体最常见的头颈部及内分泌系统的恶性肿瘤,是近些年来发病率增长最快的恶性肿瘤之一[1]。其最常见的类型为甲状腺乳头状癌(papillary thyroid cancer,PTC),而根据相关报道,甲状腺微小乳头状癌(papillary thyroid microcarcinoma, PTMC)占新检出的PTC近一半[2]。目前对于PTMC的治疗主要以手术为主,但对于临床淋巴结阴性的患者是否行中央区淋巴结清扫存在较大的争议。有相关研究表明cyclinD1、p27表达与淋巴结转移存在相关性[3]。本研究采用免疫组织化学方法对60例PTMC甲状腺肿瘤组织的cyclinD1、p27表达进行检测,并分析cyclinD1、p27表达与超声显像特征、PTMC中央区淋巴结转移的关系,以期为PTMC的评估、诊治提供指导作用。
1 资料与方法
1.1病例选择 收集2019年3-8月在我院行中央区淋巴结清扫的PTMC患者的肿瘤组织60例,男15例,女45例,平均年龄(46.4±12.81)岁,结节边界不清患者48例(80.0%),形态不规则患者14例(23.3%),结节内存在微小钙化或粗大钙化患者37例(61.7%),结节内部或周边有血流患者44例(73.3%),纵横比≥1患者35例(58.3%),多灶14例(23.3%)。术前超声检查未见淋巴结转移,术后常规病理均证实为PTMC,入组的病灶肿瘤最大径控制在5~10 mm。根据术后中央区淋巴结病理检查结果,选择中央淋巴结转移30例,其中男9例,女21例,平均年龄(42.37±12.03)岁;选择未转移患者30例作为对照,其中男6例、女24例,平均年龄(50.43±12.48)岁。
1.2方法
1.2.1主要试剂 CyclinD1抗体试剂及p27抗体试剂均购自福州迈新生物技术开发有限公司。DAB显色试剂盒、EnVision检测试剂盒均购自丹麦丹科私人有限公司。
1.2.2免疫组织化学染色 所有手术切除标本均经10%中性福尔马林固定,石蜡包埋,连续3 μm厚度切片。采用免疫组织化学EnVision两步法,检测组织中CyclinD1、p27的表达情况,主要步骤如下:石蜡切片脱蜡至水,组织抗原修复,3%H2O2阻断内源性过氧化物酶,正常羊血清封闭,滴加一抗,PBS洗后滴加二抗,DAB染色及苏木素复染,脱水、透明、封片。用已知阳性切片作为阳性对照,PBS代替一抗作阴性对照。
1.2.3超声特征 由2位经验丰富的超声科医生分别判读超声图像并记录以下6个超声显像特征:①甲状腺结节边界;②结节形态;③结节钙化;④结节血流;⑤结节纵横比;⑥病灶数。
1.3结果判定 cyclinD1、p27主要表达于细胞核,部分胞浆着色。由病理专家评片,根据高倍镜下细胞核着色强度和阳性细胞率进行评分(Thomas综合计分法)综合判断细胞核着色强度评分:无着色0分;淡黄色1分;棕黄色2分;棕褐色3分。计数400个细胞,按阳性细胞所占比例评分,<5%为0分;5%~25%为1分;26%~50%为2分;51%~75%为3分;> 75%为4分。2项评分相加:<2分为阴性(-);2~3分为弱阳性(+);4~5分为中度阳性(++);6~7 分为强阳性(+++)。本研究中阴性(-)、弱阳性(+)为低表达;中度阳性(++)、强阳性(+++)为高表达。
1.4统计学方法 采用SPSS 23.0软件进行统计分析,计数资料用率表示,组间比较用χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1两组超声特征分析 两组性别、结节形态、结节有无血流方面比较差异无统计学意义(均P>0.05)。而在结节边界、钙化、纵横比及原发病灶数方面比较差异有统计学意义(P<0.05)。转移组结节边界不清、结节存在钙化发生率、纵横比≥1及原发病灶数为多灶发生率更高(P<0.05)。见表1。

表1 两组超声特征分析[例(%)]
2.2两组cyclinD1、p27表达情况分析 转移组cyclinD1阳性表达27例(90%),高表达23例(76.7%);未转移组cyclinD1阳性表达有24例(80%),高表达18例(60%);与未转移组相比,转移组高表达病例数占比相对较多。p27在转移组中,阳性表达有22例(73.3%),多数为弱阳性(16例),低表达共有24例(80%);在未转移组中,阳性表达有28例(93.3%),多数为弱阳性(15例),低表达共有17例(56.7%);转移组与未转移组相比,低表达病例数占比相对较多。其中,转移组中CyclinD1高表达联合p27低表达病例数有18例,未转移组中CyclinD1高表达联合p27低表达10例;两组对比差异有统计学意义(χ2=4.286,P=0.038)。
2.3cyclinD1、p27表达与超声特征的关系 cyclinD1表达与性别、年龄、结节形态、结节血流及原发病灶数方面差异无统计学意义(P>0.05);cyclinD1表达与结节边界、存在钙化及纵横比方面差异存在统计学意义(P<0.05);cyclinD1高表达的结节边界不清、存在钙化或纵横比≥1发生率更高。见表2。
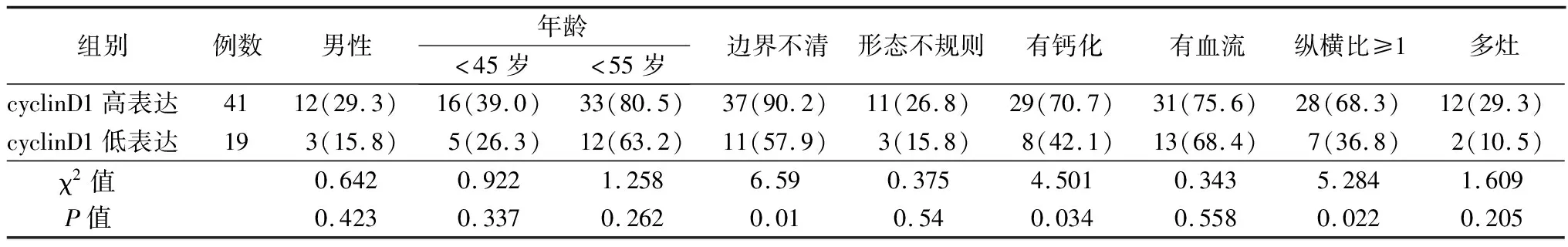
表2 cyclinD1表达与超声特征分析[例(%)]
2.4p27表达与超声特征的关系 p27表达与性别、年龄、结节边界、形态、钙化及血流方面差异无统计学意义(P>0.05);p27表达与结节纵横比存在关系(P<0.05),p27低表达的纵横比≥1发生率更高。见表3。
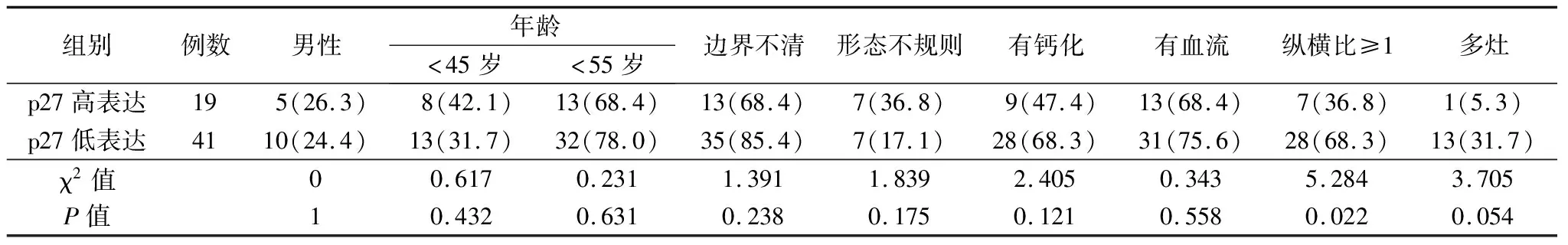
表3 p27表达与超声特征分析[例(%)]
3 讨 论
近些年来,随着高分辨率超声的普及及甲状腺细针穿刺技术的提高,甲状腺癌的检出率呈逐年上升趋势,其中最为常见的为PTMC[4]。虽然PTMC大多数表现为良好的生物学行为,病程进展缓慢,预后较好,但有研究显示PTMC的中央区淋巴结转移率可达24%~64%[5]。而淋巴结转移是影响PTMC患者局部复发和远期生存的重要影响因素。因此探讨预测PTMC中央区淋巴结转移的超声显像特征及有效指标具有重要意义。
Liu等[6]进行了一项包含4 573例PTMC患者的研究分析,其结果显示性别、多灶性是PTMC中央区淋巴结转移的独立危险因素。孙彤等[7]研究发现PTMC淋巴结转移在性别、结节纵横比、血流方面差异无统计学意义,而结节的边缘不规整、形态不规则、存在钙化以及多灶是PTMC淋巴结转移的危险因素。王猛等[8]研究认为结节纵横比≥1与PTMC淋巴结转移有相关性,这与本研究结果相符合。本研究显示结节边界不清、结节内存在微小钙化或粗大钙化、纵横比≥1以及原发病灶为多灶的与中央区淋巴结转移存在相关性。而性别、结节形态以及结节血流并不是PTMC中央区淋巴结转移的危险因素。
CyclinD是细胞周期素家族中最重要的成员,其编码的蛋白对调节细胞周期中G1期向S期的进展有非常重要的促进作用,它可以与周期素依赖性蛋白激酶(cdk)4/6结合形成复合物,使视网膜母细胞瘤蛋白(pRb)磷酸化并失活。pRb的失活促使细胞周期从G1期进展到S期。当cyclinD1过表达时,可造成细胞增殖过度[9]。cyclinD1在多种恶性肿瘤中均表现出过表达状态[10-11]。cyclinD1的异常高表达与肿瘤的淋巴转移存在相关性[12]。研究发现cyclinD1在甲状腺癌淋巴结转移中表达明显增高[13-14]。本研究发现,CyclinD1在PTMC中央区淋巴结转移组中阳性表达比例明显高于未转移组,说明CyclinD1与PTMC中央区淋巴结转移有关系。
p27是一种位于染色体上的抑癌基因,其对细胞周期的抑制作用是通过CDKs抑制介导的。它可以编码CDK抑制的核蛋白,并在细胞周期的G0和G1期早期抑制CyclinD1/cdk复合物的形成,从而抑制pRb的失活,阻止细胞周期由G1到S期的进程[15]。甲状腺癌p27的表达低于正常甲状腺组织,转移性甲状腺癌中p27的表达明显低于未转移的[16]。我们的研究显示,中央区淋巴结转移的PTMC中p27的表达明显低于中央区淋巴结未转移的PTMC,说明p27在判断PTMC中央区淋巴结转移时有一定的作用,结果与文献报道一致。
有学者发现CyclinD1呈过表达和p27呈低表达在多种恶性肿瘤中有该现象,其与肿瘤侵袭性增加、淋巴结转移发生率及预后不良有关[17]。本研究证实cyclinD1过表达和p27低表达是鉴别PTMC中央区淋巴结转移的有效指标。有助于更容易识别中央区淋巴结转移风险高的PTMC患者,并采取相应的手术方式予以治疗。
就目前情况来看,超声对PTMC中央区淋巴结转移的诊断精确度还不够,但毫无疑问超声仍然是术前评估甲状腺原发病灶和中央区淋巴结的重要检查手段。本研究分析了免疫组织化学检测cyclinD1、p27的表达情况与中央区淋巴结转移超声显像特征的关系,认为当超声显像显示结节边界不清、结节内存在微小钙化或粗大钙化同时伴有cyclinD1高表达时,中央区淋巴结转移可能性较大,需行预防性中央区淋巴结清扫。当结节纵横比≥1伴cyclinD1高表达或p27低表达时,中央区淋巴结转移可能也较大,需行预防性清扫。当结节多灶性同时伴p27低表达时,根据本研究结果显示差异无统计学意义,但P值接近0.05,其结果还需要更大样本量的临床试验进一步证实。
