MRI和CT检查诊断膝关节损伤的临床应用效果及检出率分析
2021-03-30刘沂洲
刘沂洲
(临沂医养管理有限公司 山东 临沂 276000)
按照解剖学定义,膝关节的构造包括股骨下端、胫骨上端、髌骨、关节软骨、韧带,以及半月板,半月板和软骨的存在可以确保膝关节在人体运动过程中能够保持最大接触面积,并保持较好的灵活性,而前后交叉韧带及外侧的副韧带则可以加强关节的灵活性及稳定性。上述结构因各种原因导致的损伤均属于膝关节损伤,可分为软组织损伤、骨与软骨损伤两大类,其中软组织损伤包括了前后交叉韧带、副韧带、内外侧半月板、股四头肌腱,以及髌腱损伤[1]。该病最常见的症状是出现膝关节肿胀、疼痛,以及下肢活动受限等情况,此外,韧带及关节囊的损伤极易导致膝关节脱位,表现为膝关节部位明显的肿胀和畸形,如果患者伴有骨质损伤、移位的情况,会在按压膝关节时产生明显的异常活动及骨擦感、骨擦音[2];上述情况均会对患者生活质量造成较大的负面影响,应及时前往医疗机构进行诊断治疗。为了进一步提高膝关节损伤的诊断准确性,笔者选取105例单侧膝关节表现出典型症状的疑似膝关节损伤患者参与研究,以关节镜诊断为金标准,对比分析CT与MRI检查应用于膝关节损伤诊断的可行性,现将具体研究过程报道如下。
1 资料与方法
1.1 一般资料
选取本公司收治的105例疑似膝关节损伤患者作为研究对象,时间在2019年2月—2020年7月范围内,均表现为单侧膝关节症状,依次安排CT检查、MRI检查、关节镜检查,将CT诊断结果视为对照组,MRI诊断结果视为观察组,关节镜诊断结果视为金标准。105例研究对象基本情况:男性58例,女性47例,年龄20~67岁,平均(41.58±6.67)岁。纳入标准:①经关节镜检查诊断为膝关节损伤;②临床资料完整,配合度较高;③了解本研目的、方法等相关内容后自愿签署同意书,并全程配合本次研究。排除标准:①MRI检查禁忌症;②临床资料缺失,依从性较差,或中途退出者;③患有风湿、类风湿性关节炎,先天膝关节畸形,恶性肿瘤,以及既往膝关节手术者。
1.2 方法
1.2.1 CT检查 检查仪器,患者取仰卧位,设置扫描参数,电压、电流、层厚、层距分别为120 kV、120 mA、1.3 mm、0.6 mm,对膝关节整体进行平扫及增强扫描,上传相关数据,三维重建膝关节结构图像,并以此做出诊断。
1.2.2 MRI检查 检查仪器,患者取仰卧位,患侧膝关节外旋15~20°,屈曲5~10°,置于线圈中心;予以矢状面及冠状面扫描;T1加权成像:重复时间(TR)为415 ms,回波时间(TE)为11ms;PD加权成像:TR为2300 ms,TE为44ms;矢状短时间翻转恢复像:TR为4500 ms,TE为45ms;一般观察半月板时,使用质子密度加权,设置长TR及中等TE即可提供极佳的组织对比;根据检查所得相关信息,对患者膝关节损伤程度做出诊断。
1.2.3 关节镜检查 做好各项术前准备工作,患者取仰卧位,行腰硬联合麻醉,在关节间选择合适的入路,作微创切口,置入手术镜头及专用操作器械,通过显示器探查患者膝关节内部情况,并做出相应的诊断。
1.3 观察指标
记录两种影像学检查及关节镜检查的诊断结果,对比分析两种影像学检查方法的诊断效能:诊断准确度、灵敏度、特异度。
1.4 统计学分析
数据处理:SPSS 21.0统计学软件;资料描述:计数资料为(n,%),计量资料为();差异检验:计数资料为χ2,计量资料为t;统计学意义判定标准:P<0.05。
2 结果
2.1 检查结果
表1显示:关节镜检查诊断韧带损伤33例、半月板损伤40例、骨挫伤30例,共计103例;观察组检出韧带损伤33例、半月板损伤38例、骨挫伤30例,共计101例;对照组检出韧带损伤29例、半月板损伤33例、骨挫伤25例,共计87例;比较显示,观察组检出率(96.19%)明显高于对照组(82.86%),P1=0.0016,有统计学意义;同时,观察组检出率与金标准之间差异较小,P2=0.4074,无统计学意义。

表1 检查结果(例)
2.2 诊断效能对比
表2显示:对照组诊断准确度为84.76%、灵敏度为84.47%、特异度为100%;表3显示:观察组诊断准确度为98.10%、灵敏度为98.06%、特异度为100%;组间对比显示:P准确度=0.0005,P灵敏度=0.0005,P特异度=1.0000,观察组在诊断准确度及灵敏度方面均表现出明显优势。

表2 CT检查(例)
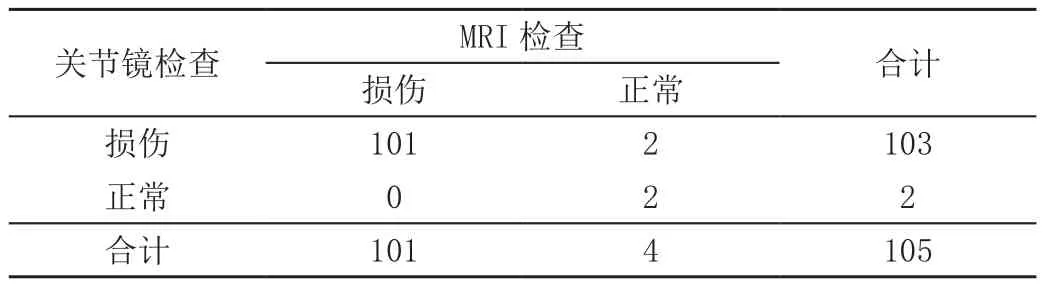
表3 MRI检查(例)
3 讨论
膝关节是全身最大、最复杂的关节之一,膝关节的稳定性主要依靠其周围的韧带和肌腱来维持,内外侧副韧带负责保护膝关节防止内翻和外翻,前后交叉韧带负责提供膝关节前后方向的稳定性,股四头肌肌腱是大腿前部的肌肉延伸到髌骨的表面部分。当患者就诊,首先应观察其肿胀程度及速度,肿胀越明显,损伤程度越严重,但如果是关节囊撕裂,一般不会表现为明显的肿胀,因为血液会流进周围的组织中,这时要通过观察患者大腿及小腿肿胀的情况进行判断[3]。事实上,伤后2~6 h才是最佳检查时间,即肿胀和肌肉的紧张性保护产生之前,首先可以通过观察患者是否能自行将患侧肢体放在检查台上进行判断,如果无法独立完成则重点考虑股四头肌肌腱断裂的可能性,然后观察是否出现瘀斑、肿胀、畸形等症状,测量肢体末端脉搏,对重点区域进行触诊,如髌骨、伸肌系统、髌韧带、内外侧关节结合处等。
除了上述措施,影像学检查对诊断膝关节损伤具有非常重要的意义,可以较为直观、清晰的呈现膝关节内部情况,以便医生根据诊断结果采取相应的治疗措施,本次研究仅针对CT及MRI检查进行研究,参考金标准为关节镜检查。CT检查膝关节损伤程度的优点主要是方便、快捷,无禁忌症;分辨率较高,成像较为清晰;同时也具有一些缺点,主要是存在一定辐射,且对软组织、骨及软骨损伤的定性均有较大的局限性[4]。MRI检查膝关节损伤程度的优点主要是分辨率更高、成像更清晰,对软组织、骨及软骨损伤的评估更为准确,且安全无辐射;缺点则是成像时间较长,价格较高,不可用于相关禁忌症患者[5]。从研究结果来看,MRI检查(观察组)的诊断效能明显高于CT检查(对照组),主要体现在诊断的准确度及灵敏度,P准确度=0.0005,P灵敏度=0.0005;同时,与金标准(关节镜检查)相比,MRI的诊断准确性依然很高,两者间的差异(P2=0.4074)无统计学意义,考虑到关节镜检查具有创伤性,相比之下,MRI更适合作为膝关节损伤诊断的首选影像学检查项目。
综上所述,相比CT检查,MRI检查用于膝关节损伤诊断的临床价值更高,可以提供更为准确的影像学检测信息,更利于患者早诊断、早治疗,从而提高整体治疗效果。
