闭合复位及切开复位交锁髓内钉内固定术在股骨干骨折治疗中的应用分析
2021-03-30李伟濂
李伟濂
(中山市东凤人民医院,广东 中山 528425)
0 引言
股骨干骨折是骨折常见类型,一般由交通事故、高空坠落、摔伤、撞击等力度刚劲的外力暴击所导致。股骨干发生骨折后,患者行动能力受限,需要采取骨折复位方式治疗,以恢复正常身体机能[1]。交锁髓内钉内固定术,在治疗骨折疾病中发挥着重要作用,且具有创伤小、固定效果好,应力遮挡小,生物力学干扰少等特点。闭合复位和切开复位是髓内钉内固定术中两种常用复位方式。对于两种复位方式的应用效果,临床持不同的观点。部分学者认为切开复位效果好,术后畸形率低[2]。而另外一部分学者则认为,切开复位属于有创治疗,可引发感染等多种并发症。而闭合复位效果同样显著,且可避免手术损伤,减少感染并发症风险。针对以上两种观点,本研究实施了临床对比,分析股骨干骨折治疗中应用闭合复位及切开复位交锁髓内钉内固定术的效果。现报道如下。
1 资料与方法
1.1 基线资料
30 病例均筛选自股骨干骨折患者,于2015年12 月至2019年12 月入组。以随机、单盲法分组,各15例。观察组,男10例,女5例,年龄20~62 岁,平均(42.6±5.3)岁;骨折原因:交通事故8例,高空坠落5例,摔伤2例。对照组,男11例,女4例,年龄21~64 岁,平均(42.3±4.8)岁;骨折原因:交通事故10例,高空坠落3例,摔伤2例。纳入标准[3]:患者均经专科检查及影像学检查确诊股骨干骨折,Winquist 骨折分型为I-IV 型。排除标准[4]:陈旧性骨折;病理性骨折;合并严重心脑血管疾病者;合并血液系统疾病者;合并严重并发症者;多处粉碎性骨折者;神经、血管严重损伤者;下肢功能障碍者。两组基线资料对比,无统计学差异(P>0.05)。
1.2 方法
1.2.1 观察组
观察组采用闭合复位交锁髓内钉内固定术治疗。行腰硬联合麻醉,或气管插管全麻,患者由护理人员及家属转运至骨科牵引床上,摆放为仰卧位,将患者健侧肢体向外展,躯干和患肢内收。C 型臂X 线引导下,予以患肢牵引复位治疗,并在监视下确定复位效果。将重叠、移位部位恢复解剖结构,并于股骨粗隆骨顶点取一5cm 左右直切口。钝性分离臀中肌,注意不将患者大粗隆暴露。根据触摸定位股骨梨状窝,取开口,将导针置入。对股骨断端实施牵引复位,并将骨折远端下沉移位部位进行矫正。将骨折断端左右移动,以恢复正常解剖结构。牵引复位满意后,将导针自骨折端入股骨髓腔远端,至股骨髁处。对于牵引复位比较困难的患者,可在C型臂X 线机下复位。导针插入后,扩髓,将主钉插入。在C 型臂X 线下,将股骨畸形进行内旋、外旋矫正。矫正满意后,将4 枚锁钉分别置入骨折近端(2 枚)和骨折远端(2 枚)。观察复位固定良好后,进行彻底冲洗,留置引流管,并进行包扎缝合。术后常规使用抗生素。
1.2.2 对照组
对照组实施切开复位交锁髓内钉内固定术治疗。行腰硬联合麻醉,或气管插管全麻,患者由护理人员及家属转运至骨科牵引床上,摆放为仰卧位,将患者健侧肢体向外展,躯干和患肢内收。自股外侧取一直切口,将骨折断端彻底暴露。直视下,对骨折断端进行复位,并使用三爪钳暂时固定。自股骨梨状窝部位取切口,并将导针置入。常规扩髓后,将主钉插入。并将4 枚锁钉分别置入骨折近端(2 枚)和骨折远端(2 枚)。C 型臂X 线透视下骨折部位复位良好后,行术野冲洗、缝合、加压包扎处理。术后常规使用抗生素[5]。
术后随访6~18 个月,观察手术治疗效果。
1.3 观察指标
1.3.1 评估两组手术指标。包括手术时间、术中出血量。
1.3.2 统计两组预后指标。包括骨折愈合时间、膝关节功能。膝关节功能采用膝关节功能评分量表(HSS)评估。该量表总分100 分,评估指标包括疼痛(30 分)、功能(22 分)、活动情况(18 分)、肌力(10 分)及屈曲程度(10 分)、关节稳定性(10分)。
1.3.3 统计两组术后并发症。包括骨折延迟愈合、骨折部位畸形、感染、骨不连。
1.4 统计学分析
本次研究数据采用SPSS 24.0 软件分析,定量资料以()表示,以t检验。定数资料以n(%)表示,以χ2检验。P<0.05,组间对比有显著性差异。
2 结果
2.1 两组手术指标比较
观察组与对照组在手术时间上比较无统计学差异(P>0.05)。观察组术中出血量较之对照组更少(P<0.05),见表1。
表1 两组手术指标比较()
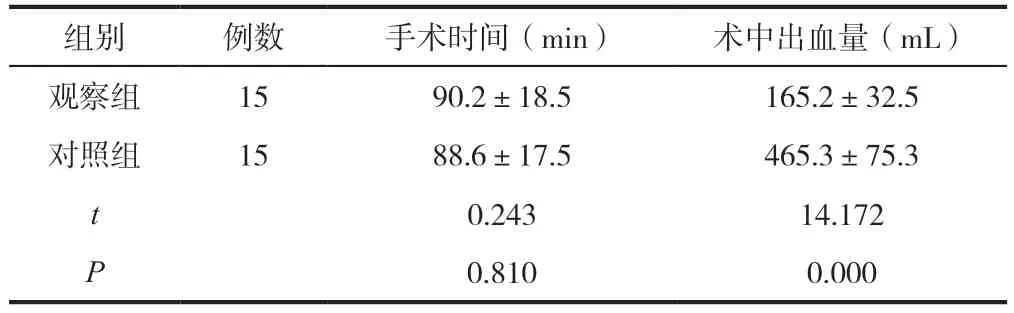
表1 两组手术指标比较()
2.2 两组预后指标比较
观察组骨折愈合时间较之对照组更短(P<0.05)。组间HSS 评分于术前无显著差异(P>0.05)。观察组术后6 个月的HSS 评分较之对照组更高(P<0.05),见表2。
表2 两组预后指标比较()

表2 两组预后指标比较()
2.3 两组术后并发症比较
观察组并发症发生率(6.7%)较之对照组(40.0%)更低(P<0.05),见表3。
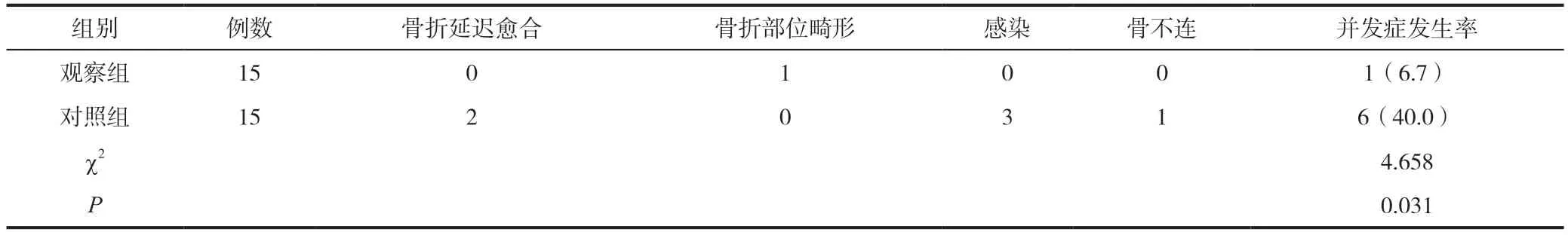
表3 两组术后并发症比较[n(%)]
3 讨论
股骨干骨折是临床常见的骨折类型。随着医学技术的不断发展,对于该骨折疾病的治疗,早已经摒弃了传统治疗方案,而选择更加安全有效的外壳手术复位固定治疗。通过复位固定手术,患者的痛苦明显减轻,骨折部位解剖结构恢复正常,可及早进行术后康复训练,有助于关节功能恢复。但传统的骨折复位治疗,一般采取钢板外固定,对骨折部位产生应力和明显制动,不仅影响生物力学结构,还会导致术后康复训练受阻。而医学的不断进步使得交锁髓内钉内固定方法,在股骨干骨折手术中获得了较好的应用前景。该手术方式,通过股骨中央轴心进行固定,固定效果好,且可将股骨承受的应力有效分散,减少生物力学对骨折部位的影响。采用4 枚锁钉固定方式,可有效防止骨折端缩短或者产生旋转移位。患者可尽早下床锻炼,有助于及早恢复[6]。这种复位固定方法内固定效果好,对患者骨折部位固定效果好,有较低的失败率。且患者术后关节活动度大,锻炼恢复效果好,对远期关节功能的恢复有较好的影响效果。但对于交锁髓内钉的内固定复位方式,目前临床还未形成统一的意见。
交锁髓内钉内固定手术方案实施早期,采取切开复位治疗。在直视下对骨折断端受损、移位情况进行观察,可以实施精准的复位[7]。导针、锁钉置入更加准确,手术操作方便。对于粉碎性骨折患者,还可观察粉碎情况,彻底清理碎骨,不需要经C 型臂X 线监视,减少了操作的复杂性以及X 射线损伤。但从既往治疗结果来看,切口复位采用大切口入路,要想将骨折断端充分暴露,需要将皮肤、筋膜、皮下组织等进行分离,对皮肤软组织及神经的损伤比较大。在手术过程中,可引发不同程度的机体组织破坏情况。手术时间越长,对患者的机体创伤越大,易造成骨折部位血肿,需要将骨折部位出现的血块、血肿进行清除。在手术过程中,骨折部位越大,越需要对骨膜进行广泛的剥离,还会对骨膜造成一定的损伤[8]。不仅如此,手术大切口可导致骨折部位以及周围部位的血液循环受到影响,骨骼组织中存在的愈合生长因子遭到破坏,容易导致骨折部位愈合延迟。骨折部位血运遭到破坏,会引发术中大量出血。而实施手术治疗后,切口部位愈合需要一定的时间,也影响血运,延长了骨折愈合时间。并且对中下段骨折患者,切口导致的疼痛使得其在24h内下床训练的依从性降低,不利于骨折部位及膝关节功能的早期康复训练。而使用闭合复位方式,在C型臂X 线直视下,可以清晰观察骨折情况,并且因是小切口复位,对机体创伤小[9],但可达到与切开复位同等的固定效果。且闭合复位属于微创治疗,手术对患者骨折部位肌群、血管、神经的损伤比较小,机体组织在术后可以完整保留。肌肉组织的完整,对后续康复训练的辅助作用好。术后小切口容易愈合,也可提升术后锻炼的依从性,促进骨折部位及早愈合,提升膝关节功能。从术后并发症来看,闭合复位引发的并发症极少,但骨折部位畸形愈合不可避免[10]。
研究结果显示,观察组与对照组在手术时间上比较无统计学差异(P>0.05)。说明闭合复位并未显著增加操作的复杂性。观察组术中出血量较之对照组更少(P<0.05)。观察组骨折愈合时间较之对照组更短(P<0.05)。观察组术后6 个月的HSS 评分较之对照组更高(P<0.05)。这证实闭合复位引发的出血量更少,患者可在术后尽早进行康复训练,有助于缩短骨折愈合时间,提升膝关节功能。观察组并发症发生率(6.7%)较之对照组(40.0%)更低(P<0.05)。切开复位患者的术后并发症较多,而采用闭合复位,并发症相对较少,提示了闭合复位的安全性。但闭合复位组发生1例骨折外旋畸形愈合,这是该术式的显著缺陷,需要在今后进行改进。
综上所述,闭合复位交锁髓内钉治疗,相对切开复位,对机体创伤小,并发症少,术后骨折愈合快,膝关节功能恢复效果好,具有较好的远期疗效。
