股骨头坏死患者CT与核磁共振诊断的比较研究
2021-03-30尹小燕
尹小燕
(贵州省六盘水市钟山人民医院 贵州 六盘水 553000)
近几年来,股骨头坏死的发病概率出现了逐年递增现象,股骨头坏死属于当前外科临床中比较常见的一类骨关节性疾病,此疾病的发病机制主要是因为股骨头发生供血不足现象,从而造成了机体骨髓成分发生变化以及骨细胞出现坏死情况等,最后导致了股骨头功能系统障碍,严重威胁了此类患者的正常活动能力。因此,对此类患者提供有效且及时的早期诊断以及早期治疗,对于患者身心健康以及预后效果等方面存有诸多积极意义。当前临床中通常采取CT以及核磁共振,以此来作为诊断该疾病的主要途径。CT检查是通过X光检测而衍生出来的一种方式,该方式虽然可以诊断出多种类型疾病,但是自身存在一定程度的局限性。而核磁共振技术主要是采取核磁共振原理的一种全新技术,该检查模式所散发的辐射较小所以具有一定安全性,并且能够针对人体多个微小部位予以诊断[1]。为此,本文特纳入2018年5月—2020年5月期间,本院收治的股骨头坏死患者共28例当作本次研究的观察对象,并将围绕针对股骨头坏死患者分别执行CT以及核磁共振诊断模式,对这两种诊断模式结果准确性以及应用价值予以主要的分析以及研究,现将研究结果详述如下。
1 资料与方法
1.1 一般资料
纳入2018年5月—2020年5月期间,本院收治的股骨头坏死患者共28例当作本次研究的观察对象,其中男性患者共为17例,女性患者共为11例;年龄最小值的患者为36岁,年龄最大值的患者为70岁,患者年龄均值为(53.56±2.33)岁;病程最小值的患者为6.8个月,病程最大值的患者为40.4个月,患者病程均值为(23.62±1.48)个月。临床症状以间歇性的跛行、活动受到限制、髋关节以及下肢发生疼痛反应等表现特征为主。
1.2 方法
对参与本次研究的所有股骨头坏死患者分别执行CT与核磁共振诊断模式,具体方式如下:
(1)CT诊断模式:协助患者行仰卧姿势平躺至操作台中,为患者提供西门子双源CT(型号:flash),展开对患者的扫描检查工作,将层厚设定为10 mm,将层间距设定为10~13 mm之间,同时针对患者局部的病灶部位予以薄层5 mm的扫描或是加层扫描操作。
(2)核磁共振诊断模式:协助患者行仰卧姿势平躺至操作台中,为患者提供GE公司生产的核磁共振仪器(型号:1.5T HDI),通过横断面的T2WI以及T2WI开展扫描检查工作,利用脂肪抑制技术中的T2WI加冠状T2WI进行扫描。横断面扫描参数设定为(T2W1TR4200~5000)/(TE90~100 ms),展开冠状面扫描,将层厚设定为5mm至8mm之间。针对横断位或是冠状位予以加脂肪抑制技术过程中,扫描参数设定为(TR4800~6000)/(TE80~120 ms)。针对患者局部病灶部位予以薄层3 mm的扫描或者加层扫描[2]。
1.3 观察指标
对参与本次研究的所有股骨头坏死患者分别执行CT与核磁共振诊断模式,对比并分析两种诊断模式患者股骨头坏死检出率。
1.4 统计学方法
数据通过SPSS 26.0软件予以分析及研究,计量资料用()表示,行t检验,计数资料采取[n(%)]表示,行χ2检验,两种不同诊断模式的数据结果组间差异若存在统计学意义则以P<0.05展开。
2 结果
2.1 对比并分析两种诊断模式患者股骨头坏死检出率
针对股骨头坏死患者分别执行CT以及核磁共振两种诊断模式之后,CT的漏检率为28.57%(8/28),检出率为71.43%(20/28);核磁共振的漏检率为3.57%(1/28),检出率为96.43%(27/28)。因此,核磁共振诊断模式的检出率相较于CT诊断模式而言,获得了极为显著的优化效果,并且数据之间存在着较大的差异性(χ2=4.2400,P=0.0395),详见表1。
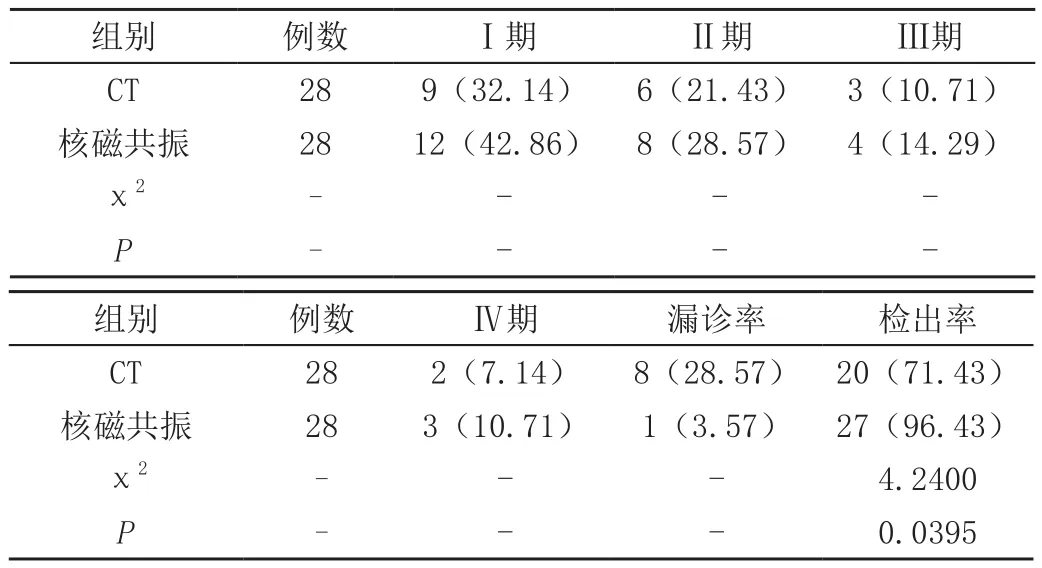
表1 对比并分析两种诊断模式患者股骨头坏死检出率[n(%)]
2.2 核磁共振以及CT两种诊断模式的分期判定标准
核磁共振分期判定标准:(1)I期:T2加权像信号信息呈现较高现象的同时,其显现出双线状态;(2)II期:T1加权像与T2加权像两者的信号信息均显示出较高状态;(3)II期:T1加权像的信号信息呈现较低现象,但是T2加权像的信号信息则呈现出较高现象;(4)IV期:T1加权像与T2加权像两者的信号信息均呈现较低状态时,病变的位置具有塌陷和变形状况。
CT分期判定标准:(1)I期:病变部位的形状显示为星芒状态并具有变形状况;(2)II期:病变部位星芒状已消失,存在骨硬化以及囊状透亮特征;(3)II期:病变位置的形状呈现新月状且伴随着轻微的骨裂现象;(4)IV期:病变位置的关节面出现塌陷现象,并且关节之间的距离呈现不断缩小状态。
3 讨论
股骨头坏死大多都是由于机体骨活性成分遭受损伤所致,引起该疾病的致病因素较多,比如常见的有股骨头血运不通或是缺血等。疾病的初期病灶通常处在股骨头的负重位置处,比如髋关节或是大腿近侧等部位,此类患者临床症状以疼痛或是肿胀等为主,随着病情不断发展,病灶会渐渐延伸至膝盖,而股骨头构造也将发生异常改变,从而致使炎症的出现,此时疼痛感则会更为剧烈,甚至一些患者可能发生功能性的异常,给患者日常生活以及工作行动等方面带来了严重的危害。
当前临床用来诊断股骨头坏死患者多以影像学检查为主要途径,比如CT检查或是核磁共振技术检查等检查方式。检查方式存在的个体化差异则会呈现不同的影像学特征。例如CT检查模式能够将骨皮质以及松质之间关系清晰显现出来,有利于针对关节面断裂以及皮质骨折等情况给予细致观察,并且影像图中显现的新月征构造包含三层,以此可针对股骨头坏死的严重程度予以准确的判定,同时该模式的清晰度较高,且存有连贯性以及多层面等特征优势,可以较为精确的显现患者机体股骨头内部中的真实状况。此外,CT检查模式还存在较高的敏感性、检查费用较低以及操作简便等优点。所以在近些年来CT检查模式应用于股骨头坏死患者的诊断工作中带来了较高的贡献。
核磁共振技术检查模式针对于初期股骨头坏死患者会存在较高的精确度,而这点也是CT扫描检查模式很难做到的一点,同时这也是核磁共振技术检查中的最大优势,对其分析原因,主要是因为核磁共振技术能够获取多个信号的变化情况,而这可以针对不同层面的病灶代谢现象予以准确反馈,同时还可以更加精确的对骨肉炎症、肿瘤等有关的并发症部位予以一定了解,此外也有利于掌握患者并发症具体状况,对于诊断骨组织相关病变存在极大的帮助[3-5]。
本次研究结果表明:针对股骨头坏死患者分别执行CT以及核磁共振两种诊断模式之后,CT的漏检率为28.57%(8/28),检出率为71.43%(20/28);核磁共振的漏检率为3.57%(1/28),检出率为96.43%(27/28)。因此,核磁共振诊断模式的检出率相较于CT诊断模式而言,获得了极为显著的优化效果,并且数据之间存在着较大的差异性(χ2=4.2400,P=0.0395)。由于近年来影像学诊断技术的迅猛发展,核磁共振检查中的图像处理技术也愈发成熟化,尤其对于分辨率以及信噪比发生较大进步,该检查相较于CT扫描存在更高的安全性,产生的辐射不会对机体造成较大伤害,并且核磁共振扫描限制较少,加之诊断结果拥有更强准确性等优点,因此受到了更多的肯定及认可。
综上所述,针对股骨头坏死患者在开展诊断工作过程中,其可将股骨头坏死诊断检出率优化至最佳范畴以内,可为临床诊断工作予以深层保障,同时核磁共振相比CT扫描检查更具安全性,存在着极大的推广以及临床应用价值。
