种植体周角化组织增宽的临床意义和研究进展
2021-03-30孙坚炜雷利红陈莉丽
孙坚炜,雷利红,陈莉丽
种植修复因其稳定和理想的疗效已被广泛应用于牙列缺损或牙列缺失患者中[1]。然而,在种植体修复过程中不仅要有良好的骨整合,还应关注种植体周软组织的管理,尤其是角化组织。种植体周角化组织是指从游离龈边缘到膜龈联合之间的区域。多项研究显示种植体周角化组织宽度<2 mm时将更容易引起菌斑积聚和种植体周软组织炎症。用于角化组织增宽的术式主要包括以下几类:根向复位瓣术(apically repositioned flap,ARF)、自体组织移植和异体组织移植等。而部分学者持不同观点,认为种植体周围疾病的发生与角化组织无关[2-3]。本文就种植体周角化组织宽度的意义及各类角化组织增宽术的研究进展作一综述,旨在为临床治疗方案选择提供参考。
1 种植体周软组织的解剖形态
种植体周黏膜和牙槽骨共同构成了种植体周围组织。其中面向基台方的种植体周黏膜包括三个部分:①冠部的种植体沟内上皮;②长约2 mm的结合上皮;③宽为1.5~2.0 mm的结缔组织[4]。与天然牙不同,种植体周结缔组织中的胶原纤维呈环形包绕种植体,无纤维插入种植体表面,外层较为疏松,仅含少量血管[5]。这种解剖学上的差异,导致它们对细菌感染的反应也不一致[6]。动物实验发现,通过丝线结扎合并饮食控制诱导菌斑堆积后,种植体周软组织损伤、牙槽骨吸收量、炎症细胞浸润程度均较天然牙更为严重[7]。在龈沟的口腔侧,从牙龈边缘到根方,依次为游离龈、附着龈、牙槽黏膜,其中游离龈和附着龈为角化组织,而位于膜龈联合根方的牙槽黏膜上皮无角化。角化组织表面被一层厚的角化上皮所覆盖,角化上皮由一层角蛋白和多层角化细胞组成,其下方富含胶原纤维,附着龈通过黏骨膜直接附着在骨面上,活动性小,可有效耐受食物的摩擦,对炎症反应的抵抗能力更强[8]。种植体周围拥有足够宽度的角化组织,可以使种植体的软硬组织稳定性更好,菌斑积累更少,种植体周围黏膜炎的发生率更低[9]。
2 种植体周角化组织宽度的临床意义
2.1 角化组织宽度对口腔卫生的影响
在种植修复后,良好的口腔卫生状况将有利于种植体的长期稳定[10-11]。然而,种植体颈部的直径一般比天然牙窄,颈部陡峭的倒凹亦使得植体周围的卫生不易保持[6]。多项研究显示,充足的种植体周角化组织宽度,有助于患者提高刷牙舒适度,利于菌斑的清除。Souza等[12]通过视觉模拟量表法发现,在种植体周角化组织宽度<2 mm的人群中,刷牙不适感为中、重度的人占30%,而该数值在角化组织宽度≥2 mm组中仅为2%,且前者的菌斑堆积更为严重。一项为期4年的前瞻性研究发现,窄角化组人群中有51.4%的患者反映刷牙时有不同程度的不适感,且改良菌斑指数(modified plaque index,mPI)较宽角化组织者的更高[13]。与该结果类似,Gobbato等[14]的Meta分析显示较宽的角化组织能够减少菌斑的积聚。缺乏角化组织的口腔黏膜,表面仅覆盖一层菲薄的非角化上皮,下方的固有层缺乏胶原纤维而富含弹性纤维,这一解剖学特点可能与刷牙时的疼痛及不适感相关。刷牙不适感可能会降低刷牙效率,进一步影响种植体和天然牙周的卫生状况。而另一项横断面研究的结果却与此相悖,Ueno等[6]发现种植体周角化组织宽度<2 mm时,菌斑聚集更多,但并不会引起刷牙疼痛或增加刷牙难度。综上,充足的角化组织可能有助于提高患者的刷牙舒适度,利于种植修复体的清洁,从而限制细菌的定植、聚集。但由于患者自身的疼痛阈值、刷牙力度或黏膜厚度等解剖因素都有可能影响刷牙舒适度,这一结论仍有待进一步探究。
2.2 角化组织宽度对植体周软组织健康的影响
种植体周角化组织宽度不足可引起种植体周探诊出血比例升高[12-13,15-16]、探诊深度[17-18]及牙龈指数(gingival index,GI)的显著增加[16,18]。Ueno等[6]甚至发现,当角化组织宽度<2 mm时,种植体周软组织发生化脓的概率有所增加。Wennstrom等[19]对19篇种植体周角化组织相关文献进行系统性综述,有一半文献表明角化组织宽度<2 mm的种植体,其探诊出血指数显著增加,而大多数文献都无法证明角化组织宽度对探诊深度有影响。
种植体周围黏膜炎的定义为:①种植体周软组织红肿有探诊出血;②没有持续性的牙槽骨吸收[20]。Grischke等[21]将不定期牙周维护,存在种植体周围炎和吸烟等引起种植体周围黏膜炎的危险因素排除在外后,通过广义估计方程模型分析发现,种植体周角化组织宽度不足与种植体周围黏膜炎的发生显著相关,其OR值为3.3,进一步敏感性分析显示,角化组织的缺失还与疾病严重程度有关,OR值为1.7。然而,Lim等[3]通过Spearman相关系数分析发现,种植体周角化组织宽度和种植体周病相关参数之间的Spearman相关系数为-0.2<ρ<0.2,两者之间没有相关性。在一项回顾性研究中,Frisch等[2]将种植体周角化组织<1 mm的患者分为两组,对照组仅进行种植体周支持治疗,试验组在种植体周支持治疗的同时进行角化组织增量手术。在软组织手术平均10.69年后,发现对照组的种植体周围黏膜炎的发病率为31.91%,手术组为38.98%,无统计学差异。有效的种植体周支持治疗似乎更利于种植体周软组织健康的维持。
部分学者还研究了种植体周角化组织和软组织退缩的关系。Warrer等[22]将30枚种植体植入到猴子的下颌无牙区中,并通过丝线结扎的方式诱导菌斑堆积,6个月后发现无角化组织的种植体有更多的软组织退缩。该研究表明角化组织的缺失增加了种植体周围区域对于菌斑所引起的组织破坏的敏感性。此外,Lin等[18]的Meta分析也发现种植体周角化组织的缺失可能会加速软组织的退缩。2017年的世界牙周病学研讨会已明确指出种植体周缺少角化组织是软组织退缩的主要原因之一[4]。
目前的研究结果并不能说明种植体周角化组织的缺少与种植体周围黏膜炎的发生有必然联系,但角化组织的缺失似乎能增加种植体周软组织疾病的易感性。系统全面的种植体周支持治疗仍是种植修复过程中不可或缺的。
2.3 角化组织宽度对骨组织的影响
部分学者认为种植体周角化组织宽度与牙槽骨的高度密切相关,运用角化组织增宽术,可使种植体周的边缘骨水平更加稳定。Perussolo等[13]根据种植体周角化组织宽度进行分组,记录基线和4年后的边缘骨水平,多层回归分析显示角化组织宽度不足可引起植体周边缘骨水平降低。同样的,Monje等[17]的横断面研究发现在种植体维护治疗不当患者中,当角化组织宽度<2 mm时,牙槽骨吸收更多,种植体周围炎的发生率更高,可达53.8%。Thoma等[23]的研究也支持了这一论证,发现通过软组织增量术获得足量的角化组织,可显著减少牙槽骨的吸收。与此相反,Ladwein等[24]对967枚种植体进行了长达15年的研究,结果显示种植体周角化组织的存在与否,并不会影响垂直骨向骨水平。综上,关于种植体周角化组织是否与牙槽骨吸收有关的结论尚未明确,还需设计更加完善的临床随机对照实验进行更深入的研究。
3 种植体周角化组织增宽的适应证和时机
尽管种植体周角化组织的必要性仍存在争议,多数学者认为2 mm宽的角化组织带将有利于口腔卫生及种植体周的软硬组织健康,可为种植体的长期稳定提供保障。已有共识报告指出当种植体周角化组织缺如或角化组织宽度<2 mm时,可以进行角化组织增宽[25]。特别是在种植体周角化组织不足并同时伴有以下情况时:①口腔清洁过程及功能活动时有不适感;②骨再生过程中植体周黏膜不稳定;③持续的软组织退缩;④菌斑控制效果不理想。需要注意的是,吸烟、糜烂型扁平苔藓及类天疱疮等情况可能影响自体结缔组织移植物的存活,导致手术失败[9]。
理论上,在种植修复治疗过程的任何阶段都可以进行种植体周角化组织增宽,包括:种植体植入前、种植体植入同期、种植体第二阶段手术同期或种植体负载后[9, 26]。与种植体负载后相比,前三种方案的结果更具预测性[27]。当需要在负载后进行角化组织增宽时,往往已经出现美学问题、种植体周围黏膜炎或种植体周围炎等情况。一般而言,在种植术前进行角化组织增宽将具有更好的预测性,并在一定程度上降低后期种植手术的难度,如在进行大量骨增量前,可以使用软组织增量手术来降低软组织开裂的风险;在美学区,软组织增量术的合适时机为基台连接前的4~6周[28]。
4 种植体周角化组织增宽的方法
目前的角化组织增宽技术主要包括以下几类:①根向复位瓣(apically repositioned flap,ARF);②自体组织移植,如游离龈移植术(free gingiva graft,FGG)、结缔组织移植术(connective tissue graft,CTG)、自体血小板浓缩物(autologous platelet concentrates, APCs)移植等;③异体组织移植,如脱细胞真皮基质(acellular matrix derivative, ADM)、异种胶原基质(xenogenic collagen matrix,XCM)等;④口腔黏膜组织工程。
4.1 根向复位瓣术
传统ARF需要将半厚瓣向根方推移,缝合固定于骨膜,使暴露的骨膜面自行愈合形成新的角化组织。1999年,Carnio[29]在原术式的基础上进行改进,提出了改良根向复位瓣术(modified apically repositioned flap,MARF),与传统的ARF不同,该术式水平切口冠方的角化组织未与牙齿分离,避免了传统术式带来的软组织退缩问题(图1)。暴露的骨膜面完全被角化组织所包绕,从而利于上皮细胞从创缘向内爬行,最终形成角化组织[30]。Carnio等[31]分别采用FGG和MARF治疗附着龈≤1 mm的位点,术后1年对比发现两种方法均有效增加了角化组织宽度,而FGG较MARF平均多产生1.52 mm角化组织。MARF不需要开辟第二术区,相较FGG的手术时间短、难度低,术后不适感更轻,且局部组织颜色具有更好的预测性。一项平均随访9年的研究显示MARF能可预期地增加角化组织宽度,且具有长期稳定性[32]。随后,Carnio等[33]进一步对21个无角化组织的位点进行MARF,作者在距龈缘根方2 mm左右处做一水平内斜切口,在对各个病例追踪1~11年(平均3.2年)后发现角化组织宽度平均增加(3.6±0.8)mm,因此认为MARF甚至可以在无角化组织区域产生角化组织。由于MARF不影响美学表现,在前牙美学区,或许MARF是一个更好的选择。但MARF所增加的角化组织量较FGG更少,且无法用于需要根面覆盖和存在骨开裂的患者,在临床应用时仍须把控适应证[31]。
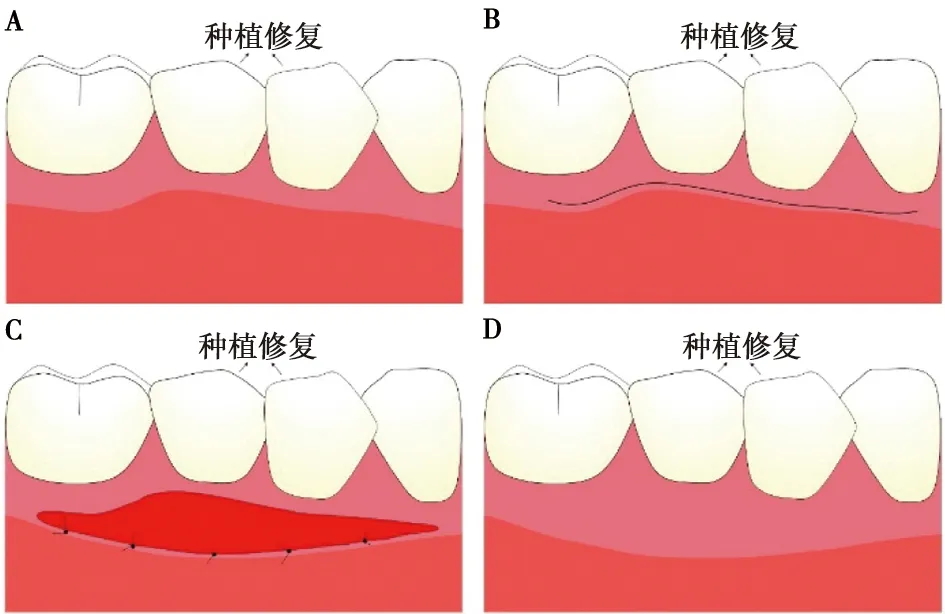
图1 改良根向复位瓣术Fig.1 Modified apically repositioned flap
4.2 自体组织移植
4.2.1 游离龈移植术 游离龈移植术需要根据受植区的形状和大小在腭部切取厚度适宜覆盖上皮的结缔组织,将其缝合于受植区的骨膜上(图2)。FGG能增加的角化组织宽度大,术后收缩率小,被视为角化组织增宽的金标准[9]。但FGG需要开辟第二术区,存在手术难度大、手术时间长、术后反应大和移植物的量有限等缺陷。且由于固有层结缔组织对其被覆上皮的结构特异性起决定性作用[34],新形成角化组织的颜色、纹理较周围不同,不利于美观[35]。为了克服FGG在美学上的缺陷,Cortellini等[36]将釉牙骨质界到理想膜龈联合线处的移植物表面的上皮保留,去除根方的上皮后将其缝合于半厚瓣和骨膜之间,称之为部分上皮化游离龈移植。该方法产生的膜龈联合线与周围组织平齐,能在一定程度上提高术后美学效果。另有研究报告,在FGG术中使用氰基丙烯酸盐粘合剂不仅可以减少移植物的收缩率还可有效减轻术区疼痛感[37]。需要注意的是当存在以下情况时,FGG的预后往往不佳:①受区制备不当;②移植物大小及厚度不足;③移植物对受区的适应性差;④移植物固位不佳[38-40]。
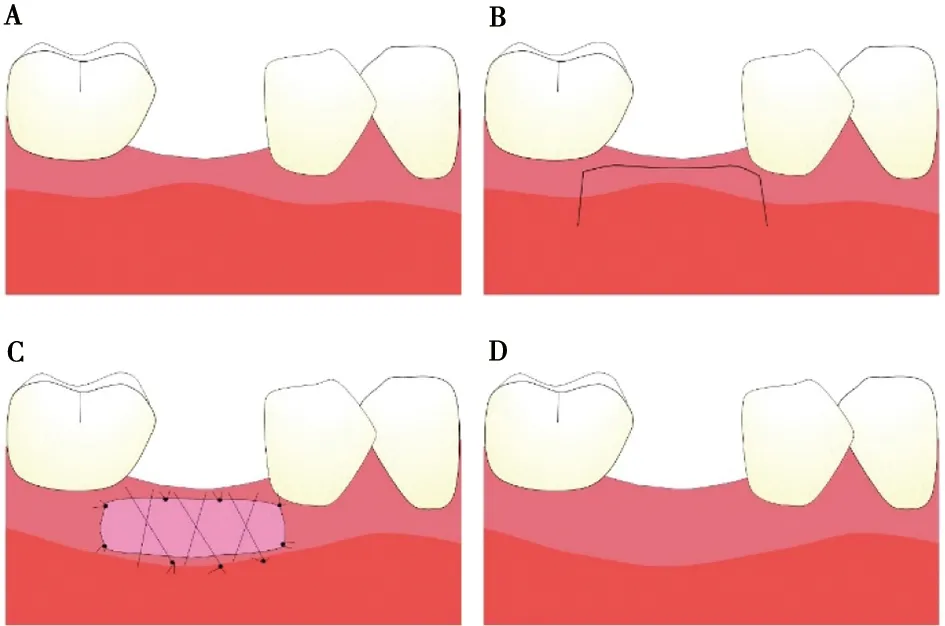
A:术前;B:手术切口;C:移植物固定缝合;D:愈后
4.2.2 结缔组织移植术 上皮下结缔组织移植物一般通过活门法、L法和信封法获取,与游离龈移植物不同,上皮下结缔组织移植物表面不带有上皮结构。临床上,CTG常与ARF和冠向复位瓣术(coronally advanced flap,CAF)联合使用(图3)。Tunkel等[41]在种植第二阶段分别进行ARF和ARF+CTG,随访1年后发现ARF组的角化组织宽度平均增加4.63 mm,而ARF+CTG组平均增加4.10 mm,组间无统计学差异,但ARF+CTG较ARF能增加更多种植体颊侧软组织厚度。Cairo和Zucchelli等[42-43]则发现使用CTG+CAF能增加种植体颊侧角化组织宽度。而Thoma等[44]的系统性综述发现,对于种植体周角化组织增量病例,FGG依然是最佳选择,CTG更适合用于种植体周软组织增厚。
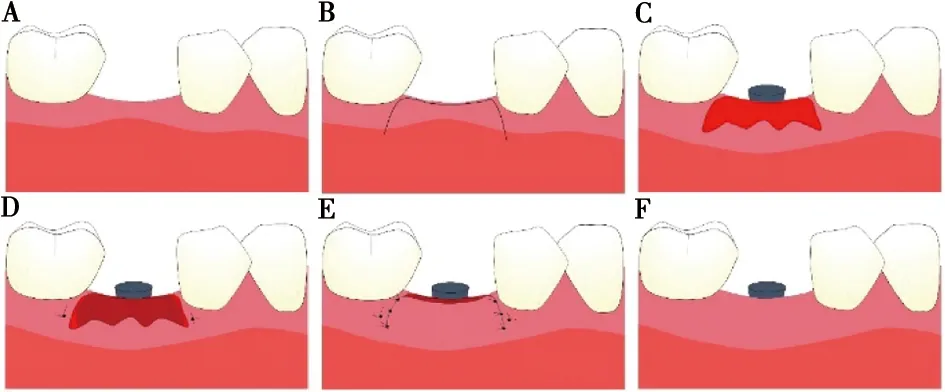
A:术前;B:手术切口;C:形成受植区;D:CTG放置并固定;E:缝合固定;F:愈后
4.2.4 自体血小板浓缩物 自体血小板浓缩物由静脉血离心后制得,与FGG相比更容易获得。目前为止,已经开发出三代APCs包括:富血小板血浆(platelet rich plasma,PRP)、富血小板纤维蛋白(platelet rich fibrin,PRF)、浓缩生长因子(concentrated growth factor,CGF)[46]。APCs中富含多种生长因子,如转化生长因子-β1(transforming growth factor-β1,TGF-β1)、血管内皮细胞生长因子(vascular endothelial growth factor,VEGF)、胰岛素样生长因子(insulin-like growth factor-Ⅰ,IGF-Ⅰ)等[47],可以促进细胞的增殖、分化、趋化,利于创口愈合、组织再生。在一项半口随机对照临床实验中,Temmerman等[48]分别使用FGG和富白细胞血小板纤维蛋白(leukocyte-and platelet-rich fibrin,L-PRF)对种植体周进行角化组织增宽。结果显示两组种植体颊侧角化组织宽度均显著增加,FGG组较L-PRF组平均多增加(1.3±0.9)mm。而使用L-PRF组,手术时间更短,患者的术后疼痛更少。Luo等[49]评估了PACs联合CAF治疗牙龈退缩的作用,Meta分析显示使用APCs后,不仅能改善软组织退缩和角化组织宽度等指标,还能加快术后软组织的愈合。与此相反,Fabbro等[50]却认为APCs在增加角化组织宽度方面的作用十分有限。不同学者在APCs对于增加角化组织宽度方面的作用持有不同观点。且当前的研究多聚焦于APCs在根面覆盖中的作用,关于APCs在增加种植体周角化组织方面的研究仍然较少。
4.3 异体组织移植
4.3.1 脱细胞真皮基质 为解决自体移植物需要开辟第二术区、美学效果不佳等问题,ADM等异体材料被开发用于牙周软组织手术。ADM通过去除皮肤中的表皮和细胞制备而成,其主体结构为完整的基底膜复合物和主要成分为胶原束、弹性纤维的细胞外基质[51]。ADM最早在整形外科中,用于皮肤全层烧伤的治疗。在过去的20多年里,ADM已广泛应用于各种膜龈手术中,并取得了不错的疗效[52]。Park等[51]采用ARF联合ADM治疗种植体周角化组织不足,在随访6个月过程中,角化组织平均宽度从(0.8±0.6)mm增加到了(2.2±0.6)mm,mPI逐渐下降,但ADM的组织收缩率较高可达(50.7±9.2)%。在一项随机对照研究中,Basegmez等[53]分别采用ADM和FGG用于种植体周角化组织宽度不足的治疗,术后6个月对比发现ADM和FGG均能有效地增加角化组织,FGG平均增加2.57 mm,而ADM仅为1.58 mm。进一步对种植体周评估发现,ADM组的mPI和GI值均较FGG高。与FGG相比,ADM不需要制造额外切口,且术后美学效果更佳,可作为自体移植材料的替代品。但其较高的组织收缩率也不可忽视。
4.3.2 异种胶原基质 猪来源的胶原基质由Ⅰ型胶原和Ⅲ型胶原构成[54],它具有两个功能面:上面较为致密利于细胞爬附;组织面疏松多孔,利于血凝块的形成、细胞生长和组织整合[55]。XCM的三维支架结构,有助于成纤维细胞、血管及上皮细胞长入,最终形成新的角化组织[56-57]。XCM常用于根面覆盖、天然牙或种植体周围的角化组织增宽等。2009年,Sanz等[57]首次使用ARF+XCM增加种植体周角化组织宽度,随访6个月后ARF+XCM组和ARF+CTG组的角化组织宽度均显著增加,两组之间没有统计学差异。与ARF+CTG相比,ARF+XCM能明显缩短手术时间短,减轻患者术后疼痛。Schmitt等[58]对比使用前庭成形术+FGG和前庭成形术+XCM治疗种植体周角化组织不足,评价其长期疗效,结果显示术后各组间角化组织宽度相当,无统计学差异,随访5年后发现前庭成形术+XCM组的角化组织丧失量可达52.89%,而前庭成形术+FGG组为40.65%,XCM的术后收缩率较FGG更大。在整个随访期内,前庭成形术+XCM组中的新生角化组织外观与周围一致。综上,尽管XCM具有较高的组织收缩率,但其来源丰富、生物相容性佳,是目前较为理想的自体移植物替代体。
4.4 口腔黏膜组织工程
Izumi等[59]将自体口腔黏膜角化细胞接种于ADM支架表面,从而在体外形成全层口腔黏膜,并将其命名为体外口腔黏膜类似物(exvivoproduced oral mucosa equivalent,EVPOME)。组织学观察显示,通过该方法形成的全层口腔黏膜的上皮厚度较薄,但其仍具有与天然角化黏膜相似的结构[60]。与单纯的ADM移植相比,EVPOME移植能加快组织愈合速度,减少软组织收缩[59]。目前,EVPOME已在口腔颌面外科中用于软组织缺损的修复,关于其在种植体周角化组织增宽方面的研究仍未见报道。
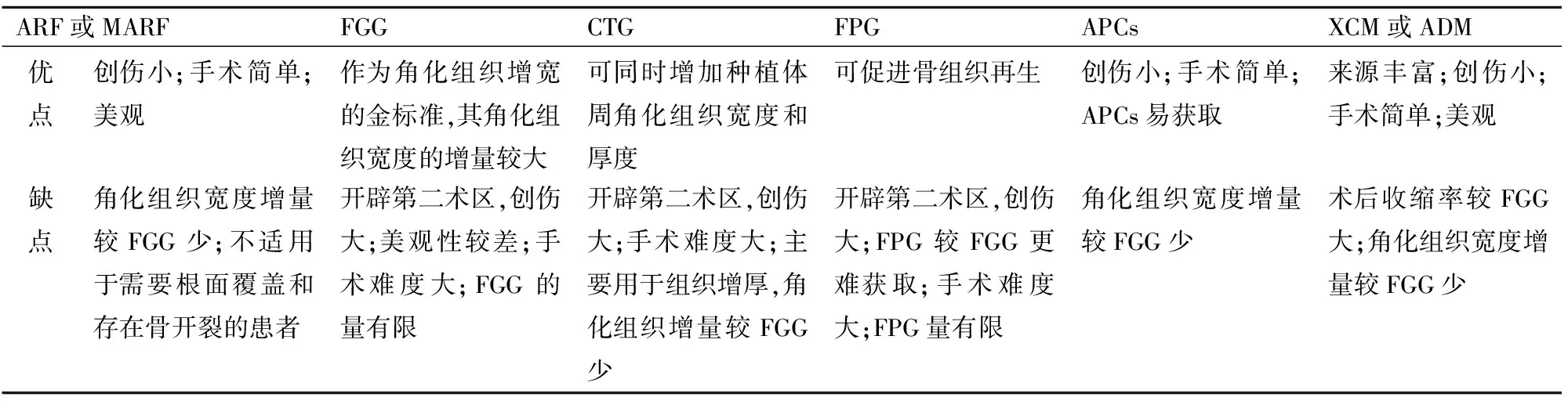
表1 不同术式的优缺点Tab.1 Advantages and disadvantages of different surgical methods
5 总结和展望
尽管种植体周角化组织宽度对于种植体的影响仍存在争议,多数学者认为种植体周角化组织宽度不足,将引起刷牙不适,种植体周菌斑堆积,对软硬组织造成不同程度的影响。因此,当种植体周角化组织宽度不足2 mm时,仍然建议使用角化组织增宽术。通过ARF联合FGG治疗种植体周角化组织不足,依然是目前角化组织增宽的金标准。随着自体组织移植物替代体的不断创新,ADM、XCM等材料相继出现,可以有效提高术区的美观程度,减少术后疼痛,降低操作敏感性及手术费用。然而,现有证据提示异体异种组织替代材料组织收缩率较大,其长期稳定性仍有待讨论、研究。未来,对于新型自体移植物替代物的研发依然是该领域的主要方向。
