超声引导下颈椎椎间孔注射治疗神经根型颈椎病的临床研究*
2021-03-29曾宪政杨邦祥郑碧鑫
曾宪政 宋 莉 肖 红 杨邦祥 郑碧鑫 银 燕 刘 慧
(四川大学华西医院疼痛科,成都610041)
颈椎病是临床常见疾病之一,严重影响病人的日常生活,神经根型颈椎病是其中最常见的类型,其发病率约占颈椎病的50%~60%[1],总人群发病率为1.79/1000,男性高于女性[2,3]。颈椎椎间盘突出、关节突关节及钩椎关节增生肥大、黄韧带增生肥厚等对神经根刺激或者机械压迫是神经根型颈椎病病人疼痛的主要病因。
多数神经根型颈椎病的病人通过药物或物理治疗等保守治疗可以缓解疼痛,部分保守治疗疼痛控制欠佳的病人可采取神经阻滞等微创手术治疗。颈椎硬膜外阻滞是治疗神经根型颈椎病常用的神经阻滞方法,经椎间孔入路的硬膜外阻滞更接近受炎症刺激的神经根和背根神经节,可直接将镇痛液注射在受累神经周围,因而可以取得更好的疗效[4]。既往颈椎椎间孔注射多在X 线或CT 引导下进行[5~7]。以上方法定位主要是依靠骨性标志来确定穿刺路径,对血管和神经显影较差,发生意外的血管内注射和神经损伤的可能性较大[8,9]。超声可以实时显示穿刺路径、药液扩散情况、目标结构及周围组织,增加了穿刺的准确性,减少血管损伤的可能。所以推测超声引导可能是进行颈椎间孔阻滞的更加安全有效方法。本研究采用随机双盲对照试验,与CT引导下的颈椎椎间孔注射比较,评价超声引导下颈椎椎间孔注射的安全性、准确性及有效性,为超声引导颈椎椎间孔注射在疼痛治疗的应用提供参考。
方 法
1.一般资料
本研究经四川大学华西医院医学伦理委员会批准,研究前所有病人均签署知情同意书。选择2017年12 月至2018 年12 月期间于华西医院疼痛科就诊的神经根型颈椎病病人共40 例。按照计算机生成的随机数字分为两组,每组20 例,CT 组(A 组)在CT 引导下行颈椎椎间孔注射,超声组(B 组)在超声引导下行颈椎椎间孔注射。根据病人的症状、体征及辅助检查,每例病人均选择2 个节段的椎间孔进行注射。
纳入标准:①神经根型颈椎病,诊断标准为:具有放射性上肢的根性疼痛症状,体征、CT 或者MRI 检查的表现相符合;②经过口服药物及其他保守治疗效果欠佳,数字评分法 (numerical rating scale, NRS) ≥4 分;③年龄大于18 岁;④自愿参加本研究且接受随访。
排除标准:①严重心肺疾病;②脊柱畸形;③对局部麻醉药或激素过敏;④凝血功能障碍;⑤全身感染或穿刺部位皮肤感染;⑥精神行为异常及重度焦虑抑郁病人;⑦哺乳及妊娠期妇女;⑧合并干扰疼痛评估的其他慢性疾病存在;⑨半年内已经行颈椎椎间孔或者椎间盘的有创治疗。
2. 操作方法
盲法的实施:疗效随访者和CT 图像分析者事先不知道病人的分组;每位病人事先不知道分组,做治疗时都会用超声和CT 进行扫描。
所有操作均由同一名经验丰富的疼痛科医师完成。术前根据病人的症状、体征及影像学检查确定2 个穿刺的节段。病人入室后开放静脉通道,常规心电监护。按照分组在CT 或超声的引导下经颈椎椎间孔注射含造影剂的镇痛液,注射完毕后两组均进行CT 扫描确定针尖位置及造影剂扩散情况,记录每组穿刺时间、不良反应发生的情况。由1 名固定的疼痛医师进行术前1 天和术后0.5 h、24 h、1 周、2 周、1 个月、3 个月的疼痛评估。根据病人注射治疗1 周以后疼痛缓解情况确定是否进行第2 次注射治疗,若缓解率小于80%则行第2 次治疗。
含造影剂的镇痛液配置:复方倍他米松注射液 0.5 ml + 甲钴胺注射液 1 ml + 2%利多卡因1.5 ml + 碘海醇注射液1 ml + 0.9%生理盐水2 ml,共6 ml。
CT 组(A 组):病人取仰卧位,头下垫薄枕,头偏向健侧,充分暴露患侧头颈部。使用金属探条作为标记,根据定位像于欲穿刺节段作轴位扫描,扫描层面应包括目标穿刺节段上下各一个椎体,根据扫描选定的层面及体表标志物确定穿刺点和穿刺角度,常规消毒铺巾,在CT(西门子16 排螺旋CT,德国西门子公司)引导下穿刺,直到穿刺针到达椎间孔区。回抽无脑脊液和血液后,每个节段缓慢注射含造影剂的镇痛液2.5 ml。
超声组(B 组):病人取仰卧位,头下垫薄枕,头偏向健侧。使用频率为6~13 MHz 的线阵探头(飞利浦CX50 超声机,荷兰飞利浦公司)行穿刺前预扫描,根据各个颈椎横突的特点(C7横突仅有后结节,呈椅背样高回声影像;C6横突具有特征性的Chassaignac结节,然后依次向上确定颈椎各节段)确定穿刺节段,做体表标记。椎间孔位于椎体与关节突关节之间,通过彩超多普勒技术确定椎动静脉及神经根伴随血管的位置(见图1、2)。常规消毒铺巾,采用平面内技术,超声实时引导下由前外侧向椎间孔方向进针,针尖抵达椎间孔后固定针身,回抽无脑脊液和血液后缓慢每个节段给予含造影剂的镇痛液2.5 ml。注药完成进行一次CT 扫描,确定针尖位置及药液分布。
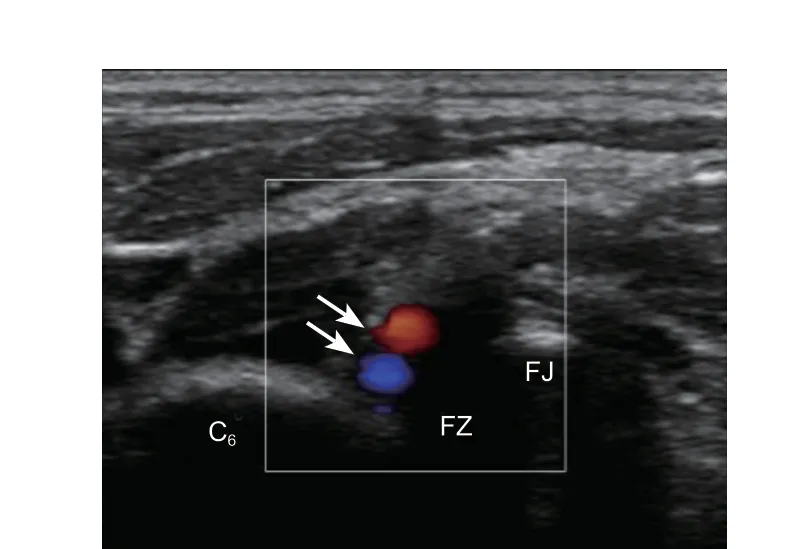
图1 椎间孔区域的椎动静脉彩色血流图 白色箭头所指为椎动静脉,C6:C6 椎体,FZ:椎间孔区,FJ:关节突关节Fig. 1 The vertebral artery and vein color doppler ultrasonography The white arrow marks vertebral artery and vein, C6: cervical vertebral body, FZ: foraminal zone, FJ: facet joint.
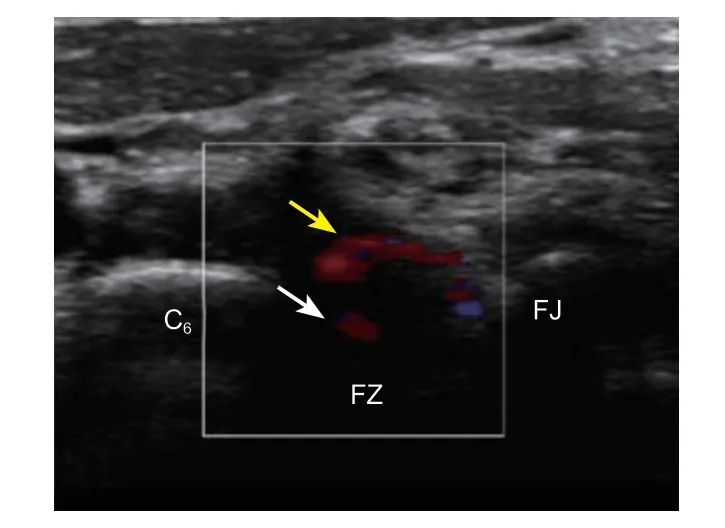
图2 颈椎间孔神经根伴随血管彩色血流图 白色箭头所指为椎动静脉,黄色箭头所指为椎间孔神经根伴随血管C6:C6 椎体,FZ:椎间孔区,FJ:关节突关节Fig. 2 Color doppler ultrasonography of vessels adjust to nerve root at cervical foramen The white arrow marks vertebral artery and vein, the yellow arrow marks vessels around the nerve root, C6: cervical vertebral body, FZ: foraminal zone, FJ: facet joint.
3. 观察指标
(1)药液分布情况:①药液分布优良率:见图3 所示,椎体前缘和关节突关节最外侧点连线为A线,定义为椎间孔的外孔,关节突关节最内侧划一条与A 线平行的线为B 线,定义为椎间孔的内孔。两线之间的区域为椎间孔区 (foraminal zone),标记为FZ;位于A 线以外标记为椎间孔外区 (extra-foraminal),标记为EF;位于B 线以内标记为椎间孔内区 (intra-foraminal) 标记为IF[10]。药液分布理想:药液分布于椎间孔区及椎间孔内硬膜外腔(见图4);药液分布良好:①药液分布于椎间孔区,但椎间孔内硬膜外腔未见药液(见图5);药液分布欠佳:药液只分布于椎间孔外或者未发现药液(见图6)。药液分布优良率 =(理想个数+良好个数)/总个数;②是否发生血管内注射:造影剂是否在位,若造影剂消失根据针尖位置,判断药液发生率血管内注射还是蛛网膜下腔注射。
(2)穿刺时间:两组穿刺时间以开始穿刺至药物注射完毕所需时间。
(3)出血情况:在推注药物之前,记录回抽是否有血,且通过CT 扫描确定是否有血肿。
(4)其他不良反应情况:包括恶心、呕吐、头晕、头痛、复视、意识障碍等。
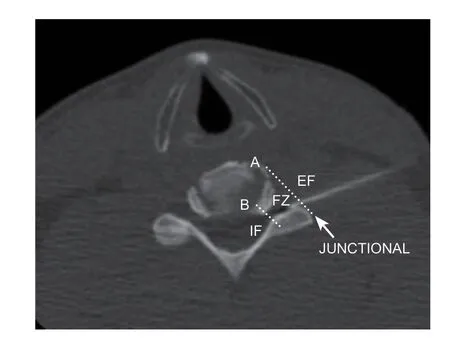
图3 CT 下颈椎椎间孔的定义,椎体前缘和关节突关节最外侧点连线为椎间孔的外孔为A 线,关节突关节最内侧划一条与A 线平行的线为B 线。两线之间的区域为椎间孔区 (foraminal zone),标记为FZ;位于A 线以外标记为椎间孔外区 (extra-foraminal),标记为EF;位于B 线以内标记为椎间孔内区 (intra-foraminal) 标记为IFFig. 3 CT fluoroscopic image show the cervical vertebral foramen:Line A is from anterolateral vertebral body to the lateral margin of the facet. Line B is from posterior-lateral vertebral body to the interior margin of the facet. Between line A and B is foraminal zone (FZ); The out space of line A is extra-foraminal zone (EF); The inside space of line B is intra-foraminal zone (IF).
(5)数字评分法 (NRS) 评分:0 分表示无痛,10 分表示剧痛。运用NRS 对病人术前、术后0.5 h、24 h,1 周、2 周、1 个月、3 个月进行疼痛评估。
4.统计学分析
应用SPSS 22.0 软件包进行统计分析,计量资料采用均数±标准差(±SD)表示,计数资料采用率/构成比表示,性别、穿刺节段、药液分布优良率、回抽有血的发生率两组间比较采用卡方检验;NRS 评分、年龄、体重指数、疼痛持续时间若资料符合正态分布则采用独立样本t 检验分析,若资料不符合正态分布,则用秩和检验。两组病人治疗前后疗效分析采用重复测量方差分析。P < 0.05 为差异有统计学意义。
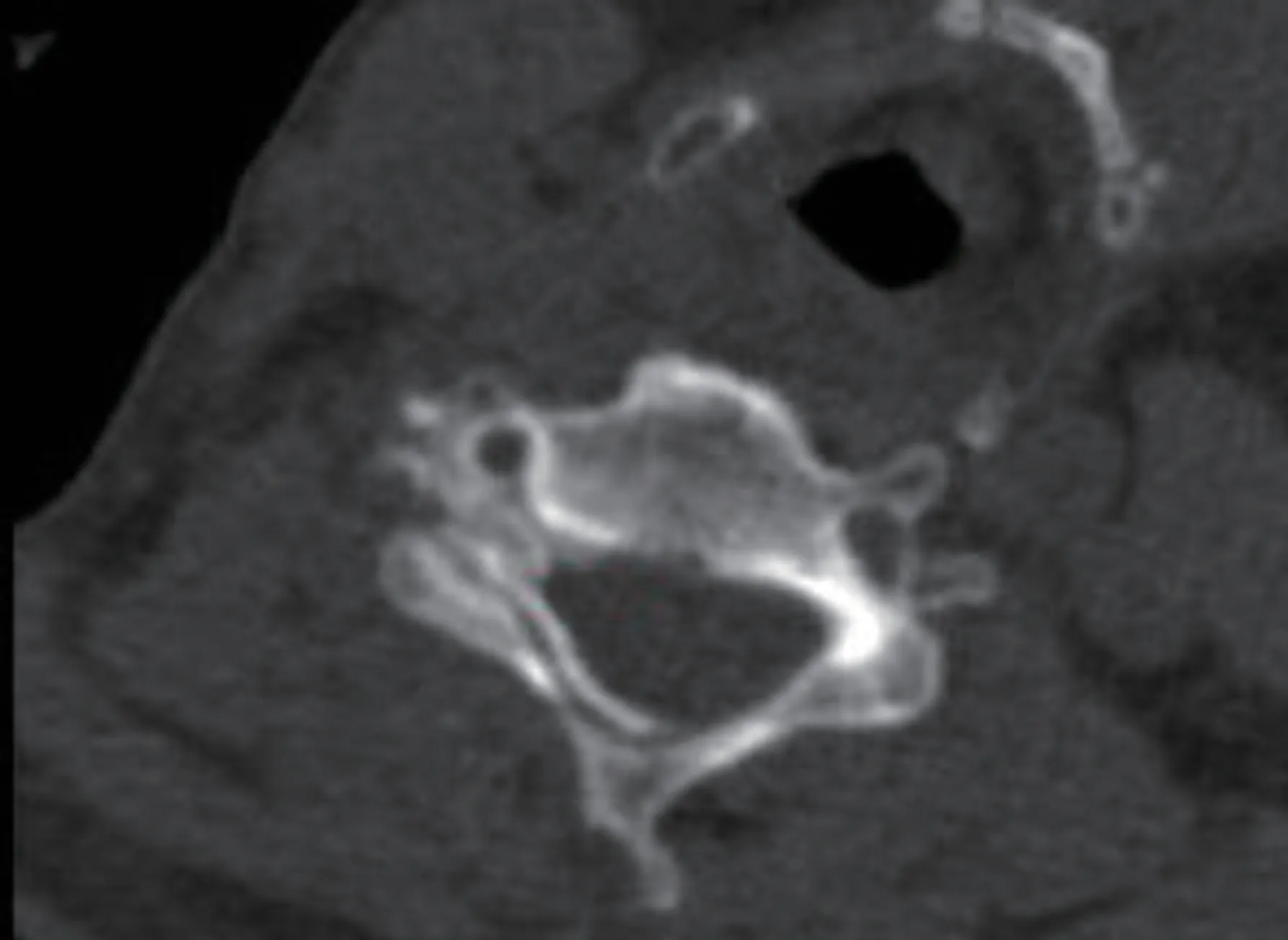
图4 CT 扫描下药液分布理想(白色箭头所示为造影剂)Fig. 4 CT fluoroscopic image show excellent in contrast distribution (The white arrow marks contrast distribution)
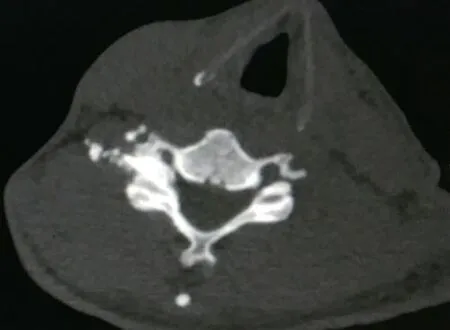
图5 CT 扫描下药液分布良好(黑色箭头所示为造影剂)Fig. 5 CT fluoroscopic image show good in contrast distribution (The black arrow marks contrast distribution)
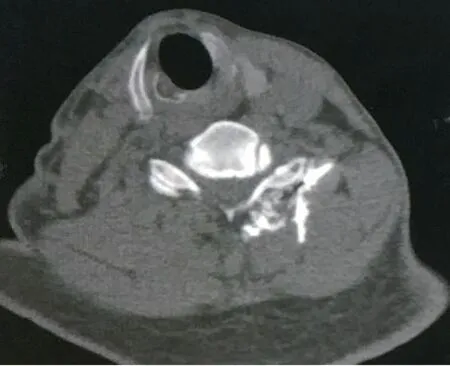
图6 CT 扫描下药液分布欠佳(白色箭头所示为造影剂)Fig. 6 CT fluoroscopic image show poor in contrast distribution (The white arrow marks contrast distribution)
结 果
1.一般资料
本研究共纳入40 例病人,随机分为CT 组、超声组,每组各20 例,术后失访3 例,共完成37 例,其中CT 组18 例,超声组19 例。其中,男性12 例,女性25 例,年龄31~75 岁,疼痛持续时间1~120个月。共计纳入节段142 个,CT 组72 个节段,超声组70 个穿刺节段。两组病人性别、年龄、疼痛持续时间、体重指数比较无明显统计学差异(P > 0.05,见表1)。CT 组行2 次治疗的病人有18 例,只行1次治疗的有0 例;超声组行2 次治疗的病人有16 例,只行1 次治疗的的病人有3 例。
2. 两组病人的药液分布情况的比较
(1)药液分布优良率,CT 组为94.4%,超声组为97.1%。两组间比较差异无明显统计学意义(P > 0.05,见表2)。
(2)血管内注射:CT 组有4 个节段(5.6%),超声组未出现血管内注射。
3. 两组病人的穿刺时间比较

表1 两组病人一般资料比较Table 1 General condition in two groups
CT 组377.2±182.3 s,超声前组210.2±63.5 s。CT 组与超声组比较,差异存在显著的统计学意义(P < 0.001,见表3)。
4. 两组病人的出血情况
两组组病人回抽有血比例,CT 组为18.1%,超声组为11.4%。CT 组与超声组比较,差异无统计学意义(P > 0.05,见表3)。
5. 不良反应发生情况
CT 组中有两例发生不良反应,其中1 例注射药物后出现头晕、耳鸣、恶心、呕吐等不适,另1例病人注射药物后出现耳鸣,均于30 分钟后缓解,其余未见不良反应。超声组未出现不良反应。
6. 疼痛程度
(1)两组病人术后疼痛均有明显缓解,术后各时点NRS 评分均较术前明显降低,差异有统计学意义(P < 0.05,见表4),术后各观察时点之间比较,差异无统计学意义。
(2)术后半小时、1 天及1 周NRS 评分比较,两组比较差异无统计学意义;在术后2 周、1 个月、3 个月两组病人NRS 评分比较,超声组均较CT 组低,差异有统计学意义(P < 0.05,见表4)。
讨 论
神经根型颈椎病的症状轻重与神经根或背根神经节的炎症程度成正比。因此,通过颈椎椎间孔注射减轻或消除神经根及周围组织的炎症反应显得尤为重要。颈椎椎间孔周围解剖结构复杂,邻近有血管、神经、脊髓、胸膜等重要组织,一旦损伤上述组织,可能对病人造成功能损害甚至有生命危险。CT 虽然可以提供较好的解剖分辨率和保证更加精准的针尖位置[11],但是对上述组织的辨识度低,穿刺过程需要经过扫描后不断修正穿刺路径,有损伤、出血等风险。超声对这些组织的识别更清楚,还可以避免辐射,操作场所灵活,应用于颈椎椎间孔硬膜外阻滞具有明显的优势。
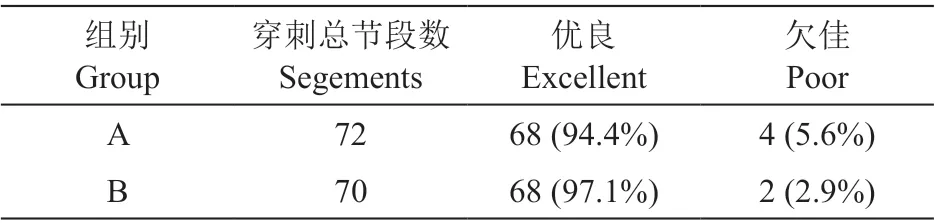
表2 药液分布情况Table 2 Contrast distribution
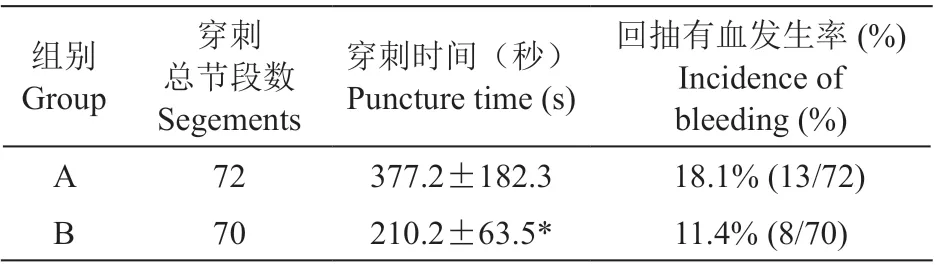
表3 穿刺时间及出血情况Table 3 Puncture time and incidence of bleeding
椎间孔的内侧和外侧的药液弥散可以将糖皮质激素带到炎症部位,药液在组织的渗透情况与疗效相关性更好[12]。Hoang 等[10]发现,在CT 引导下的颈椎椎间孔注射中,针尖位于椎间孔的外缘时,造影剂也能在椎间孔内分布良好。因此,相比针尖到位率,药液分布的优良率与疗效相关性更好。本研究中发现,CT 和超声引导下颈椎间孔注射,药物分布优良率均在90%以上,两组的药液分布优良率相当,表明超声引导下的经颈椎椎间孔注射与CT引导一样,均具有较高的准确性。
颈椎间孔解剖结构复杂且有重要血管伴行,尸体研究表明,70%的椎间孔都伴行有椎间孔血管。由于CT 对血管、神经的辨识度较超声低,而且颈部血管神经的解剖变异大,因此容易发生意外的血管内注射进而导致脊髓栓塞及脑梗塞等严重并发症[13,14],甚至有死亡病例的报道[15]。在本研究中,CT 组中有4 个节段未发现造影剂,即有5.6%的节段发生了血管内注射,与文献报道的基本相符合[16]。这四个节段发生在2 位病人中,且出现头晕、耳鸣、恶心等不适,CT 组不良反应发生率为11.1%,但均为一过性的不良反应,考虑为药液入血后短时间吸收引起的一过性的局麻药中毒表现。而超声组未出现血管内注射,且无不良反应发生。超声引导平面内进针技术实现了穿刺过程的实时显影,可以避开血管、神经等重要结构[17],提高了操作的安全性。从两组病人的穿刺时间上看,CT 组的穿刺时间较超声组明显长。由于超声引导下的颈椎椎间孔注射是实时引导下进行的,不需要反复扫描来修正穿刺路径,大大的节约了穿刺时间,也减少病人穿刺过程中的不适感。
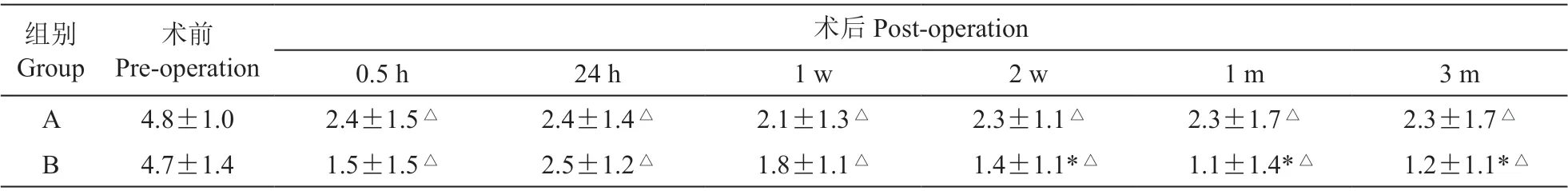
表4 两组病人NRS 评分情况比较
本研究中两组病人术后各个观察时点的NRS均较术前降低且差异有统计学意义(P < 0.05),表明病人疼痛较术前明显缓解。与经典的CT 引导相比较,超声引导下的椎间孔注射均可以有效地缓解神经根型颈椎病病人的疼痛。本研究两组病人均有较高的准确性,说明与CT 引导的相比较,超声引导下经颈椎椎间孔注射同样能精准地将药液注射在炎症的神经根或者背根神经节附近,通过阻断疼痛的传导、消除神经根炎症、调节背根神经节的兴奋性,使病人的疼痛得到明显缓解。在术后2 周、1 个月、3 个月中,超声组的疼痛缓解较CT 组更加明显。可能是由于本研究只记录药液的定性分布,没有具体计算到达椎间孔药液剂量,超声对神经、脂肪等软组织的辨识度较CT 高,超声组有更多的药液渗透到局部神经根炎症的靶目标中,从而达到更优异的效果。
综上所述,与CT 引导相比,超声引导下经颈椎椎间孔注射可以达到相似的准确性。并且超声引导下经颈椎椎间孔注射穿刺时间更短,血管内注射发生较CT 更低,不良反应少,安全性更高,对于颈椎病的治疗短期疗效优于CT 引导下的颈椎椎间孔注射。所以,超声引导下经颈椎椎间孔注射是治疗神经根型颈椎病安全有效的方法,值得临床推广。鉴于本研究样本量较小,在以后的研究中,将进一步扩大样本量,延长随访时间进行深入的探讨和研究。
