甲巯咪唑对Graves病及桥本甲亢相关指标的影响
2021-03-28刘巍祝超瑜高清歌蒋伏松肖元元魏丽
刘巍 祝超瑜 高清歌 蒋伏松 肖元元 魏丽
【摘要】 目的:探討甲巯咪唑对Graves病及桥本甲亢相关指标的影响。方法:回顾性分析2015年1月-2017年1月于上海交通大学附属第六人民医院东院内分泌代谢科门诊就诊的65例甲亢患者的临床资料。将初发Graves病的30例患者纳入GD组,初发桥本甲亢的35例患者纳入HT组。观察两组治疗前后甲状腺功能,统计两组TRAb转阴时间、治愈时间、药物总剂量、药物不良反应发生情况。结果:治疗后,两组的TSH均高于治疗前,FT3、FT4、TRAb均低于治疗前,差异均有统计学意义(P<0.05)。治疗后,HT组TgAb、TPOAb均低于治疗前,差异均有统计学意义(P<0.05)。GD组TgAb、TPOAb治疗前后比较,差异均无统计学意义(P>0.05)。GD组TRAb转阴时间(527±161)d;治愈时间(881±353)d;
用药总剂量(5 281±1 778)mg;肝损害1例。HT组TRAb转阴时间(356±159)d;治愈时间(564±247) d;用药总剂量(4 356±1 233)mg;肝损害0例;粒细胞减少2例。结论:甲巯咪唑治愈Graves病比桥本甲亢时间长,用量大,TRAb转阴时间可能与Graves病治愈疗程有关。
【关键词】 甲巯咪唑 Graves病 桥本甲亢 药物剂量
[Abstract] Objective: To investigate the effects of Methimazole on Graves disease and related indexes of hashitoxicosis. Method: The clinical data of 65 patients with hyperthyroidism who were admitted to the department of endocrine metabolism, East Hospital of the Sixth People’s Hospital Affiliated to Shanghai Jiao Tong University from January 2015 to January 2017 were retrospectively analyzed. A total of 30 patients with initial Graves disease were included in the GD group and 35 patients with initial hashitoxicosis were included in the HT group. The thyroid function of the two groups before and after treatment was observed. The negative turning time of TRAb, cure time, total drug dose and the occurrence of adverse drug reactions in the two groups were counted. Result: After treatment, TSH in both groups were higher than before treatment, while FT3, FT4 and TRAb were lower than before treatment, the differences were statistically significant (P<0.05). After treatment, TgAb and TPOAb in HT group were lower than before treatment, the differences were statistically significant (P<0.05). There were no significant differences in TgAb and TPOAb before and after treatment in GD group (P>0.05). The time of TRAb turning negative in GD group was (527±161) d, the cure time was (881±353) d, the total dose was (5 281±1 778) mg, 1 case of liver damage. The negative turning time of TRAb in HT group was (356±159) d, the cure time was (564±247) d, the total dose was (4 356±1 233) mg, liver damage 0 cases, granulocytopenia in 2 cases. Conclusion: Methimazole can cure Graves disease longer than hashitoxicosis, and the time of TRAb turning negative may be related to the treatment course of Graves disease.
[Key words] Methimazole Graves disease Hashitoxicosis Drug dose
First-author’s address: Shenyang First People’s Hospital, Shenyang 110041, China
doi:10.3969/j.issn.1674-4985.2021.19.031
甲状腺功能亢进症简称甲亢,是指甲状腺腺体本身产生甲状腺激素过多而引起的甲状腺毒症,其病因包括弥漫性毒性甲状腺肿(Graves disease, GD)、多结节性毒性甲状腺肿、甲状腺自主高功能腺瘤等[1]。非甲状腺功能亢进类型包括破坏性甲状腺毒症(例如亚急性甲状腺炎、无痛性甲状腺炎)和服用外源性甲状腺激素。慢性淋巴细胞性甲状腺炎(桥本病,Hashimoto hyperthyroidism, HT)甲狀腺毒症,又名桥本甲亢(hashitoxicosis),是指HT和GD两者合并存在,可能是HT的一种特殊类型,也可能是GD的一种特殊转归。在临床门诊工作中,以Graves病和桥本甲亢这两种自身免疫性疾病更为多见,考虑与遗传因素、环境因素(如生活节奏快、工作压力大、创伤、精神刺激、应激)等致免疫功能紊乱有关。目前甲亢的治疗有抗甲状腺药物(antithyroid drug, ATD)治疗、131I治疗、手术治疗三种治疗方案[2-5],ATD是我国最被普遍接受的治疗方式,临床应用已有五六十年的历史,治愈率可达50%左右。一线使用的ATD有甲巯咪唑(Methimazole, MMI)和丙基硫氧嘧啶(Propylthiouracil, PTU)。其中MMI半衰期长,可以每天单次服用,并且有文献指出其具有免疫调节作用,因而常常被作为首选而广泛应用[6-8]。按照中国甲状腺疾病诊治指南,ATD治疗分三个阶段,起始期(30~45 mg/d)、减量期(每2~4周减药1次,每次减量5~10 mg/d)及维持期(5~10 mg/d),不同个体存有差异,总疗程一般1~1.5年。目前国内外研究ATD治疗不同类型甲亢的药物总剂量及疗程差异并不多见,为了研究不同类型甲亢ATD治疗的差异,笔者选取了门诊65例通过MMI治疗治愈的GD和HT甲亢患者,在门诊档案中详细记录从初诊到每月门诊随访甲功、血常规、肝功、甲状腺超声及药物调整剂量情况等,回顾性的对其治愈时间及用药剂量进行了统计分析。现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2015年1月-2017年1月于上海交通大学附属第六人民医院东院内分泌代谢科门诊就诊的65例甲亢患者的临床资料。根据2019年甲状腺功能亢进症基层诊疗指南[9-10],Graves病诊断标准:(1)甲亢诊断成立;(2)触诊和超声检查证实甲状腺弥漫性肿大;(3)眼球突出和其他浸润性眼征;(4)胫前黏液性水肿;(5)TRAb、TPOAb阳性。在以上标准中,(1)、(2)项为诊断必备条件,(3)(5)项为诊断辅助条件。桥本甲亢诊断标准:(1)兼有桥本甲状腺炎和甲亢;(2)甲状腺触诊质地较韧,甲状腺超声可有网格状特征性改变;(3)TgAb、TPOAb多呈高滴度阳性。纳入标准:临床确诊的Graves病及桥本甲亢患者。排除标准:(1)非初发甲亢患者;(2)不配合研究者;(3)临床资料不全者;(4)桥本一过性甲状腺毒症者;(5)6个月内复发患者。将初发Graves病的30例患者纳入GD组,初发桥本甲亢的35例患者纳入HT组。调查对象自愿参与,均签署知情同意书。本研究符合医学试验伦理学原则,经医院伦理学委员会批准。
1.2 方法
1.2.1 治疗方法 根据患者甲状腺功能检测水平,应用甲巯咪唑片[商品名:赛治,生产厂家:默克制药(江苏)有限公司,批准文号:国药准字J20171078,规格:10 mg/片],起始期:起始剂量15~30 mg/d。减量期:根据复查的甲状腺功能每2~4周调整剂量,每次MMI减量5~10 mg/d。维持期:MMI减至最低有效剂量,2.5 mg/d。MMI最小剂量维持半年,甲状腺明显缩小及TRAb转阴无波动时停药。在治疗过程中出现甲状腺功能低下或甲状腺明显增大者,予加用左甲状腺素钠片(商品名:优甲乐,生产厂家:德国默克公司,注册证号:H20140052,规格:50 μg/片)。肝功异常及粒细胞减少者加用保肝升白药。
1.2.2 标本采集及甲状腺功能测定 研究对象于晨起就诊时抽取外周静脉血(抽血前至少空腹8 h),采用全自动化学发光免疫分析仪(美国罗氏COSBAS 8000),进行TSH、FT3、FT4、TRAb、TgAb、TPOAb测定。
1.3 观察指标 观察两组治疗前后甲状腺功能、TRAb转阴时间、治愈时间、药物总剂量、药物不良反应发生情况,治愈指停药6个月内无复发。
1.4 统计学处理 采用SPSS 22.0软件对所得数据进行统计分析,符合正态分布的计量资料用(x±s)表示,比较采用t检验;不符合正态分布的计量资料用M(P25,P75)表示,比较采用Wilcoxon秩和检验。计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 GD组30例,男6例,女24例;年龄17~67岁,平均(33±11岁)。HT组35例,男13例,女22例;年龄20~62岁,平均(38±11岁)。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
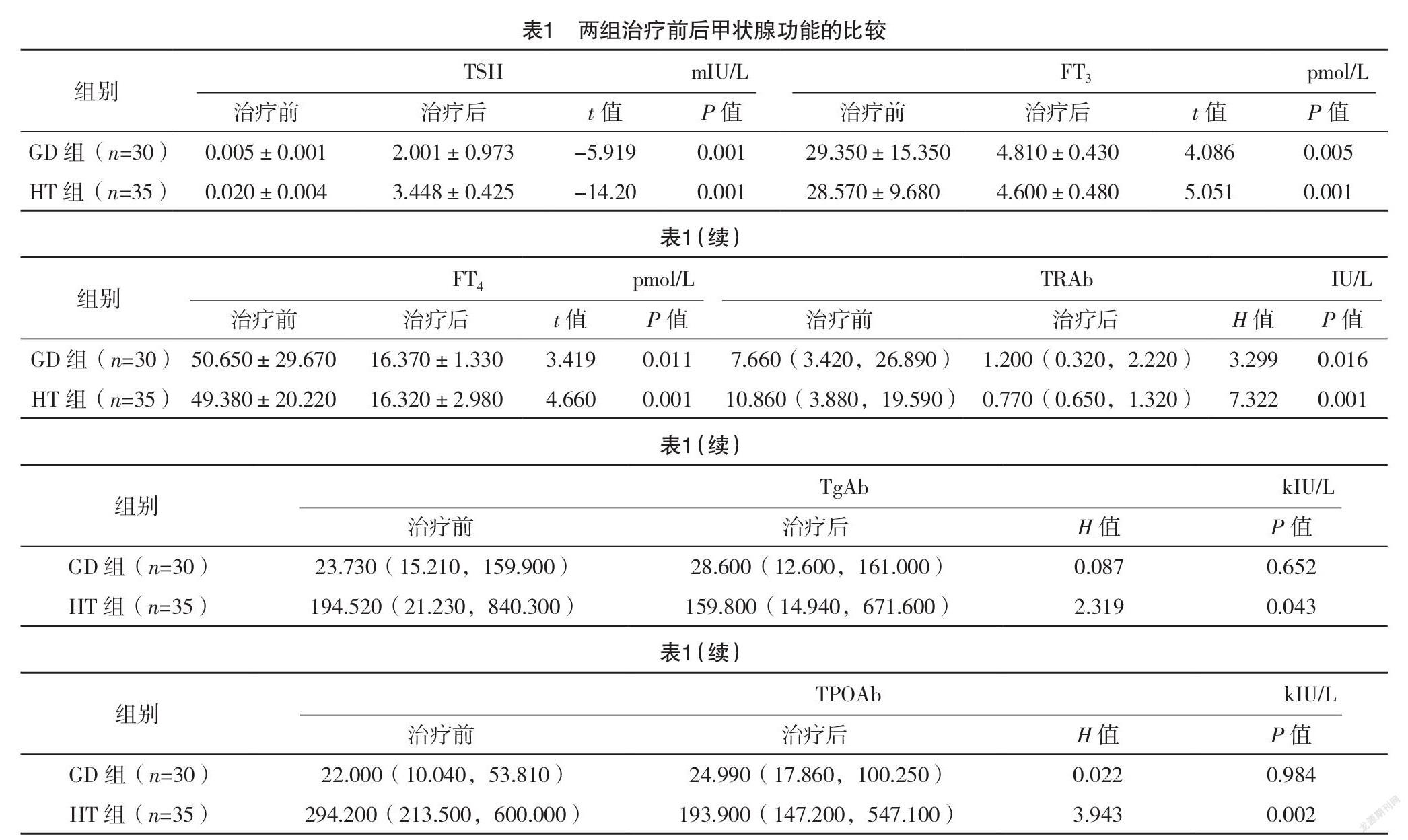
2.2 两组治疗前后甲状腺功能的比较 治疗后,两组的TSH均高于治疗前,FT3、FT4、TRAb均低于治疗前,差异均有统计学意义(P<0.05)。治疗后,HT组TgAb、TPOAb均低于治疗前,差异均有统计学意义(P<0.05)。GD组TgAb、TPOAb治疗前后比较,差异均无统计学意义(P>0.05)。见表1。
2.3 两组TRAb转阴时间、治愈时间、药物总剂量及药物不良反应发生情况 GD组TRAb转阴时间319~821 d,平均(527±161)d;治愈时间395~
1 360 d,平均(881±353)d;用药总剂量2 619~
9 210 mg,平均(5 281±1 778)mg;肝损害1例。HT组TRAb转阴时间196~608 d,平均(356±159)d;治愈时间296~959 d,平均(564±247) d;用药总剂量2 184~6 201 mg,平均(4 356±1 233)mg;肝损害0例;粒细胞减少2例。
3 讨论
Graves病及桥本甲亢,均属于自身免疫性甲状腺病,以甲状腺内淋巴细胞浸润和甲状腺自身抗体产生为共同特征,近几年两者的发病率均有逐渐增高的趋势[11-12],且成为临床甲亢的常见病因,两者仅凭临床表现和实验室检查有时候很难鉴别,容易漏诊、误诊,甚至误治。目前针穿刺细胞学(FNAC)对鉴别桥本甲亢与GD具有重要的临床价值,但因患者接受程度不同,限制了FNAC的开展,可能对HT一过性甲状腺毒症误诊误治。而该病区别于桥本甲亢,治疗上一般无需应用抗甲状腺药物[13-14]。
目前国内外文献中应用不同方法治疗甲亢的研究很多,但针对MMI在治疗全过程的总剂量研究却没有文献可循。不同类型的甲亢,其ATD治疗的疗程、药物剂量也有所不同,同时存在用药不良反应及甲亢复发的情况[15-19],基于这点,笔者研究了门诊随诊的65例患者,分析不同种类型的甲亢ATD的治疗时间及用药剂量,并做以总结。
多项研究显示MMI治疗甲亢所引起不良反应是剂量相关性的[20],因此本研究中,笔者应用了近几年来提倡的MMI小剂量服用法,即MMI 15~30 mg/d。根据2019年甲状腺功能亢进症基层诊疗指南,甲状腺明显缩小及TRAb转阴应停止药物治疗。在本院门诊诊疗过程中,为了减少停药后复发率,患者TRAb转阴同时MMI最小剂量维持半年,三次TRAb测定正常无反复后,考虑临床治愈,予停药。在随后观察的6个月中,无一例患者复发。
本研究发现,TRAb转阴时间及甲亢治愈时间GD组较HT组长,GD组治疗药物总剂量也较HT组大。在研究中GD组个别患者在TRAb转阴约1年后停药,原因是患者虽TRAb转阴,但MMI还不是最小维持剂量,为防止停药后可能会造成病情反复,因此延长了停药时间。虽本研究样本数不多,有些不足,但仍希望能给广大临床医生在临床工作中带来一些启示,更规范的临床用药治疗。
参考文献
[1] Burch H B,Cooper D S.Management of Graves Disease: A Review[J].JAMA,2015,314(23):2544-2554.
[2] Liu J,Fu J,Xu Y,et al.Antithyroid Drug Therapy for Graves’ Disease and Implications for Recurrence[J].International Journal of Endocrinology,2017,2017:3813540.
[3] Bartalena L,Burch H B,Burman K D,et al.A 2013 European survey of clinical practice patterns in the management of Graves’ disease[J].Clin Endocrinol (Oxf),2016,84(1):115-120.
[4] Felicilda-Reynaldo R,Kenneally M.Antithyroid Drugs for Hyperthyroidism[J].Medsurg Nurs,2016,25(1):50-54.
[5] Knollman P D,Giese A,Bhayani M K.Surgical Intervention for Medically Refractory Hyperthyroidism[J].Pediatr Ann,2016,45(5):171-175.
[6] Leo M,Bartalena L,Dottore G R,et al.Effects of selenium on short-term control of hyperthyroidism due to Graves’ disease treated with methimazole: results of a randomized clinical trial[J].
J Endocrinol Invest,2017,40(3):281-287.
[7] Ross D S,Burch H B,Cooper D S,et al.2016 American Thyroid Association Guidelines for Diagnosis and Management of Hyperthyroidism and Other Causes of Thyrotoxicosis[J].Thyroid,2016,26(10):1343-1421.
[8] Biondi B,Bartalena L,Cooper D S,et al.The 2015 European Thyroid Association Guidelines on Diagnosis and Treatment of Endogenous Subclinical Hyperthyroidism[J].Eur Thyroid J,2015,4(3):149-163.
[9]中華医学会内分泌学分会《中国甲状腺疾病诊治指南》编写组.中国甲状腺疾病诊治指南——甲状腺功能亢进症[J].中华内科杂志,2007,46(10):876-882.
[10]中华医学会,中华医学会杂志社,中华医学会全科医学分会,等.甲状腺功能亢进症基层诊疗指南(2019年)[J].中华全科医师杂志,2019,18(12):1118-1128.
[11] Leo S D,Sun Y L,Braverman L E.Hyperthyroidism[J].Lancet,2016,388(10047):906-918.
[12] Antonelli A,Ferrari S M,Corrado A,et al.Autoimmiune thyroid disorders[J].Autoimmiunity Reviews,2015,14(2):174-180.
[13]马玉琴,季虹,荣海钦.桥本甲状腺功能亢进与Graves病鉴别诊断的临床观察[J].国际内分泌代谢杂志,2010,30(2):76-79.
[14] Aleksandra P,Ewelina G,Beata M M,et al.Immune disorders in Hashimoto’s thyroiditis: what do we know so far?[J].J Immunol Res,2015,2015:979167.
[15] Cooper D S.Antithyroid drugs in the management of patients with Graves’ disease: an evidence-based approach to therapeutic controversies[J].J Clin Endocrinol Metab,2003,88(8):3474-3481.
[16] Vos X G,Erik E,Zwinderman A H,et al.Predicting the Risk of Recurrence Before the Start of Antithyroid Drug Therapy in Patients With Graves’ Hyperthyroidism[J].J Clin Endocrinol Metab,2016,101(4):1381-1389.
[17] Liu L,Lu H,Liu Y,et al.Predicting relapse of Graves’ disease following treatment with antithyroid drugs[J].Exp Ther Med,2016,11(4):1453-1458.
[18] Abraham P,Avenell A,Mcgeoch S C,et al.Antithyroid drug regimen for treating Graves’ hyperthyroidism[J].Cochrane Database Syst Rev,2003,(4):CD003420.
[19] Struja T,Fehlberg H,Kutz A,et al.Can we predict relapse in Graves’ disease? Results from a systematic review and meta-analysis[J].European Journal of Endocrinology,2016,176(1):87-97.
[20] Takata K,Kubota S,Fukata S,et al.Methimazole-induced agranulocytosis in patients with Graves’ disease is more frequent with an initial dose of 30 mg daily than with 15 mg daily[J].Thyroid,2009,19(6):559-563.
(收稿日期:2020-09-15) (本文編辑:姬思雨)
