多层螺旋CT联合MRI在宫颈癌淋巴结转移中的诊断价值
2021-03-24曹磊王红红杨东晓
曹磊 王红红 杨东晓
摘要:目的:探讨多层螺旋CT联合MRI在宫颈癌淋巴结转移中的诊断价值。方法:选取我院2018年1月至2020年1月收治的120名宫颈癌患者,分别采用多层螺旋CT、MRI、多层螺旋CT联合MRI进行诊断,并由病理检测结果进行核实,对比不同方法的诊断价值。结果:120例宫颈癌患者发生淋巴结转移39例,淋巴结转移率为32.50%。多层螺旋CT、MRI和多层螺旋CT联合MRI对宫颈癌淋巴结转移患者检出率分别为22.50%、26.67%和30.83%,差异无统计学意义(P>0.05);多层螺旋CT联合MRI诊断宫颈癌淋巴转移的灵敏度、特异度和一致性均显著高于单一使用多层螺旋CT或MRI(P<0.05)。结论:多层螺旋CT联合MRI对宫颈癌淋巴转移的诊断价值明显高于单一使用多层螺旋CT或MRI。
关键词:电子计算機断层扫描;核磁共振;宫颈癌淋巴转移;诊断价值
Abstract: Objective: To explore the diagnostic value of multi-slice spiral CT combined with MRI in cervical cancer lymph node metastasis. Methods:The diagnosis of 120 cervical cancer patients in our hospital from January 2018 to January 2020 was carried out by multi-slice spiral CT、MRI、 multi-slice spiral CT combined MRI, and verified by pathological results, and the diagnostic value of different methods was compared. Results: In 120 patients with cervical cancer, lymph node metastasis occurred in 39 cases, and the rate of lymph node metastasis was 32.50%. The detection rate of multi-slice spiral CT、MRI and multi-slice spiral CT combined MRI was 22.50%, 26.67% and 30.83%, respectively (P>0.05). The sensitivity, specificity and consistency of multi-slice spiral CT combined with MRI in the diagnosis of cervical cancer metastasis were significantly higher than those of single multi-slice spiral CT (P <0.05). Conclusion: The value of multi-slice spiral CT combined with MRI in the diagnosis of cervical cancer metastasis was significantly higher than that of single use of multi-slice spiral CT or MRI.
Key Words: Computerized Tomography Scanning; Nuclear Magnetic Resonance; Cervical Cancer Lymphatic Metastasis; Diagnostic Value
宫颈癌是严重威胁女性身体健康的恶性肿瘤之一,在女性恶性肿瘤发病率中居第二位,其病死率亦高达10%以上。患者早期无明显症状与体征,随着病情的不断深入发展,其临床多表现为阴道出血、阴道排液等,具有较高的死亡率[1]。宫颈癌淋巴结转移发生率较高,且宫颈癌一旦发生淋巴结转移往往意味着需要采取特别的治疗方式才能接近理想的预后,且其发展是一个长期的过程。若能在病变早期进行筛查,可阻止癌变的发生、发展,因而对宫颈癌患者是否发生淋巴结转移进行早期诊断对患者的预后显得尤为重要[2]。CT是一种广泛的、有效的病变程度诊断方法,在宫颈病变以及定位诊断中起到一定作用。MRI诊断宫颈癌可显示出肿块或病灶的严重程度、肿瘤病变及分期情况。随着影像学诊断技术的发展,多层螺旋CT和MRI技术已广泛应用于宫颈癌的术前分期诊断中,但对宫颈癌淋巴结转移诊断的相关研究还不太丰富。本文对我院收治的宫颈癌淋巴结转移患者分别采用多层螺旋CT、MRI和多层螺旋CT联合MRI诊断的方式,比较其诊断价值,为临床上制订治疗宫颈癌淋巴结转移患者的方案提供参考。
1 资料和方法
1.1 一般资料
选取2018年1月至2020年1月我院收治的120名均经病理学诊断的宫颈癌患者作为研究对象,年龄24-72岁,平均(42.52±9.54)岁,病程0.34-0.98年,平均(0.53±0.36)年。病理类型组成:鳞癌70例、腺癌16例、鳞腺癌4例。所有患者均于术前10d内分别经过多层螺旋CT、MRI和多层螺旋CT联合MRI检查。该研究所有患者均签署《临床研究知情同意书》,并经过我院医学伦理会通过。
1.2 纳入标准
①所有患者均经病理学确诊为宫颈癌并发生淋巴结转移;②所有患者临床资料完整。排除标准:患有严重器质性疾病者。
1.3 检查方法
1.3.1 多层螺旋CT检查
采用德国西门子产FLASH CT扫描仪,扫描参数为120KV/50mA,矩阵为512×512,扫描范围膈肌至耻骨联合。检查时嘱患者屏息、憋尿并保持心态平和,难以屏息者嘱患者平静呼吸后再行扫描。对患者按照2mL/kg的剂量以3mL/s的速度进行非离子造影剂高压注射,1min后开始扫描和薄层重建,层间距设为2mm,层厚设为2mm。
1.3.2 MRI检查
采用德国产MAGNETOM Skyra 3.0T磁共振成像设备,扫描视野360mm×360mm-390mm×390mm,扫描范围膈肌至耻骨联合,层厚5.5mm,层间距1.5mm。检查前嘱患者大量饮水并在检查时憋尿充盈膀胱。对比剂为钆喷酸葡甲胺。
1.4 观察指标
比较多层螺旋CT、MRI和多层螺旋CT联合MRI诊断对宫颈癌淋巴结转移患者的检出率,并比较其灵敏度、特异度和一致性,分析其诊断价值。
1.5 统计分析
数据采用SPSS19.0进行处理,检出率、灵敏度、特异度、一致率以百分率(%)标示,采用X2检验进行比较,计量资料采用均数±标准差(·)表示,采用t检验进行比较。P<0.05视为差异具有统计学意义。
2 结果
2.1 三种不同诊断方法对宫颈癌淋巴结转移患者检出率比较
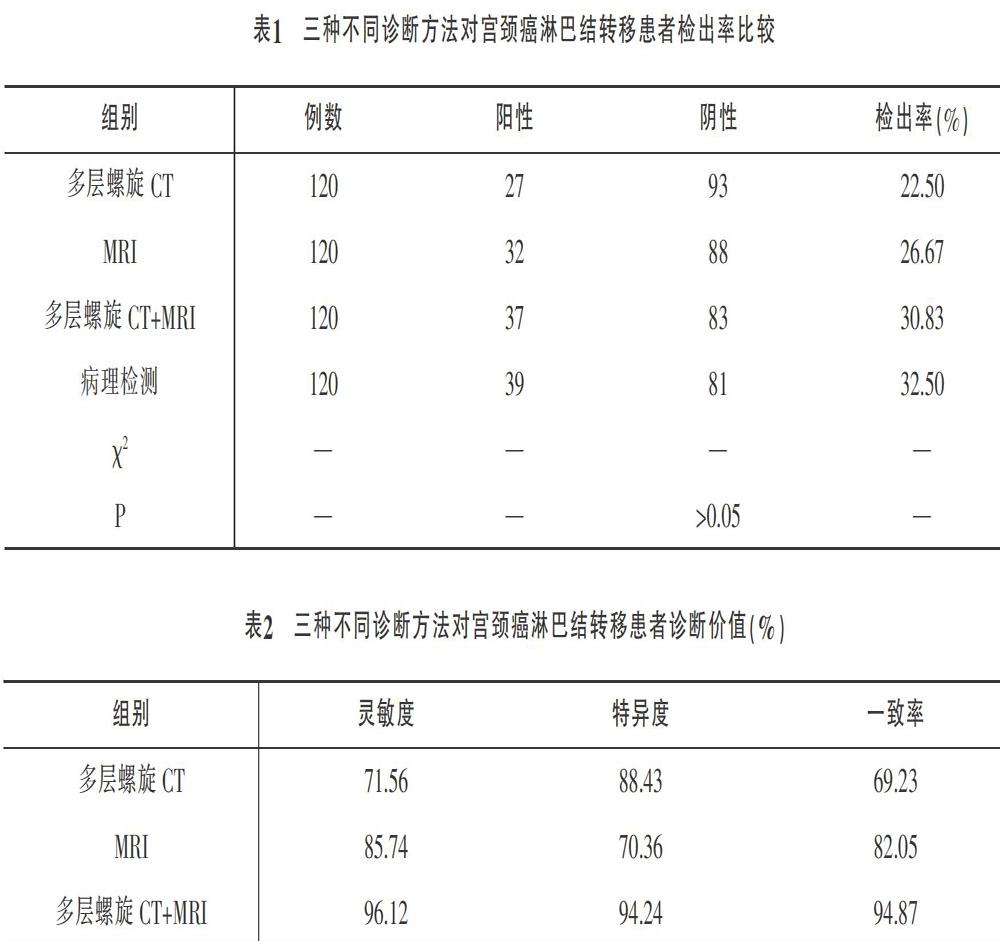
经病理学检测,120例宫颈癌患者发生淋巴结转移39例,淋巴结转移率为32.50%。多层螺旋CT、MRI和多层螺旋CT联合MRI對宫颈癌淋巴结转移患者检出率分别为22.50%、26.67%和30.83%,差异无统计学意义(P>0.05)。见表1。
2.2 三种不同诊断方法对宫颈癌淋巴结转移患者诊断价值比较
多层螺旋CT联合MRI诊断宫颈癌淋巴结转移患者的灵敏度、特异度和一致率均显著高于单一使用多层螺旋CT和MRI(P<0.05)。见表2。
3 讨论
宫颈癌是常见的一种恶性肿瘤,该病的病因多与病毒感染、性行为、分娩次数、营养不良、吸烟等因素密切相关。临床多分为鳞癌、腺癌、腺鳞癌三种类型,若不及时治疗,可对患者的生命安全造成严重威胁。因此,采取措施对宫颈癌及早发现、及早诊断、及早治疗,可降低发病率,提高患者的生活质量。淋巴结转移被认为是影响宫颈癌患者病理分期的因素之一,因为宫颈癌到达晚期时最先出现淋巴转移,在这种情况下,可通过手术进行切除,并使用化学疗法和放射性疗法控制癌细胞。宫颈癌转移时首先向子宫旁边组织延伸进而侵犯骨盆壁,并且压迫周围神经,患者可出现坐骨神经痛或一侧骶、髂部的持续性疼痛。宫颈癌晚期时,淋巴压迫或侵犯患者膀胱,出现尿频、尿血、尿道炎的症状。淋巴压迫输尿管可引起双侧肾盂积水,同时还会出现尿毒症。晚期宫颈癌时淋巴压迫或侵犯直肠,进而影响宫颈癌患者治疗方案选择和预后情况[3]。对宫颈癌患者是否发生淋巴结转移及转移程度进行及早诊断,是后续进行肿瘤放化疗和手术的重要参考依据。目前,对于宫颈癌的确诊及淋巴结转移的判断除了传统的病理学诊断外,影像学检查因能详细了解宫旁组织和腹主动脉的淋巴转移情况而在放射治疗靶向定位的应用上日益广泛[4]。其中,CT和MRI更是影像学检查手段中探究宫颈癌淋巴转移情况的典型代表。
淋巴转移的过程主要是癌细胞已经侵入患者宫颈及盆腔器官周围的淋巴器官,从而导致淋巴管受到破坏,癌细胞进入到淋巴管,随淋巴液在其他有淋巴管的部位形成病灶,患者可能有并发淋巴结肿大等情况。盆腔淋巴结转移是宫颈癌的一种转移途径,一旦发生宫颈癌盆腔淋巴结转移,治疗难度较大,故进行早期预防尤为重要。宫颈癌筛查是一种临床常见的筛查手段,通过宫颈癌筛查可及时发现癌前病变,同时通过有效的检查与诊断方式可对病情进行准确的判断。目前发展起来的多层螺旋CT已在各种肿瘤的淋巴转移诊断中应用多年。多层螺旋CT可实现连续快速容积扫描,显著增强病变组织成像,对淋巴结的转移亦有良好的显像效果。其原理为薄层扫描基础上的插入重排,使图像在矢状面和冠状面上全面对组织进行扫描和重建,对宫颈癌的淋巴结转移情况可实现较为全面的观察和捕捉[5]。但是,多层螺旋CT对淋巴结转移情况的成像是依据淋巴结自身的大小,因而在检测较小病灶的宫颈癌淋巴结转移时,多层螺旋CT难以达到理想的检出率[6]。有研究显示,多层螺旋CT在检测直径小于5mm的病灶时准确率较低[7]。MRI是在CT之后迅速发展起来的影像学检测技术,可进行全方位的断层扫描,其可细致地显示不同临床分期及严重程度,且图片清晰全面,分辨率高,较多层螺旋CT具有更高的分辨率和对比度,在诊断宫颈癌淋巴结转移上具有更高的准确率,因此在临床上具有较高的诊断价值[8]。本研究显示,MRI在诊断宫颈癌淋巴结转移上的准确率和一致率显著高于多层螺旋CT。一方面是因为多层螺旋CT在微小病灶的分辩能力上较差,另一方面,MRI在软组织的分辨能力上高于多层螺旋CT,特别对淋巴结等组织的边界及尺寸具有更好的成像效果[9]。本研究中,MRI检测宫颈癌淋巴转移的灵敏度和一致率显著高于多层螺旋CT,但特异性不如多层螺旋CT,这与张恩和(2017)[10]等学者的研究结论一致。
多层螺旋CT联合MRI诊断宫颈癌淋巴结转移,可以实现两种检测方法特点的相互补充,既可利用MRI的优势达到较高的灵敏度和一致率,又可利用多层螺旋CT的特点实现较高的诊断特异度,其联合使用的诊断价值显著高于单一使用多层螺旋CT和MRI。本研究中,多层螺旋CT联合MRI检测宫颈癌淋巴结转移的灵敏度为96.12%,特异度为94.24%,一致率为94.87%,均达到了较为理想的水平。
综上所述,多层螺旋CT联合MRI对宫颈癌淋巴转移的诊断价值明显高于单一使用多层螺旋CT或MRI,两者联合可提高对宫颈癌淋巴转移的诊断价值,具有较为理想的诊断效果,可更加准确地判断病变部位及分期情况,临床应用价值较高,可为宫颈癌淋巴结转移的早期诊断和排查提供借鉴和指导。
参考文献:
[ 1 ]王宇,宋淑芳,刘凤. 我国宫颈癌流行病学特征和发病高危因素的研究进展[J]. 中国妇幼保健,2019,34(5):1207-1209.
[ 2 ]张文文,黄刚,张常青,等. 磁共振高分辨T2WI联合弥散加权成像对宫颈癌淋巴结转移的诊断价值[J]. 兰州大学学报(医学版),2018,44(1):78-82.
[ 3 ]张航. 多普勒超声与多层螺旋CT诊断宫颈癌淋巴结转移对比分析[J]. 西南国防医药,2017,27(9):988-991.
[ 4 ]周学儒,丁琦峰,李昊祯,等. 磁共振成像增强扫描联合磁共振弥散加权成像检查在宫颈癌淋巴结转移诊断中的应用价值[J]. 实用医学影像杂志,2019,20(6):632-634.
[ 5 ]尚靳,郭启勇,孙洪赞,等. CT、MRI及与PET融合显像评价宫颈癌分期及淋巴结转移中的应用进展[J]. 中国医学影像技术,2016,32(5):795-798.
[ 6 ]Kexin L I,Hongzan S,Jun X,et al. Prediction of metabolic parameters of ~(18)F-FDG PET/CT in early-stage cervical cancer for pelvic lymph node metastasis[J]. Chinese Journal of Medical Imaging Technology,2018,265(123):175-179.
[ 7 ]申旋.CT和MRI在宫颈癌淋巴转移中诊断价值比较[J].医药前沿,2019,9(26):128-130.
[ 8 ]陈体,苏雪娟,刘金岭,等. 磁共振成像联合多层螺旋CT在宫颈癌术前分期中的应用价值[J]. 实用医学影像杂志,2018,19(6):473-474.
[ 9 ]Xiaoyan Q,Jingwen B,Wei L,et al. The value of 128-slice CT perfusion imaging technique in the diagnosis of lymph node metastasis in cervical cancer patients[J]. Journal of Imaging Research and Medical Applications,2018,34(2):265-269.
[10]张恩和. CT及MRI诊断宫颈癌淋巴结转移应用比较[J]. 黑龙江医药,2017,30(2):429-431.
