MSCT、MRI及X线诊断强直性脊柱炎骶髂关节病变价值比较
2021-03-23曲岷
曲 岷
济南市按摩医院医学影像科(山东 济南 250001)
强直性脊柱炎(ankylosing spondylitis,AS)是一种以骶髂关节和脊柱附着点炎症为主要症状的全身性疾病,其中脊柱为主要病变部位,累及骶髂关节,引起脊柱强直和纤维化,造成不同程度眼、肺、肌肉、骨骼病变,是自身免疫性疾病[1]。同时其骶髂关节炎影像学表现具备显著特征,因此影像学检查不仅是诊断AS的关键,也是判断病变等级的重要依据。X射线(X-ray)平片对骶髂关节病变不足II的显示不明显[2];磁共振成像(magnetic resonance imaging,MRI)分辨率高,对于早期AS具有很高的诊断价值;多层螺旋CT(multislice spiral computer tomog-raphy,MSCT)检查能清晰显示骶髂关节间隙,对于测定关节间隙有无增宽、狭窄、强直或部分强直有独到之处[3]。临床显示,只有早期干预才能对AS有较好的治疗效果[4]。因此,本研究选取了2017年1月至2019年6月期间的AS患者骶髂关节病变80例为研究对象,分别对其进行MSCT、MRI及X线检查,得到其影像学资料并进行对比分析,旨在寻找各骶髂关节病变等级及类型最适合的检查方式,为临床分级和治疗提供参考。
1 资料与方法
1.1 一般资料选取2017年1月至2019年6月期间接受治疗的80例强直性脊柱炎骶髂关节患者为研究对象,其中男性50例,女性30例;年龄18~45岁,平均年龄(31.89±6.04)岁,病程4.24~9.13年,平均病程(6.11±1.36)年。
纳入标准:可以进行MSCT、MRI及X线影像检查的患者;诊断符合1984年修订的纽约标准[5];所有患者及家属对本研究知情同意。
排除标准:患有骶髂关节其他疾病的患者;合并骨关节炎与脊柱滑脱症者;患椎间盘突出等脊柱疾病者。
1.2 检查方法MSCT检查:使用 520pro16层螺旋CT(GE公司)进行骶髂关节扫描,扫描时患者行仰卧体位,将两腿伸直,自髂嵴上缘,至股骨小转子,扫描参数:电压为120kV,层厚为2.5mm,层距为3.0mm,软组织窗为W250/L20,骨窗为W1800/L300;根据骨组织重建法进行CT三维重建。
MRI检查:使用Class 1.5T超导成像仪(西门子公司),扫描方式为平行于骶骨长轴,以斜冠状位(与S1-3连线平行)、由前到后扫描,扫描参数:SE序列T1WI,FSE序列T2WI,层厚为4mm,层数为12,矩阵为512×512。根据具体情况行增强扫描。
X线平片检查:使用Digital Diagnost数字化X线机(飞利浦公司),患者行仰卧体位,耻骨上方为X线中心。对患者进行骶髂关节正位、双斜位检查。参数:自动曝光,管电压 80kV。
1.3 观察指标观察并记录三种检查方法对AS骶髂关节病变检出情况,关节面异常包括关节面浸润、关节面骨囊变、关节间隙狭窄、关节间隙增宽、骨质增生硬化、关节强直、软组织肿胀。
分级采用1984年修订的标准[5]。X线:0级,无任何异常;Ⅰ级,存在可疑的侵蚀或硬化现象;Ⅱ级,局部性侵蚀或硬化,轻度异常,关节间隙无明显异常;Ⅲ级,关节间隙明显异常,进展性骶髂关节炎;Ⅳ级,完全性关节强直,重度异常。MSCT:0级,CT图像无异常;Ⅰ级,CT图像显示骶髂关节面毛糙,髂骨或骶骨骨小梁增粗、紊乱,出现关节面下小囊变;Ⅱ级,CT图像中出现单或双侧骶髂关节面多发骨质破坏,呈虫蚀样,关节面下小囊变更加明显,并可见较明显的增生硬化区,关节间隙无明显增宽或变窄;Ⅲ级,在Ⅱ级病变的基础上出现关节间隙的增宽或狭窄,并可出现部分关节强直;Ⅳ级,CT图像显示关节完全强直,关节间隙消失。MRI:0级,患者临床症状、体征等无严重变化;Ⅰ级,骨髓出现脂肪性堆积或存在局限性软骨硬化;Ⅱ级,骨髓出现中度脂肪堆积,中度软骨硬化大于两处的无融合侵蚀;Ⅲ级:假性扩大或轻度强直;Ⅳ级:强直。
1.4 统计学方法采用SPSS 20.0进行统计分析,计数资料以[n(%)]表示,采用χ2检验,P<0.05为差异具有统计学意义。
2 结 果
2.1 三种诊断方法影像学表现X线平片:骶髂关节间隙变宽,边缘模糊、不规整,侧髂骨关节面密度增高,累及患者双侧髂骨面硬化(图1)。MSCT图像表现为右侧骶髂关节面呈锯齿状,有可见的小囊变,机体关节面骨质侵蚀、硬化(图2)。MRI关节软组织肿胀表现为T1呈低信号,T2呈高信号;骶髂两侧的关节积液表现为呈长T1、T2(图3)。
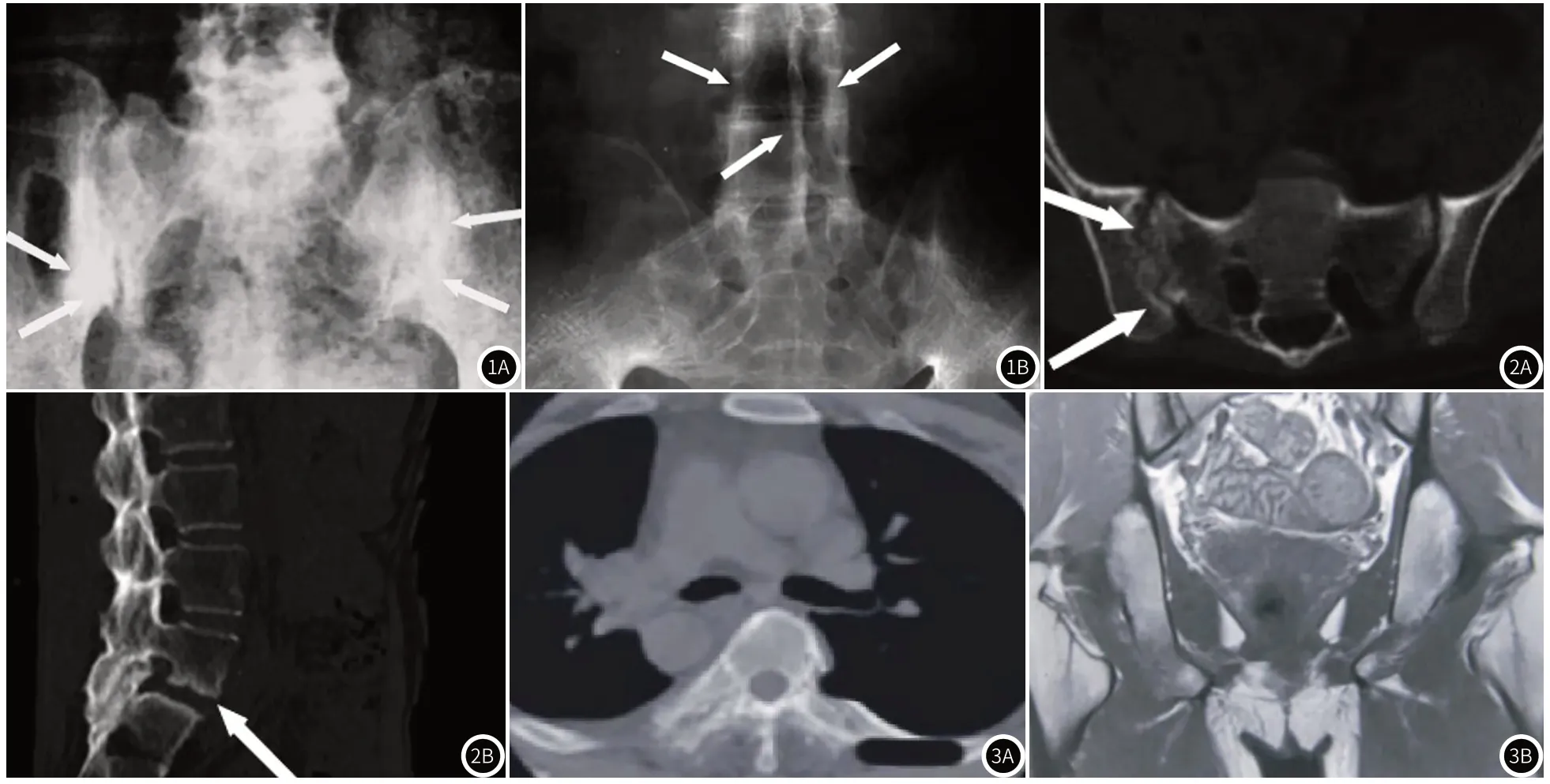
图1 X线平片。图2 MSCT图像。图3 MRI图像。
2.2 三种诊断方法骶髂关节病变分级诊断情况由表1可知,MSCT的总检出率为83.75%,MRI的总检出率为93.75%,X线平片的总检出率为53.75%,MSCT和MRI的总检出率显著高于X线平片(P<0.05);MRI的总检出率显著高于MSCT(P<0.05)。
2.3 三种诊断方法各病变征象检出情况MSCT、MRI和X线均可检查出关节面侵蚀、关节面下骨质囊变、关节间隙狭窄或增宽、骨质增生硬化、关节强直。只有MSCT和MRI可以检查出软组织肿胀,X线平片无法检出。由表2可知,MSCT和MRI比较对于关节面侵蚀、关节面下骨质囊变和骨质增生硬化的检出率比较无显著性差异(P>0.05);MRI对关节间隙狭窄或增宽、关节强直、软组织肿胀的检出率显著高于MSCT(P<0.05);MSCT对关节面侵蚀、关节面下骨质囊变、骨质增生硬化、关节强直、软组织肿胀的检出率显著高于X线(P<0.05);MRI对关节间隙狭窄或增宽、骨质增生硬化、关节强直、软组织肿胀的检出率显著高于X线(P<0.05)。
3 讨 论
AS会引起脊柱、骶髂关节等骨关节的炎症,常发于16~40岁青年男性[6]。初期症状为关节间滑膜增生,并出现纤维蛋白渗出的现象;而后期的症状则越发严重,出现了骨质增生和硬化,导致关节间隙变窄,引起骶髂关节关节面受累加重,继而出现骨髓水肿,进而导致关节面产生侵蚀,慢慢地在关节边缘出现骨质增生和硬化,随着患病时间越久,关节间隙先由早期的增宽逐渐变窄直到间隙完全消失,最终结果是关节强直形成[7],严重者会导致残疾,对患者的正常生活有着十分大的影响。随着人们生活节奏的加快,AS的发病率也逐渐攀升,其早期病变一般难以发现,大多数患者发病后常感到乏力或一定程度的腰部疼痛,但往往这种时候已经过了治疗干预的最佳时期[8]。临床上在早期采取治疗才会有较好的疗效和预后,因此寻找早期AS骶髂关节病变在临床上的有效诊疗手段对患者十分重要。现如今的临床影像学诊断方法常用的有MSCT、MRI及X线平片,影像学检查具有无创、可重复性强的特点。其中X线具有穿透性且分辨率高,可以通过人体组织间密度和厚度的差异来反映病变[9],对于关节面骨质结构的变化以及间隙变化反映较清晰,但对微小病变和软组织的显示效果不佳[10]。MSCT有容积扫描和窗技术,通过多平面重组,可以从各角度来观察骶髂关节病变,清晰地显示病变的细节特点,并可以通过骨窗和软组织窗分析病变,除了能观察骨质的病变及结构变化,还能观察到软组织的改变情况[11]。MRI采用多种成像序列,能发现AS患者骶髂关节的骨髓水肿、滑膜炎、韧带附着点炎症等急性期改变[12]。
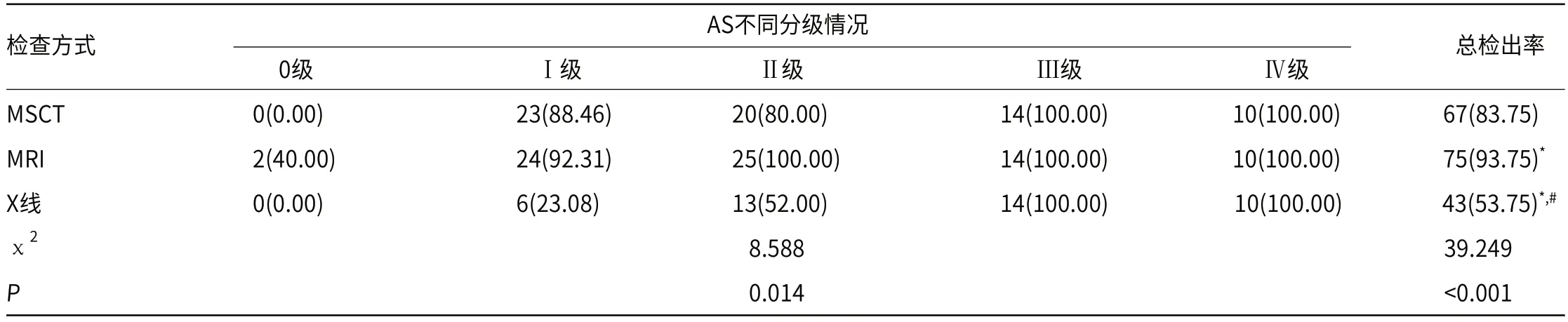
表1 三种诊断方法骶髂关节病变分级诊断情况比较[n(%)]
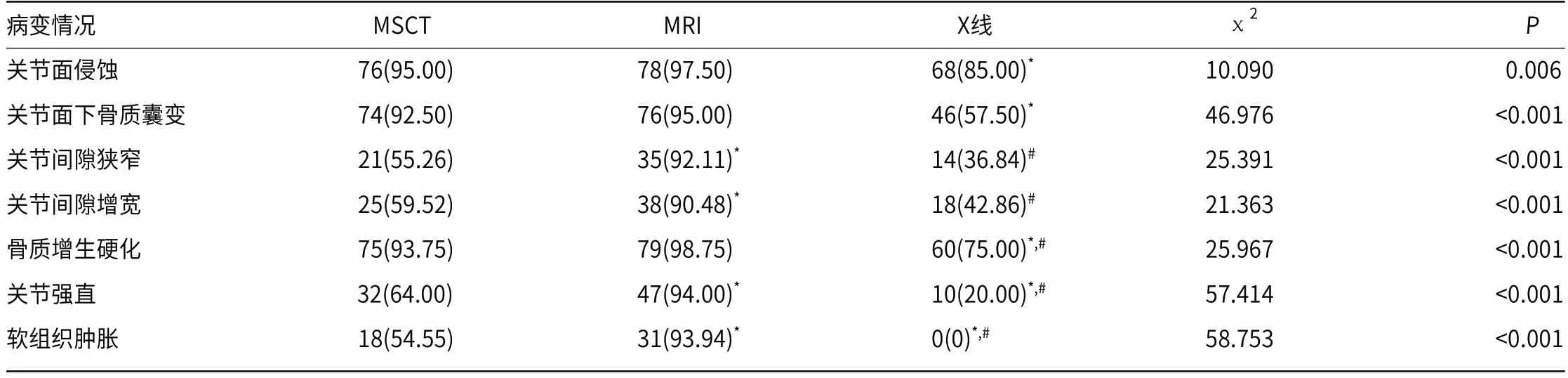
表2 三种诊断方法各病变征象检出情况比较[n(%)]
本研究结果显示,MRI的总检出率为93.75%,显著高于MSCT(83.75%,P<0.05),MSCT的总检出率显著高于X线平片(53.75%,P<0.05),说明MRI对AS的诊断更加精确,主要区别在于对AS骶髂关节病变的0~Ⅰ级灵敏度,MRI对0级AS的检出率为40%,而MSCT和X线均无法检测出0及AS。这是因为MRI在软组织诊断方面具有着较高的分辨率,能更加全面清晰地显示出患者机体软骨的病变,从而提高了AS分级的检出概率[13]。而X线平片仅对ASⅢ级或Ⅳ级具有较高的检出率,对Ⅱ级以下病变检出率较差,与宋习忠等[14]的研究结果相似,这是因为关节面重叠问题发生概率大,导致识别困难[15]。并且本研究结果还显示,MSCT、MRI和X线均可检查出关节面侵蚀、关节面下骨质囊变、关节间隙狭窄或增宽、骨质增生硬化、关节强直。但只有MSCT和MRI可以检查出软组织肿胀,X线平片无法检出。这是因为MSCT、MRI弥补了X线片关节面重叠、肠内容物等影响检出率的弊端,其有利于检出骶髂关节微小病变,密度分辨率高,可通过三维重建技术或多平面重建技术显示骶髂关节病变[16]。其中MRI对关节间隙狭窄或增宽、关节强直、软组织肿胀的检出率显著高于MSCT(P<0.05),原因是MRI有较高的软组织分辨率且无电离辐射,可以清晰显示软骨、滑膜、骨髓及肌腱的变化,显示骶髂关节的炎性改变[17]。
综上所述,AS骶髂关节病变患者可以采用MSCT、MRI诊断,准确率相对较高,可为临床提供参考。但本研究只进行了MSCT、MRI、X线平片的单项诊断探究,对于MSCT、MRI、X线平片的联合诊断等方面有待深入研究。
