纳米炭在结直肠肿瘤内镜下切除后追加腹腔镜手术中的应用
2021-03-22李由冷蔚缪克红曹万龙吴红
李由 冷蔚 缪克红 曹万龙 吴红
据2015年中国癌症统计数据显示,我国结直肠癌发病率、死亡率在全部恶性肿瘤中均位居第5位[1],而且结直肠癌发病率年均上升3%~4%[2],随着肠镜筛查的逐渐普及,越来越多的早期结直肠癌被诊断,对于术前分期为T1期的结直肠癌或良性结直肠肿瘤,内镜切除成为首选,但是如果具有预后不良的组织学特征,或者非完整切除,标本破碎切缘无法评价,推荐追加结直肠切除术+区域淋巴结清扫。为了方便术中定位及淋巴结清扫,笔者科室从2016年1月开始在直肠肿瘤内镜下切除后追加腹腔镜手术中应用纳米炭,近期效果良好,现报道如下。
1 资料与方法
1.1 一般资料
回顾分析2016年1月-2019年1月笔者所在医院75例结直肠肿瘤内镜下切除后追加腹腔镜手术患者的临床资料。纳入标准:年龄18~85岁;近期行内镜下肿瘤切除(ESD或EMR)术,病理学活体组织检查证实为直肠腺癌,符合追加手术标准(具有预后不良的组织学特征,或者非完整切除,标本破碎切缘无法评价)。排除标准:有远处转移;肠梗阻或合并肠穿孔;合并结直肠多源发癌;其他腹腔镜手术的禁忌证。根据患者自愿选择是否使用纳米炭分为纳米炭组(n=39)和常规组(n=36),两组性别、年龄、肿瘤位置比较差异无统计学意义(P>0.05),见表1。
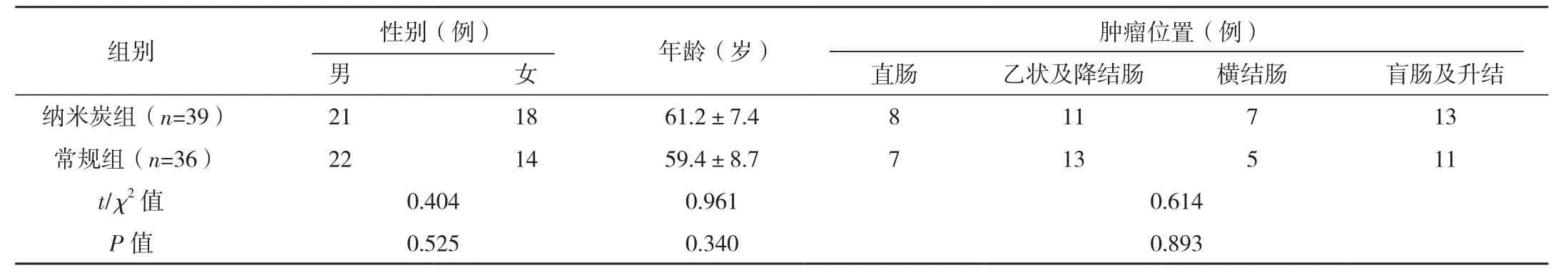
表1 两组一般情况对比
1.2 方法
1.2.1 纳米炭组 术前1 d行肠道准备后,经结肠镜下将淋巴结示踪剂纳米炭混悬注射液(卡纳林,重庆莱美药业有限公司,规格:1ml/支)分4~6个点注射于距原发肿瘤病灶周围约1 cm正常黏膜下,手术根据原则行腹腔镜结直肠切除术+区域淋巴结清扫,具体手术方法:以常规五孔法置入穿刺器。头低脚高位,探查腹腔,中间入路切开后腹膜,进入Toldt间隙,直肠肿瘤患者游离肠系膜下动脉,并于根部远端1 cm离断,清扫该处淋巴结,按TME原则游离直肠,于直肠肿瘤下缘2 cm离断肠管;结肠肿瘤患者按CME原则离断血管并清扫淋巴结,肿瘤近端肠管切除10 cm,远端肠管切除5 cm,行肠管吻合。
1.2.2 常规组 术前1 d行肠道准备,建立气腹探查腹腔后,术中结肠镜辅助定位肿瘤,确定肿瘤位置后以生物夹标记,抽吸肠腔内气体,根据原则行腹腔镜结直肠切除术+区域淋巴结清扫,具体手术方法同纳米炭组。
手术为本科室两组高年资医生完成。
1.3 观察指标
比较两组术中及术后情况,包括术中出血量、手术时间、术后肛门排气时间、术后并发症(吻合口漏、出血、肠梗阻、切口感染等)及术后住院时间。
病理标本由手术医生术后行淋巴结检出,记录两组淋巴结检出总数,比较两组每例标本淋巴结检出数,另比较两组每例标本直径<5 mm淋巴结检出数,手术标本及检出的淋巴结送病理活检,根据术后病理活检结果确定淋巴结转移度(转移淋巴结/淋巴结检出总数×100%),记录两组淋巴结检出<12枚患者占比。
1.4 统计学处理
2 结果
2.1 两组术中及术后情况对比
纳米炭组手术时间短于常规组,差异有统计学意义(P<0.05),两组术中出血量、术后肛门排气时间、术后住院时间比较差异均无统计学意义(P>0.05),见表2。两组均顺利完成手术,无中转开腹病例。
表2 两组术中及术后情况对比 (±s)
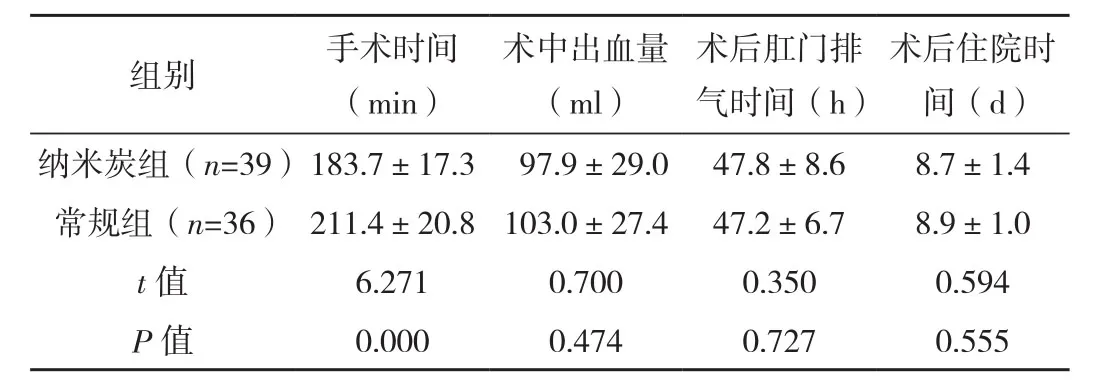
表2 两组术中及术后情况对比 (±s)
组别 手术时间(min)术中出血量(ml)术后肛门排气时间(h)术后住院时间(d)纳米炭组(n=39)183.7±17.3 97.9±29.0 47.8±8.6 8.7±1.4常规组(n=36) 211.4±20.8 103.0±27.4 47.2±6.7 8.9±1.0 t值 6.271 0.700 0.350 0.594 P值 0.000 0.474 0.727 0.555
2.2 两组术后并发症发生情况对比
两组吻合口漏、术后出血、肠梗阻、切口感染发生率比较差异均无统计学意义(P>0.05),见表3。两组均无术后死亡患者。

表3 两组术后并发症发生情况对比 例(%)
2.3 两组术后检出淋巴结对比
两组共检出淋巴结1 155枚,其中纳米炭组683枚,常规组472枚。纳米炭组每例淋巴结检出数高于常规组,每例<5 mm淋巴结检出数高于常规组,淋巴结总数<12枚患者占比低于常规组,差异均有统计学意义(P<0.05);纳米炭组转移淋巴结5枚,常规组转移淋巴结3枚,两组淋巴结转移度比较差异无统计学意义(P>0.05),见表4。

表4 两组术后检出淋巴结对比
3 讨论
近年来结直肠肿瘤的内镜治疗逐年增多[3],内镜技术也随之发展迅速,对于早期肠癌特别是T1期的结直肠癌内镜治疗,依然无法解决淋巴结清扫的问题,术后淋巴结转移是局部切除后最严重并发症[4],据研究表明,T1期结直肠癌淋巴结转移率为10%左右,所以在指南的指导下追加手术仍然有其必要性[5-6]。近年来腹腔镜结直肠癌根治术已经逐渐成熟,大量的多中心临床试验证明了腹腔镜结直肠癌手术有和开腹手术相当的疗效,2015年发表的COLOR临床试验,证明结直肠癌腹腔镜手术不输于开腹手术[7];2016年NCCN第1版直肠癌治疗指南中推荐将腹腔镜手术作为非进展期直肠癌的外科术式选择之一[8],但是由于内镜治疗术后,肿瘤探查已相当困难,腹腔镜手术下探查就更加困难,通常的做法是在术中肠镜定位[9],术中肠镜定位会显著增加手术的时间,而且肠镜后小肠及结肠会不同程度的充气,并且难以吸出,也会为手术操作带来困难[10]。而据报道其他如术前钛夹定位,容易脱落且术中仍然不容易定位,腹腔镜手术就更加困难[11],美兰注射定位后存留时间偏短[12]。近年来纳米炭技术已广泛运用于临床,纳米炭混悬注射液经纳米技术处理,平均粒径为150 nm,注射后纳米炭颗粒不进入血管,但迅速进入淋巴管,达到染色的目的[13],笔者科室于2016年1月开始在结直肠癌内镜下切除术后追加手术的患者中运用腹腔镜+纳米炭术前定位标记、淋巴结示踪,取得不错的临床疗效。
本研究结果显示,纳米炭组手术时间短于常规组,差异有统计学意义(P<0.05),两组术中出血量、术后肛门排气时间、术后住院时间比较差异均无统计学意义(P>0.05),两组均顺利完成手术,无中转开腹病例。两组吻合口漏、术后出血、肠梗阻、切口感染发生率比较差异均无统计学意义(P>0.05),两组均无术后死亡患者。两组共检出淋巴结1 155枚,其中纳米炭组683枚,常规组472枚。纳米炭组每例淋巴结检出数高于常规组,每例<5 mm淋巴结检出数高于常规组,淋巴结总数<12枚患者占比低于常规组,差异均有统计学意义(P<0.05);两组淋巴结转移度比较差异无统计学意义(P>0.05)。从数据分析可以看出纳米炭组淋巴结检出数和<5 mm淋巴结检出数均多于常规组,更多的淋巴结检出数可以增加转移阳性淋巴结检出率,更多的<5 mm淋巴结检出数可以增加微小淋巴结转移阳性的检出率[14],Rodriguez-Bigas等[15]研究发现,结直肠癌的预后与其淋巴结检出数量密切相关,转移阳性的淋巴结直径常<5 mm,这就增加了检出转移淋巴结的困难。根据指南检出淋巴结数目必须≥12枚才能进行准确的TNM分期,但是由于行内镜下切除的结直肠癌T分期普遍偏早,T1期占绝大多数,大部分患者淋巴结肿大不明显,这也给在标本检出淋巴结的时候造成了很大困难,尽管术后标本是由有经验的外科医生检出,检出数<12枚的时候需要两名医生同时确认,标本送至病理科以后病理科医生还要再次对标本进行复核,很遗憾在常规组仍然有4例标本检出淋巴结数<12枚,而纳米炭组所有标本淋巴结检出数完全达标。也就造成了常规组这部分患者术后肿瘤分期不准确,有可能需要接受化疗来保证疗效,但是如果淋巴结数目达标,这类化疗有可能避免。
本研究未将两组总费用计入观察指标,因为这类患者很多是经消化内科转入外科,而且做了内镜下息肉治疗,无法比较,但是纳米炭费用较高,所以可能从一定程度上会增加患者的费用,这也是一部分患者不选择使用纳米炭的原因。
综上,纳米炭应用于结直肠肿瘤内镜下切除后追加腹腔镜手术是安全、有效的,更加方便术中定位,使用纳米炭示踪可以增加该类手术患者淋巴结检出数目,增加<5 mm淋巴结检出数目。
