直肠癌切除术后乙状结肠腹膜外造口并发症和功能对照分析
2021-03-19陈振伟曹晨曦胡毕文张斌忠付斌甘新君孙建光
陈振伟 曹晨曦* 胡毕文 张斌忠 付斌 甘新君 孙建光
直肠癌根治及乙状结肠腹膜外造口是肛肠外科常规手术之一,已在县级以上医院普遍开展。现有的关于乙状结肠腹膜外造口的手术方法、并发症及造口功能的临床研究中,多以腹膜内造口作为对照组[1-3],尚无比较剖腹及腹腔镜下乙状结肠腹膜外造口的研究。但二者的手术方法存在差异,为明确这一差异能否影响造口并发症的发生率及造口功能,进行此项研究。
1 资料与方法
1.1 一般资料 选取2014 年1 月至2017 年12 月期间在嘉兴学院附属第二医院、浙江新安国际医院、嘉善县人民医院、海盐县人民医院行剖腹或腹腔镜下直肠癌根治术(包括Miles、Hartmann)及乙状结肠腹膜外造口的患者,共入组193 例,其中38 例因失访、死亡或后期随访资料不完整予以剔除,共纳入155 例,其中剖腹组94 例,腹腔镜组61 例。两组患者的基本情况见表1。

表1 两组患者基本情况[n (%)]
1.2 手术方法 两组的腹腔内手术步骤相同,造口步骤不同,介绍如下:(1)剖腹组:从腹腔内适当游离降乙交界处腹膜外间隙,选择在左侧髂前上棘至脐连线中外1/3 点上方2~3 cm 处与腹直肌外缘之间,做一直径约2.5 cm 的造口。切除皮肤及皮下组织,暴露腹外斜肌腱膜,沿腱膜纤维方向切开约3 cm(如系膜肥厚,可“十”字切开),钝性分离腹内斜肌、腹横肌及左侧结肠旁沟处与腹腔贯通,根据肠管及系膜周径扩大该间隙,拖出肠管与皮肤缝合,间断缝合关闭侧腹膜间隙,将腹外斜肌腱膜切口的两端各缝合一针防止后期撕裂。(2)腹腔镜组:对于腹腔镜下Miles 术患者,取左侧脐平面腹直肌外缘的戳孔作为造口位置。腹腔操作完成后,向外侧游离降乙交界处腹膜外间隙,退出左侧腹直肌外缘处的Trocar 至腹膜外间隙,钝性分离扩大该间隙,与降乙交界处腹膜外间隙会和。以此戳孔为中心环形切除皮肤及皮下组织,直径约2.5 cm,暴露腹直肌外缘联合腱膜,纵行切开联合腱膜(如系膜肥厚,可“十”字切开),以Trocar 为指引进入腹膜外间隙,根据肠管及系膜周径扩大该间隙,拖出肠管与皮肤缝合,将腹外斜肌腱膜切口的两端各缝合一针防止后期撕裂,重新建立气腹后间断缝合关闭侧腹膜间隙。对于腹腔镜下Hartmann 术患者,腹膜外造口完成后,与腹股沟韧带平行方向向下延长左下腹戳孔至5~6 cm 作为辅助切口,取出标本,其余操作同腹腔镜下Miles 术。
1.3 评价指标及方法 比较指标包括造口并发症及造口功能。造口并发症包括造口出血、造口坏死、皮肤黏膜分离、造口感染、造口脱垂、造口回缩、造口狭窄、造口旁疝、造口黏膜肉芽肿、皮肤刺激(包括接触性皮炎、表皮增生、皮肤感染)。其中造口出血、造口坏死、皮肤黏膜分离、造口感染为术后近期并发症,多于术后1 个月内发生,主要与手术操作相关;其他并发症为远期并发症,主要与患者营养状况、合并症、腹内压、造口功能、排便习惯、造口位置及护理等因素相关。造口功能采用CCFOFI 评分表[4]进行评价,通过电话或当面采访的方式进行。
1.4 统计学方法 采用SPSS 16 统计软件。计量资料以(±s)表示,采用独立样本t检验进行比较;计数资料以n或%表示,采用χ2检验进行比较。P<0.05 表示差异有统计学意义。
2 结果
2.1 并发症 随访截止至2019 年6 月,中位数为37 个月(18~65 个月)。并发症情况见表2。造口旁疝按照欧洲疝学会(European Hernia Society,EHS)的造口旁疝诊断及分型标准进行分型[5],剖腹组中Ⅰ、Ⅱ、Ⅲ、Ⅳ型分别有3、5、1、2 例,腹腔镜组中Ⅰ、Ⅱ、Ⅲ、Ⅳ型分别有9、2、0、4 例,剖腹组以Ⅱ型占比最大,而腹腔镜组以I 型占比最大。
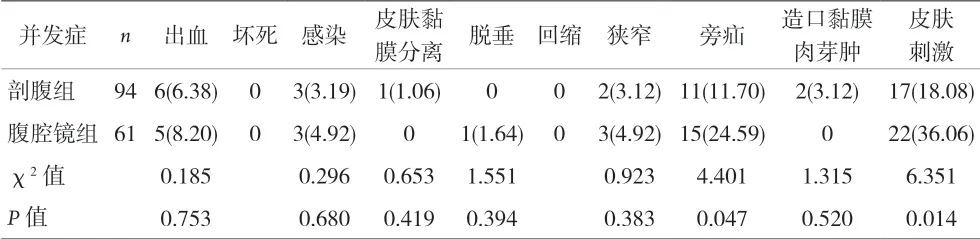
表2 两组患者的造口并发症比较[n(%)]
2.2 两组的造口功能比较情况 见表3。
表3 两组患者造口功能比较结果(±s)

表3 两组患者造口功能比较结果(±s)
组别 n 粪漏 每天排空(造口袋)次数(次)更换造口袋频率(d)更换造口袋难度(分)更换造口袋时间(min)需协助更换造口袋(分)生活方式改变(分) 总分(分)剖腹组 94 2.55±0.77 1.47±0.68 3.26±1.09 2.41±1.21 1.91±0.58 1.62±0.79 2.48±0.77 15.71±2.57腹腔镜组 61 2.80±1.00 1.57±0.62 2.38±0.98 1.57±0.50 2.02±0.72 1.28±0.45 2.54±0.94 14.16±2.24 t 值 1.755 0.976 5.149 5.137 0.967 3.032 0.449 3.851 P 值 0.081 0.330 0.000 0.000 0.335 0.003 0.654 0.000
3 讨论
目前,尚无关于剖腹及腹腔镜下腹膜外造口术后并发症及造口功能差异的研究,但二者存在差异:(1)造口位置不同,剖腹组较外侧,腹膜外隧道经过肌纤维,而腹腔镜组较内侧,腹膜外隧道不经过肌纤维;(2)剖腹组无造口处腹壁结构破坏,而腹腔镜组有造口处Trocar 穿刺造成的腹壁结构破坏。为明确以上差异是否影响二者的并发症及造口功能,进行此项研究。
本资料中,剖腹组及腹腔镜组术后近期造口并发症发生率无明显差异。远期并发症中,造口旁疝及皮肤刺激差异存在统计学意义。剖腹组的平均年龄较高、营养状况较差,均为造口旁疝的危险因素[6],但是造口旁疝的发生率比腹腔镜组低,应归因于二者的手术操作的差异。可能腹壁结构破坏使得造口旁疝更容易发生。剖腹组腹膜外隧道通过肌纤维,而腹腔镜组为腹直肌旁造口,腹膜外隧道未通过肌纤维。根据本资料结果,推断经过肌纤维的乙状结肠腹膜外造口有利于预防造口旁疝的发生,但需更多的研究验证。根据EHS 的诊断及分型标准,造口旁疝可分为4 型:(1)造口旁疝≤5 cm 且不伴有切口疝;(2)造口旁疝差异5 cm 且伴有切口疝;(3)造口旁疝>5 cm 且不伴有切口疝;(4)造口旁疝>5 cm 且伴有切口疝。剖腹组患者年龄较大、营养状况较差,且腹部切口较长,易发生切口疝,因此Ⅱ型占最大比重(45%,5/11),腹腔镜组不宜出现切口疝,I 型占最大比重(60%,9/15)。皮肤刺激主要与粪漏及造口袋频繁更换相关,而粪漏常由于造口位置不当、造口旁疝使局部不平整、护理不到位等原因所致。本资料中腹腔镜组平均年龄低于剖腹组,生活自理能力应优于剖腹组,对于腹腔镜组患者,造口袋的护理相对简单,但皮肤刺激的发生率高于剖腹组,与造口旁疝的发生率高有相关性,造口旁疝的患者易出现粪漏,易导致造口周围皮肤刺激。
当前国内外尚无统一的造口功能评价方法,国内的研究多使用自拟的造口功能评价表,即在肛门功能评价表的基础上进行一定的修改,侧重于排便及控便功能[2,7-8],缺乏足够的理论依据;国外的研究则侧重于造口对生活质量的影响[9-12]。CCFOFI 的优点在于其涵盖了这两方面的内容,既有关于排便功能的条目(粪漏、每日排空造口袋次数、更换造口袋频率),也有关于生活质量的条目(更换造口袋难度、时间、是否需协助更换以及生活方式改变)。剖腹组及腹腔镜组之间除总分存在统计学差异外,更换造口袋方面也存在差异,这与生活自理能力密切相关。随访得知,剖腹组的造口袋底盘易变形,所以更换频率较高,而底盘易变形的原因较多,比如老年人腹壁薄弱、造口袋贴置不当、护理不到位、造口袋质量不佳等。剖腹组患者的年龄较高,更换造口袋的难度较大,一般需要家人协助,所以更换时间稍短一些。腹腔镜组的粪漏方面的评分稍高于剖腹组,所以皮肤刺激发生率较高。总体来说,腹腔镜组的造口功能优于剖腹组,但可能与两组的年龄差异有关。
本研究归纳了剖腹及腹腔镜下乙状结肠腹膜外造口术的不同点,发现腹腔镜下乙状结肠腹膜外造口比剖腹手术容易发生造口旁疝及造口周围皮肤刺激。用CCFOFI 进行造口功能评价,腹腔镜下乙状结肠腹膜外造口的功能优于剖腹手术,但可能与两组患者的年龄差异相关,需进一步的随机临床试验来验证。不足之处是病例入组并非随机进行,另外本研究的样本量尚有进一步扩大的空间。
