宫颈高度上皮内病变锥切术后病理切缘阳性患者的处理
2021-03-18
(青岛大学附属医院妇科,山东 青岛 266003)
宫颈癌(CC)是常见的妇科恶性肿瘤之一,严重威胁着女性的生命健康及生育安全。近年来,随着CC筛查的普及,宫颈上皮内瘤变(CIN)和早期CC患者的检出率在不断增加。宫颈高度上皮内瘤变(HSIL)被视作宫颈癌前病变,若不进行恰当干预约有1/3患者进展为CC[1-3]。宫颈锥切术是临床上最常用治疗HSIL术式,包括宫颈冷刀锥切术(CKC)和宫颈环形电切除术 (LEEP),两者同时具有诊断及治疗作用[2]。本文通过分析宫颈锥切术后病理切缘阳性患者的治疗及随访情况,筛选病灶残留高危因素,为HSIL切缘阳性患者后续的合理治疗提供指导。
1 对象与方法
收集2013年6月—2019年6月因宫颈HSIL在我院行宫颈锥切术3 614例患者的临床资料,对术后病理检查切缘阳性[4-5]的患者,根据年龄、病理结果及生育要求分为随诊组及治疗组,对两组患者的临床资料,包括基本信息、首次锥切术式、首次锥切术后病理检查结果、补充手术术式、补充手术术后病理检查结果及随访情况等进行进一步分析。随诊组条件:可按要求定期随诊;锥切术后病理检查结果为HSIL,因有生育要求或个人因素拒绝再次手术。随诊方式:随诊期间患者术后每3个月行宫颈液基薄层细胞检测(TCT)及HPV检测(HPV分型或HC ⅡHPV-DNA),若细胞学及HPV随访过程中2次检测均为阴性则每半年复查,半年复查阴性更改为每年定期复查1次。随诊中若细胞学异常和或HPV阳性时则行阴道镜检查及多点活检,及时判断病变持续、复发或进展情况,并根据病理结果进一步诊疗。治疗组条件:无生育需求;锥切标本病理检查结果为浸润癌;随访过程中宫颈细胞学、HPV检测发现异常,阴道镜活检病理检查结果为HSIL及以上。随诊时间:24~60个月,平均36.5个月。病变持续指宫颈锥切术后1年内经组织学或者细胞学检査病理诊断仍存在CIN者;病变复发指宫颈锥切1年后宫颈管诊刮或阴道镜下活检重新发现CIN病变[6];病变进展指随诊中发现更高级别的病变。术后HPV持续阳性指锥切术后或二次手术治疗后复查HPV分型或HCⅡ仍有阳性结果出现。
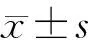
2 结 果
2.1 患者的临床特征
因HSIL行宫颈锥切术3 614例患者中,切缘阳性患者266例,总阳性率为7.4%。其中,首次锥切行LEEP者886例,切缘阳性者54例,阳性率为6.1%;首次进行CKC者2 728例,术后切缘阳性者210例,阳性率为7.7%。LEEP与CKC锥切病理切缘阳性率比较差异无统计学意义(P>0.05)。针对切缘阳性的266例患者再分为随诊组142例及治疗组124例。
2.2 切缘阳性患者的随访情况
266例切缘阳性患者中,142例(53.4%)选择随访,其中10例患者(7.0%)出现了复发,2例为宫颈外切缘阳性,8例为宫颈多点切缘阳性。复发患者3例选择继续随访观察,后再次检查转阴;2例行宫颈锥切术,术后病理提示为慢性宫颈炎;5例行全子宫切除术,术后病理2例提示为慢性宫颈炎,2例提示为HSIL,1例提示为CC(Ⅰb期)。
2.3 切缘阳性治疗组随访情况
266例切缘阳性患者中,术后行补充手术治疗者124例(46.6%)。其中,首次治疗方式为CKC者112例(90.3%),其中内切缘阳性26例,外切缘阳性4例,内外切缘阳性10例,多点切缘阳性36例,一侧切缘阳性9例,锥顶切缘阳性22例,基底切缘阳性5例;112例患者中8例行再次CKC手术,74例行全子宫切除术,30例因病理诊断为宫颈浸润癌,依据病理分期行广泛全子宫切除术。首次治疗方式为LEEP者有12例(9.7%),其中内切缘阳性7例,外切缘阳性1例,多点切缘阳性2例,一侧切缘阳性2例;12例患者中有4例行再次CKC手术,5例行全子宫切除术,3例因病理诊断宫颈浸润癌行广泛全子宫切除术。进行补充手术的124例患者中,3例(2.4%)术后再次出现复发,均为内外切缘阳性患者,阴道镜病理活检均为HSIL,后行全子宫切除术,术后病理检查结果与活检结果相符。
2.4 治疗组补充手术病理结果
治疗组124例患者再次手术后病理检查显示慢性宫颈炎45例,LSIL 15例,HSIL 30例,CC 34例。45例(36.3%)患者补充手术后无病灶残留,79例(63.7%)患者补充手术后证实有LSIL及以上病灶残留。见表1。
2.5 补充手术术后残留病灶的危险因素分析
单因素分析结果显示,治疗组行补充手术治疗后,病灶残留组患者年龄>45岁,内切缘阳性、外切缘阳性、锥顶切缘阳性、基底切缘阳性、腺体受累比例与无病灶残留组比较差异无统计学意义(P>0.05);而多点切缘阳性、内外切缘阳性、术后HPV持续感染情况两组比较差异具有统计学意义(χ2=6.231~13.774,P<0.05)。见表2。

表1 治疗组补充手术后病理检查结果[例(χ/%)]

表2 病灶残留组与无病灶残留组术后残留病灶的危险因素比较[例(χ/%)]
3 讨 论
对HSIL患者行宫颈锥切术后切缘阳性在临床诊治中时有发生。术后宫颈病变复发与锥切术后病灶残留密切相关。有研究认为,切缘阳性是宫颈锥切术后CIN复发最重要的独立预测因子,在宫颈锥切术后随访的前8年中,有宫颈不典型增生史的女性CC发病率是普通人群的5倍[7]。宫颈锥切术后切缘阳性患者的处理方法主要有密切随访和再次手术治疗。长期随访的荟萃分析研究表明,低于25%的切缘阳性患者出现了病灶残留或复发[8]。虽然手术切缘阳性的患者可能存在复发风险,但切缘阳性并不代表着一定有病变残留。筛选病灶残留高危因素,对锥切术后切缘阳性的患者选择合适的后续治疗方式有一定指导意义。
3.1 随访观察
严密随访观察是宫颈锥切术后切缘阳性患者可选择的一种相对保守的治疗方式,这需要患者具备良好的依从性。本研究结果显示,锥切术后切缘阳性的患者中,36.3%的患者补充手术治疗后病理检查仅提示为慢性宫颈炎,63.7%的患者补充手术后有LSIL及以上病灶残留。进一步分析显示,宫颈多点切缘阳性、内外切缘阳性、术后HPV持续感染与切缘阳性患者的病灶残留有关。英国国民健康(NHS)宫颈筛查项目指南第2版指出,当患者的年龄<50岁、无浸润性病变的证据、无腺上皮异常的证据时,病理诊断为CIN Ⅲ切缘阳性患者无需常规再次行锥切术[9]。因此,选择合适的患者进行密切随访是可行的。本研究认为,针对宫颈锥切术后病理诊断为HSIL的切缘阳性患者,可采取风险分层管理。无病灶残留高危因素、有强烈生育要求且拒绝再次手术的患者,可选择随访观察。目前的随访方式主要有细胞学检查、HPV检测及阴道镜病理活检。近年研究表明,宫颈锥切术后半年细胞学和HPV复查结果均为阴性可认为是疾病治愈的可靠指标[10],而术后高危型HPV(HR-HPV)阳性则可能预示着病灶的残留或复发[11]。因此,随访过程应严谨而有计划性,如果在术后3~6个月的随访中患者HPV和细胞学检查均为阴性,则持续HSIL的风险较低,病灶残留的风险基本可以忽略。若1年内2次随访结果均正常,则可与正常患者同等对待,每年定期随访。随访过程中若发现细胞学异常和或HPV阳性,应及时建议患者行阴道镜活检明确病变级别,指导进一步随访或手术治疗。此外,随访过程中应给予患者健康指导,鼓励患者养成良好的生活习惯及生活方式。部分适龄患者术后主动接受HPV疫苗注射,这有助于抵御HPV的再次感染及宫颈病变的复发。
3.2 手术治疗
宫颈锥切术后切缘阳性患者可选择的手术方式有再次行LEEP或CKC、全子宫切除术或广泛子宫切除术。再次手术不仅可以明确病变是否残留,同时可以切除残留病变组织。本研究中266例切缘阳性患者中,33例患者首次锥切后病理发现CC,对治疗组124例切缘阳性患者再次手术后发现34例术后病理诊断仍有CC存在,这说明HSIL与CC可同时存在。因此,再次手术切除残留病灶至关重要。针对宫颈锥切术后病理诊断为HSIL,有病灶残留高危因素的切缘阳性患者,应对患者病情全面评估后结合年龄、生育需求、有无相关疾病合并症、随访依从性等遵循个体化原则选择手术方式。由于大多数患者在生育年龄接受CIN治疗,再次手术应首选侵入性较小的锥切术[12]。研究显示,CKC和LEEP相比,患者治疗效果及复发率几乎没有差异[13-14],但CKC术后妊娠早产、胎膜早破、低出生体重儿、剖腹产概率均有所增加[15-16],且CKC后的早产风险高于LEEP[17]。这表明再次对患者行锥切治疗术时,应根据患者情况合理选择术式,术中在达到完整切除病灶目的的同时,尽可能减少手术可能对患者带来的创伤与并发症。
研究表明,对于年龄≥50岁及绝经后具有宫颈病变患者,锥切术后病变检出率、手术边缘阳性率和复发率显著升高[18]。本研究认为,对于具有病灶残留高危因素,特别是年龄较大完成生育者,且自身条件不适合再次行锥切术的患者(处于围绝经期、绝经后、合并子宫其他病变需要切除子宫),全子宫切除术是适合、有效的治疗手段。术前应对患者进行全面评估,权衡手术风险与患者收益,并征得患者的知情同意。针对随访过程中发现CIN残留或复发,组织学检查确诊为HSIL病变,建议再次行LEEP或CKC治疗,不能再次重复性切除者可考虑行全子宫切除术。若宫颈锥切术后或随访过程中病理诊断发现CC存在,无论切缘是否阳性,均应结合患者自身情况并依据指南进行规范化诊疗。
对于宫颈锥切术后切缘阳性患者的随访及治疗,临床工作中应筛选病灶残留影响因素,结合患者生育需求,采用“风险分层管理”的方式制定术后诊疗方案。诊疗过程既要遵循规范化的原则,也应在规范化的基础上进行个体化处理。再次手术术中则既要尽最大可能切除病灶,也要减少术后远期并发症可能对患者的影响。同时,随访过程应严谨而有计划性,以便及时发现残存病变,及时进行处理,从而减少漏诊或过度诊疗的发生。
