林氏健体八段功对骨质疏松患者平衡功能及生存质量的影响
2021-03-17陈少华赖培茜林定坤陈博来傅秀珍
陈少华 赖培茜 林定坤 陈博来 傅秀珍
广东省中医院(广州510120)
随着社会人口老龄化的加剧,骨质疏松症(osteoporosis,OP)成为骨科专科临床工作的焦点问题,OP 患者容易发生脆性骨折,从而导致活动受限、疼痛等,影响患者的生存质量,严重者可危及生命。平衡功能下降和跌倒风险增加是OP 患者脆性骨折发生的重要原因[1]。抗OP 药物治疗有较好的疗效,但存在价格高昂、某些患者耐受程度较差、药物不良反应、远期疗效欠佳及增加跌倒风险等缺点[2-3]。研究发现,合理的运动锻炼可延缓骨量丢失,提高平衡功能,预防跌倒并降低脆性骨折的风险,提高患者生活质量[4]。然而不同的运动方法对OP 的防治存在其一定的局限性。林氏健体八段功是由广东省中医院林定坤主任在中医治未病思想指导下,以“筋骨并重”为核心理念,汲取中国武术和导引养身功法精华,结合临床经验改良而成的复合型运动疗法。本研究将林氏健体八段功应用于社区中老年OP 患者,并与单纯口服钙剂和维生素D 治疗OP 进行对比,观察林氏健体八段功对中老年OP 患者平衡功能及生活质量的影响。
1 资料与方法
1.1 一般资料于2017年8-12月进入广州市具有代表性的社区开展研究,指导社区目标人群填写自制OP 调查问卷,并进行骨密度测量。采用非随机同期对照试验方法,将符合纳入标准的OP 患者分为观察组和对照组,每组各150例,共300例。经过干预6个月后,最终纳入研究的受试者共280例,其中观察组138 例,对照组142 例。其中观察组男28例、女110例,年龄57 ~75岁,平均年龄66.52岁,BMI 16.9 ~34.3 kg/m2,平均BMI 23.41 kg/m2;对照组男30例,女112例,年龄58 ~73岁,平均年龄65.76岁,BMI 14.7 ~31.2 kg/m2,平均BMI 22.75 kg/m2。
1.2 研究方法
1.2.1 纳入标准(1)5年及以上的社区常住居民;(2)年龄为45 ~75 岁的女性,年龄为50 ~75 岁的男性;(3)符合原发性骨质疏松症诊断标准者;(4)自愿加入本研究并签署知情同意书者;(5)近3 个月内无骨质疏松药物用药史者。
1.2.2 排除标准(1)碳酸钙D3 使用禁忌症者;(2)并发患影响骨代谢疾病者;(3)运动功能障碍者;(4)病理性绝经者;(5)使用影响骨代谢的药品者。
1.3 样本量估算及研究分组2017年8~12月对社区目标人群进行问卷调查及测量骨密度。按非随机同期对照试验法,将纳入研究的患者按1∶1的比例分为观察组和对照组。本研究以患者平衡功能为主要结局指标,根据预实验结果,观察组平衡功能改善率预计为76.6%,对照组平衡功能改善率为56.6%。根据样本量估算软件PASS15.0,在1-β为0.9,α为0.05 时,每组需113 例,考虑脱落率为10%,每组例数为142 例。考虑失访及患者依从性等因素,将样本量扩大至观察组及对照组各150 例,共300 例。
1.4 干预方案对照组连续口服药品6 个月,口服药品为:(1)碳酸钙D3(钙尔奇)600 mg,qd;活性维生素D(罗盖全)0.5 μg,qd。
观察组在对照组的基础上配合林氏健体八段功锻炼。广东省中医院脊柱专科培训人员对观察组进行林氏健体八段功教学培训,直至观察组可独自正确完成林氏健体八段功为培训结束,培训结束后赠予观察组“林氏健体八段功”光碟资料,以便观察组在家进行功能运动。研究员于广东省中医院大广场每天上午九点、十点和下午五点、六点对观察组进行教导锻炼,若当日未进行林氏健体八段功锻炼,研究员负责进行记录,并对未来锻炼者进行随访。连续3 d 未进行功能锻炼或每周累积锻炼天数少于4 d 者,视为脱落。总共累积锻炼6 个月为达到要求。专职人员对观察组进行每月1 次定期的电话随访,对于寻求帮助的观察组由培训员对其进行再次的培训指导。
林氏健体八段功为广东省中医院骨科林定坤主任创编,共八式,具体为:双手托天理三焦、平举降气绷身腰、弓步挺腰大挥手、上步转腰冲双拳、大鹏展翅健三角、扎马擒拿百挂功、手抱琵琶半蹲踢、游步云手化阴阳。其中,第一式改自八段锦,第二式改自易筋经的“双掌下按呼吸”,第三式改自长拳的“弓箭步法”,第四式改自少林功力拳,第五式改自五禽戏中的“平飞鶴”,第六式改自鹰爪拳法的“百挂功”,第七式改自潭腿功法的“弹腿”,第八式改自太极拳的“云手”。
1.5 质量控制严格按本研究的纳入及排除标准进行观察组与对照组的纳入研究,由林定坤教授培训的专职人员教导观察组患者进行林氏健体八段功锻炼,保证患者正确掌握功能锻炼。研究员监督观察组患者按时参加集体锻炼,同时对两组患者开展定期的脊柱疾病健康教育、信心鼓励及支持的工作。通过电话及上门随访以控制样本脱落与失访率,提高患者的依从性。
1.6 观察指标
1.6.1 平衡能力采用站起走计时测试(TUG)及Berg 平衡评分量表(BBS)测评患者干预前后的平衡能力变化。研究员指导患者以最快的速度从坐位,听到指令后即刻站起,向前直走3 m 后,转身返回,重新坐下完成TUG 测试,然后记录其所用时间。研究员指导患者作站起、坐下等14 个动作完成BBS 测试,然后记录患者BBS 量表得分。
1.6.2 生活质量评估使用健康状况调查简表(SF-36)评估患者治疗前后的生活质量变化。研究员指导患者填写SF-36 简表,并计算出相关维度得分并进行记录。
1.6.3 骨密度(BMD)使用双能X 线骨密度仪(HOLOGIC,美国Hologic Wi)对患者腰椎骨密度及髋部骨密度进行测量,以腰椎骨密度为诊断值按《原发性骨质疏松诊疗指南》(2017年版)[5]诊断标准对目标人群进行疾病诊断,并记录纳入研究者治疗前后BMD。
1.7 统计学方法使用Excel 软件双人双录入资料,使用SPSS 20.0 软件进行数据统计分析,计量资料用均数±标准差描述,组间比较符合正态分布使用独立样本t检验,非正态分布使用秩和检验;计数资料以例(%)描述,组间比较使用χ2检验。检验水平为α=0.05。
2 结果
2.1 两组患者一般情况本研究分布在两个社区经筛查纳入共300 例OP 患者,经6 个月治疗后,完成研究共280例,其中观察组138例,对照组142例。共20 例受试者退出研究。观察组共12 例退出研究,其中依从性差2 例,因其他疾病退出2 例,失访者8 例。对照组中共8 例退出研究,其中依从性差2 例,因其他疾病退出4 例,失访者2 例。
观察组和对照组患者人口学特征的比较,差异无统计学意义(P>0.05),两组患者一般情况无明显差异,具有可比性。见表1。
表1 两组患者一般情况的比较Tab.1 Comparison of general data between experimental group and control group ±s
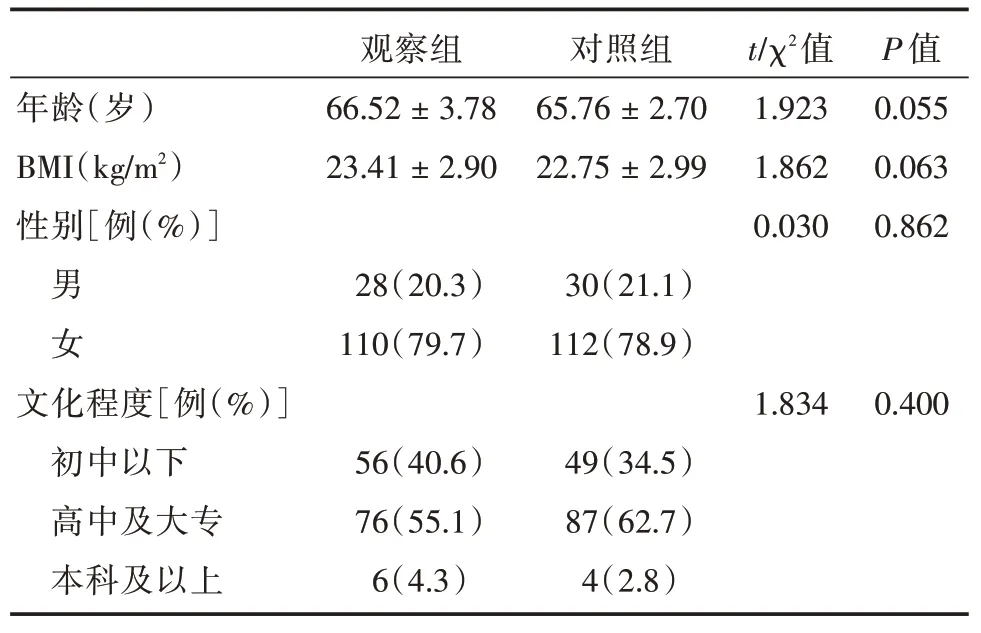
表1 两组患者一般情况的比较Tab.1 Comparison of general data between experimental group and control group ±s
观察组 对照组t/χ2值P 值年龄(岁)66.52±3.7865.76±2.701.9230.055 BMI(kg/m2)性别[例(%)]男 女文化程度[例(%)]初中以下高中及大专本科及以上23.41±2.90 28(20.3)110(79.7)56(40.6)76(55.1)6(4.3)22.75±2.99 30(21.1)112(78.9)49(34.5)87(62.7)4(2.8)1.862 0.030 1.834 0.063 0.862 0.400
2.2 两组患者治疗前后TUG 和BBS 评分差值的组间比较两组BBS、TUG 评分治疗前后差值的组间比较差异有统计学意义(P<0.05)。见表2。
2.3 两组患者治疗前后SF-36 评分差值的组间比较干预6 个月后,根据治疗前基线调整后,两组在改善生理功能、生理职能、身体疼痛、总体健康、活力及情感职能等方面差异具有统计学意义,观察组优于对照组(P<0.05),在改善社会功能、精神健康、健康变化等方面,两组差异无统计学意义(P>0.05)。见表3。
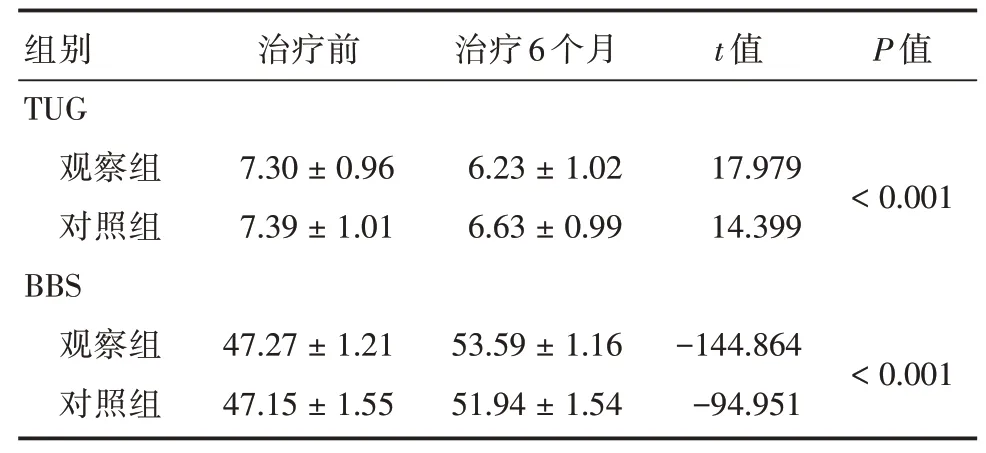
表2 两组患者治疗前后平衡功能的组间比较Tab.2 Comparison of balance function after treatment between experimental group and control group x±s
表3 两组患者治疗前后SF-36 评分的组间比较Tab.3 Comparison of health survey after treatment between experimental group and control group±s
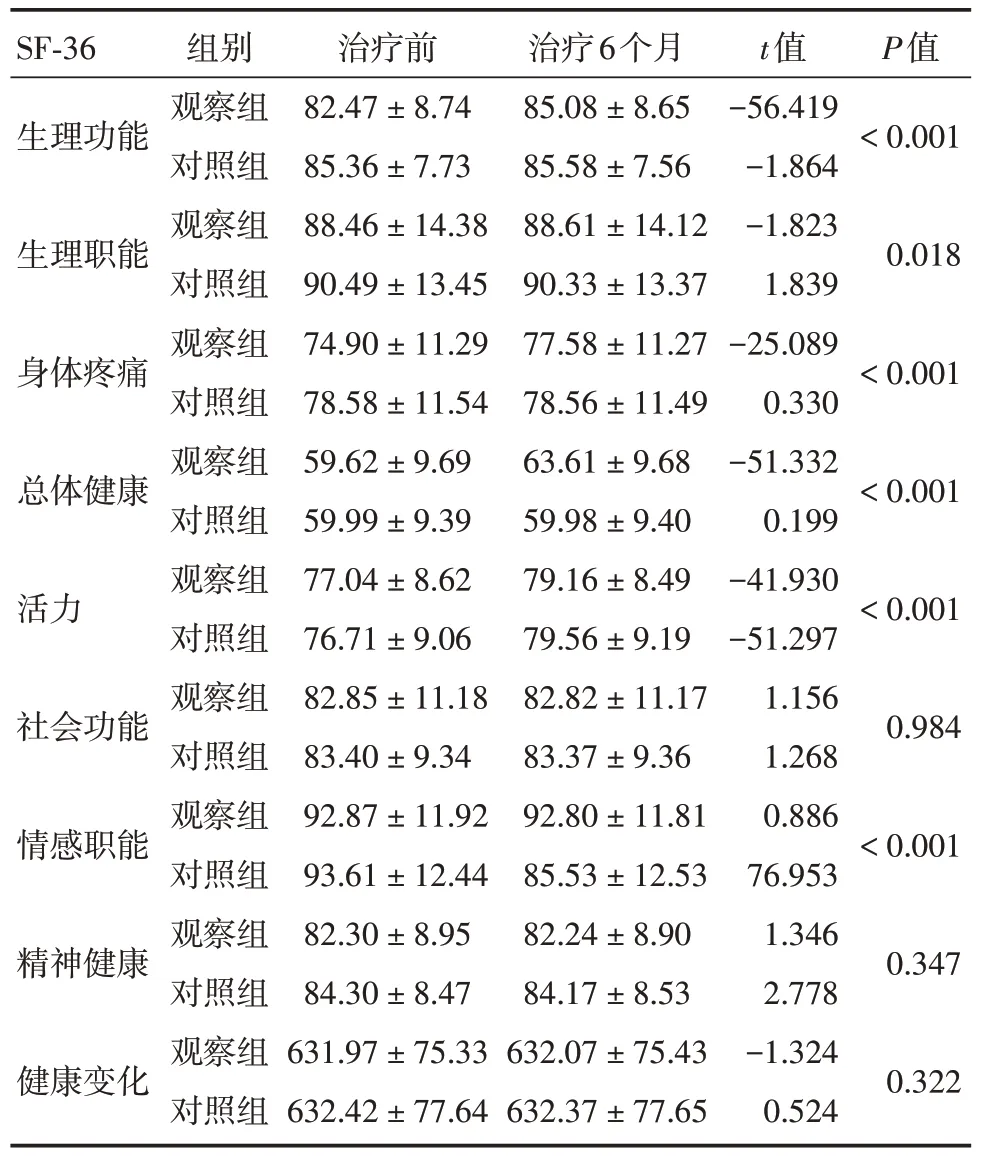
表3 两组患者治疗前后SF-36 评分的组间比较Tab.3 Comparison of health survey after treatment between experimental group and control group±s
SF-36组别 治疗前 治疗6个月t值P值生理功能 观对察 照组 组8 8 2 5..4 3 7 6± ±8 7..7 7 4 3 8 8 5 5..0 5 8 8± ±8 7..6 5 5 6--5 6 1..4 8 1 6 9 4<0.001生理职能 观察组88.46±14.3888.61±14.12-1.8230.018身体疼痛总体健康活力社会功能情感职能精神健康健康变化对照组观察组对照组观察组对照组观察组对照组观察组对照组观察组对照组观察组对照组观察组对照组90.49±13.45 74.90±11.29 78.58±11.54 59.62±9.69 59.99±9.39 77.04±8.62 76.71±9.06 82.85±11.18 83.40±9.34 92.87±11.92 93.61±12.44 82.30±8.95 84.30±8.47 631.97±75.33 632.42±77.64 90.33±13.37 77.58±11.27 78.56±11.49 63.61±9.68 59.98±9.40 79.16±8.49 79.56±9.19 82.82±11.17 83.37±9.36 92.80±11.81 85.53±12.53 82.24±8.90 84.17±8.53 632.07±75.43 632.37±77.65 1.839-25.089 0.330-51.332 0.199-41.930-51.297 1.156 1.268 0.886 76.953 1.346 2.778-1.324 0.524<0.001<0.001<0.001 0.984<0.001 0.347 0.322
2.4 两组患者治疗前后骨密度比较干预6 个月后,根据治疗前基线调整后,两组在改善腰椎骨密度方面,组间比较观察组优于对照组(P<0.05),在改善髋部骨密度方面,差异无统计学意义(P>0.05)。见表4。
3 讨论
跌倒是脆性骨折发生的主要原因之一[6]。有研究指出我国中老年人群跌倒发生率为18.3%,30%的65 岁以上老年人每年至少发生跌倒一次,其中80 岁以上老龄人发生达50%,而5% ~10%的跌倒者发生脆性骨折[7]。ZHOU 等[8]发现社区居住的中老年人认知功能以及平衡功能障碍是跌倒风险增加的主要影响因素。刘元标等[9]调查研究了1 290 例中老年人,发现老年人跌倒的发生率为13.7%,平衡功能下降、独居、视力障碍以及情绪低落与跌倒的发生显著相关。WHO 的全球性跌倒报告指出肌肉无力、平衡障碍及步态失稳是增加跌倒风险的前三位影响因素。目前OP 的治疗手段以药物治疗为主,作用机制为改变患者骨代谢,并未能改善肌肉力量及其平衡功能。脆性骨折发生的重要原因之一是跌倒,而跌倒与患者肌肉力量及平衡功能密切相关。运动锻炼可增强肌肉力量,提高患者平衡功能,同时其力学作用带来的机械负荷可使骨量增加,是防治OP 中的一种重要的辅助治疗手段[10]。HOWE 等[11]经循证方式纳入43 个随机对照试验,共4 320 例患者,发现在绝经后女性中,运动者比不运动者平均减少0.85%~3.2%的骨丢失。
表4 两组患者治疗前后骨密度的比较Tab.4 Comparison of BMD after treatment between experimental group and control group ±s
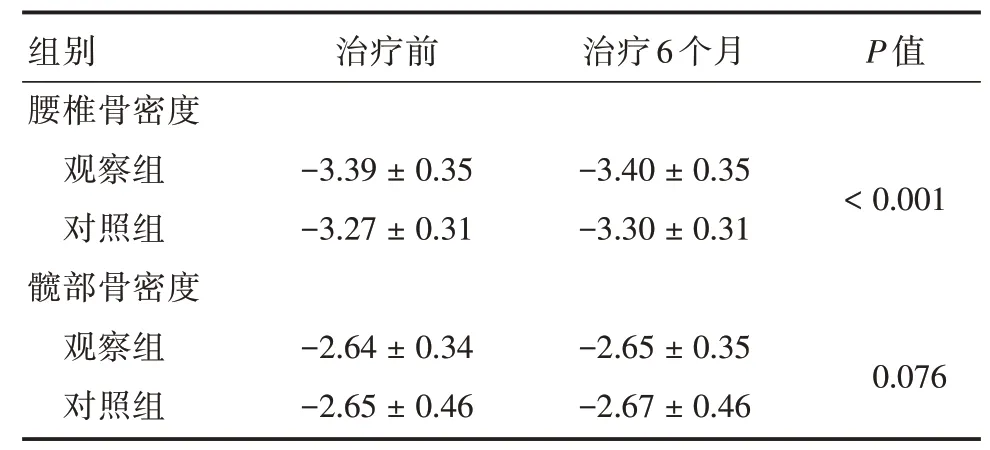
表4 两组患者治疗前后骨密度的比较Tab.4 Comparison of BMD after treatment between experimental group and control group ±s
组别腰椎骨密度观察组对照组髋部骨密度观察组对照组治疗前-3.39±0.35-3.27±0.31-2.64±0.34-2.65±0.46治疗6 个月-3.40±0.35-3.30±0.31-2.65±0.35-2.67±0.46 P 值<0.001 0.076
3.1 健体八段功对OP 患者TUG 评分、BBS 评分的影响本研究中,对照组给予了维生素D 及钙剂的基础抗OP 药物治疗,观察组在其基础上联合了八段功锻炼,干预6 个月后,两组患者治疗后BBS 评分增高,TUG 评分降低,说明给予基础的维生素D 和钙剂的补充,能够改善OP 患者平衡能力。PFEIFER 等[12]发现与单纯补充钙剂相比,联合钙剂和维生素D 可明显降低社区中老年人群跌倒的发生率,可显著减少身体晃动。本研究中,在改善患者平衡能力方面,观察组优于对照组(P<0.05),在维生素D 及钙剂抗骨质疏松治疗的基础上辅以八段功锻炼,可使患者获得更优的平衡能力。范佳红等[4]通使用系统评价发现传统功法锻炼可有效增加OP 患者肌肉力量和平衡功能。研究指出,下肢肌肉力量对平衡功能及正常步态的维持起重要作用[13]。提高患者柔韧性则有利于增加关节的活动度及韧带的伸展力,提高患者躯体灵活度,从而有利于患者保持平衡[14]。GRANACHER 等[15]发现通过锻炼腰腹部核心肌群对老年人平衡能力有积极影响。林氏健体八段功为复合式运动,其第一式要求在吸气、呼气锻炼同时进行脚尖踮起动作,可使小腿三头肌、跟腱及足部小关节、韧带和小肌肉得到功能强化。第三式、第四式分别通过左右交替弓步同时扩胸挺腰、半蹲丁步使患者髋关节、下肢关节、腰腿肌筋膜、韧带及胸腰椎得到拉伸锻炼,第三式及第四式中的左右转腰动作则起平衡左右两侧腰背腹肌作用。第六式要求下肢处于扎马步的状态下进行上肢冲拳等动作,提高了患者腰部、腹部、骨盆深部和腿部肌肉关节的协调功能,同时亦提高了下肢肌肉力量。第七式通过单腿半蹲站立,另一腿快速踢腿并保持身体平衡,不仅锻炼了下肢肌肉,还强化了腰腹与跨步肌肉的协调作用。第八式要求在上肢进行云手练习同时,下肢进行丁步、弓步、马步的转化,增加保持正中位旋转的腰脊转动范围,锻炼了上下肢及躯干的协调性。综上,林氏健体八段功主要通过增强腰腹部核心肌群及下肢肌肉力量,提高肢体协调能力,强化肌肉韧带,拉伸关节,从而提高了患者的平衡功能。
3.2 健体八段功对OP 患者生活质量的影响本研究SF-36 评分量表中生理功能、身体疼痛和总体健康维度评分与基线水平相比,观察组得到改善。情感职能、精神健康评分与基线水平相比,对照组评分较基线水平下降,提示患者进行林氏健体八段功锻炼后,疼痛下降,躯体功能提高,体型发生改变,患者的心理、生理、社会功能与其生活满意程度得到一定的提高,而服用维生素D 及钙剂对患者因疾病引起的情感职能及精神健康下降改善作用不大。本研究中,在改善生理功能、生理职能、身体疼痛、总体健康、活力及情感职能方面,观察组明显优于照组(P<0.05),在社会功能、精神健康和健康变化方面,两组改善程度无明显差异(P>0.05)。冯秀娟等[16]调查研究显示在OP 患者中,焦虑抑郁与骨密度呈负相关。小鼠的抑郁样行为可导致其骨丢失量增加[17-18]。KU 等[19-20]发现轻度体力活动可有效降低晚年抑郁症状的发生风险。DAUKANTAITE 等[21]研究结果显示包含瑜伽、正念训练及心理调整的复合锻炼可有效减少患者焦虑。林氏健体八段功的整套动作中贯穿了传统功法“调心、调息、调身”的三大法则,另外在类似瑜伽的拉伸关节动作基础上进行增强肌肉力量的动作,更有利于减少其抑郁与焦虑的发生及严重程度,同时亦降低患者抑郁行为导致其骨丢失量增加的风险。本研究结果显示,对照组经治疗后精神健康程度较治疗前下降,考虑是由于病程的加长引起的精神健康的下降。而观察组经治疗后精神健康的变化不大,则说明本研究中林氏健体八段功可使患者精神健康避免随病程的发展而降低,对患者抑郁及焦虑有一定的减轻作用。值得提出的是,八段功无法使患者的精神健康水平得到有效提高,因此仍需重视OP患者的精神健康。
3.3 健体八段功对OP 患者骨密度的影响经6个月的干预,本研究观察组腰椎及髋部骨密度水平均未见明显降低趋势。而对照组腰椎及髋部骨密度呈降低趋势;两组在改善腰椎骨密度方面,组间比较差异具有统计学意义,观察组优于对照组(P<0.05),在改善髋部骨密度方面,组间比较差异无统计学意义(P>0.05)。结果提示6 个月干预后,观察组的腰椎骨量丢失得到一定的减缓,但髋部骨量仍呈降低趋势。口服钙及维生素D 是OP患者的基础治疗,但老年人的肠道钙吸收率低,需增加其他抗骨质疏松的治疗手段。尽管临床上多种抗骨质疏松药物的使用具有一定的治疗效果,但其使用的同时亦提高了患者其他并发症发生的的风险[2,22-24]。基础研究发现,降低机械应力可使骨细胞凋亡的发生率增加,最终导致骨密度降低[25-26]。KOHRT 等[27]学者的回顾性研究结果显示,运动训练有助于成人骨密度的维持。虽然有研究认为抗阻运动及全身振动干预维持及提高骨密度的效果最为显著[28],但老年患者进行抗阻运动存在发生跌倒及骨折的风险。有氧运动由于运动的频率、速度需达一定的速率,训练者需有良好的体能素质。林氏健体八段功为复合型运动锻炼,患者在练习过程中存在抗自身负荷工作,随之增加的肌肉含量亦有利于增加其机械应力。药物联合八段功锻炼对OP 患者骨密度的维持有一定的作用。
综上所述,本文结果显示进行林氏健体八段功可增强OP患者的平衡能力,提高其生活质量,对减缓患者骨量丢失起一定作用,值得向更多社区推广。由于时间和人力限制,本研究未能进行大于6 个月的干预及随访,未能更详细观察林氏八段功对患者运动功能变化及骨量变化的影响。老年人骨密度与其营养健康息息相关[29],本研究中未能将患者的营养、生活作息等进行控制观察,对研究结果造成一定的偏倚。将来望可增加样本量、延长干预时间、使用更科学、客观、全面的评价指标,以期为林氏健体八段功在预防跌倒、降低骨折风险、防治骨质疏松的作用提供更确切的依据。
