颈内动脉C1 段慢性重度狭窄伴或不伴急性闭塞合并大脑中动脉栓塞应用急诊血管内再通治疗的近期疗效分析
2021-03-13吴学永
吴学永
随着生活习惯、饮食习惯的改变,急性缺血性卒中患病率显著增加[1]。目前临床对该疾病的主要治疗方式为静脉溶栓治疗,但对于颈内动脉慢性重度狭窄伴或不伴急性闭塞合并大脑中动脉栓塞患者,该治疗方案是否有效在临床还需更深的探究[2]。现为探究对于此类患者进行急诊血管内再通的近期疗效,特选取了2020 年1~11 月在本院接受治疗的11 例颈内动脉C1 段慢性重度狭窄伴或不伴急性闭塞合并大脑中动脉栓塞患者作为研究对象进行分析,现报告如下。
1 资料与方法
1.1 一般资料 选择2020 年1~11 月在高州市人民医院接受治疗的11 例颈内动脉C1 段慢性重度狭窄伴或不伴急性闭塞合并大脑中动脉栓塞患者作为研究对象,其中男10 例;女1 例;年龄 40~ 85 岁,平均年龄69 岁;4 例患者为醒后卒中,4 例患者在发病6 h 内到达医院并进行静脉溶栓治疗,3 例患者在发病时间6~12 h 到达医院;临床表现为不同程度的言语困难、肢体瘫痪、意识障碍甚至昏迷;入院时美国国立卫生研究院卒中量表(NIHSS)评分8~24 分。所有患者到医院急诊后均进入医院脑卒中中心绿色通道,进行头颅CT 平扫及头颈部CT 血管造影(CTA)检查,均未见明显大面积脑梗死,CTA 提示一侧颈内动脉及大脑中动脉闭塞。
1.2 纳入标准 ①符合《急性缺血性脑卒中血管内治疗中国指南2018》的标准[3];②头颈部CTA 证实颅内大血管病变,颈内动脉不显影,并未见大面积脑梗死;③发病时间≤24 h;④年龄≥18 岁;⑤所有患者或其家属均对手术方案和风险知情并签署同意书。
1.3 排除标准 ①头部 CT 显示颅内出血或者存在明显大面积脑梗死,大于大脑中动脉供血区的1/3;②难以控制的活动性出血或已知有明显出血倾向;③近2 周内有大型外科手术史或严重创伤史;④合并严重心、肺、肝、肾功能障碍以及药物无法控制的严重高血压;⑤造影剂过敏。
1.4 方法 患者均均接受急诊血管内再通治疗,具体如下。
1.4.1 手术方法 患者或其家属同意手术后立即送导管室进行神经介入急诊手术,患者取仰卧位,在全身麻醉或局部麻醉下行经皮股动脉穿刺主动脉弓造影术+脑血管造影术+血管内治疗。脑血管造影显示一侧颈内动脉起始部重度狭窄或者闭塞,其中颈内动脉起始部重度狭窄患者仍伴有同侧大脑中动脉M1 段栓塞。在0.035 英寸超滑导丝引导下顺导管鞘置入8F 指引导管至闭塞侧颈总动脉,对于颈内动脉起始段重度狭窄患者,将Transend 0.014 微导丝通过颈内动脉开口狭窄处后,微导丝头端置于C2 段,借助微导丝将(3~4)mm×20 mm 球囊放置颈内动脉开口狭窄处行球囊扩张,接着借助微导丝将6F Sofia 远端通路导管放置于同侧大脑中动脉血管闭塞段近端,进行负压抽吸,抽吸后经指引管造影见大脑中动脉显影,脑梗死溶栓分级(TICI)前向血流3 级,如果未显影,在微导丝的引导下,将微导管小心通过大脑中动脉M1 段闭塞段至M2 段近端,撤出微导丝,微导管造影证实微导管在血管真腔内,沿微导管送入血管内取栓装置Solitaire AB 支架(5.0 mm×30.0 mm),准确定位后借助微导管释放支架,等待5 min半回收取栓支架后将取栓支架缓慢平稳拉出,造影提示大脑中动脉显影,TICI 前向血流3 级。
成功对大脑中动脉取栓后将Trsend 微导丝放至颈内动脉C2 段,借助微导丝将SpiderFX 保护伞送至C1末端并成功释放,借助保护伞导丝将Protege 颈动脉支架[(7~10)mm×40 mm]置于颈内动脉起始部狭窄处,调整好位置后释放支架。指引导管造影,颈内动脉开口狭窄明显改善,TICI 分级前向血流3 级。
对于颈内动脉起始段闭塞患者应用同轴技术,在Rebar-18 微导管辅助下,将Transend 0.014 微导丝通过颈内动脉闭塞处后,微导丝头端置于C2 段,沿微导丝将微导管送至C1 段中部,撤出微导丝,行微导管造影提示颈内动脉起始部以远显影,闭塞段在起始部,同时可见同侧大脑中动脉栓塞,先用(2.0~3.0)mm×20 mm球囊放置颈内动脉开口闭塞处行球囊扩张,再将6F Sofia 远端通路导管通过颈内动脉狭窄处到达大脑中动脉进行取栓,余操作同上。
1.4.2 围手术期治疗 术后立即查头颅双能量CT 了解术后是否存在脑出血或者渗血,对于不存在脑出血或者渗血患者进行替罗非班静脉泵入,4~6 ml/h,18 h后开始加用阿司匹林及氢氯吡格雷双抗血小板治疗,24 h 后停用替罗非班,术后24 h 内、48 h、1 周内复查头颅CT 了解颅脑情况。对于存在明显脑水肿患者进行脱水降低颅内压处理,同时予改善循环、营养神经、维持内环境稳定、护胃、预防深静脉血栓形成等对症支持治疗。病情稳定后请康复科医生进行床边康复训练。
1.5 观察指标及判定标准 观察术中情况及术后近期疗效,包括术中取栓情况及颈内动脉支架放置情况,术后肢体、言语等功能恢复情况等。术后动态CT 观察颅脑变化,利用NIHSS 评分及mRS 评分评价术后肢体、言语等功能恢复情况。
2 结果
2.1 术前情况 11 例患者中意识障碍(昏睡或者昏迷)3 例;所有患者瘫痪肢体肌力均在0~3 级;NIHSS评分8~24 分;mRS 评分4~5 分,均进入医院脑卒中中心绿色通道。
2.2 术中情况 4 例患者进行静脉尿激酶或者重组人组织型纤溶酶原激活物(rt-PA)溶栓治疗。患者由急诊直接送至导管室或者由病房送至导管室进行急诊神经介入治疗,入院至股动脉穿刺成功时间为50~120 min,手术时间≤3 h。主动脉弓造影提示Ⅱ型弓8 例,Ⅲ型弓3 例;脑血管造影提示颈内动脉起始段急性闭塞5 例,重度狭窄(狭窄率>95%)6 例;11 例均伴有同侧大脑中动脉M1 段栓塞。颈内动脉C1 段通过6F Sofia 远端通路导管之前均用球囊进行预扩张,之后立即对大脑中动脉进行取栓,全部患者均取栓成功;TICI 前向血流2b 级以上;单纯6F Sofia 远端通路导管取栓6 例,Solitaire AB 支架联合6F Sofia 取栓5 例;1 次取栓成功5 例,≥2 次取栓成功6 例;11 例患者在放置颈动脉支架前均能取栓成功。2 例患者在放置颈动脉支架后再次出现同侧大脑中动脉栓塞,其中1 例再次取栓成功,1 例再次取栓失败。
2.3 近期疗效 术中考虑存在出血1 例,术后复查CT提示出血转化5 例,其中轻微渗血3 例,明显出血2 例,其中1 例死亡,1 例签名放弃治疗自动出院。术后提示大面积脑梗死2 例,1 例死亡,1 例最后病情逐渐加重家属签名自动出院。在7 例成功康复出院患者中,2 例患者患肢恢复至5-级,mRS 评分1 分,自行走路出院;3 例患者偏瘫肢体肌力恢复至3+级,mRS 评分为3 分;2 例患者偏瘫肢体为0 级,mRS 评分4 分。
3 讨论
介入取栓技术是目前临床公认的对急性缺血性脑卒中患者进行抢救的有效措施,随着该项技术的不断发展,其治疗成功率呈逐年递增趋势[4,5]。但由于缺血性卒中疾病类型较多,在诸多领域上该项技术的治疗效果尚不确定,特别是对于伴有大脑中动脉栓塞的患者,其治疗难度较大[6]。例如该研究中,颈内动脉C1起始段慢性重度狭窄后,容易发生急性闭塞伴有同侧大脑中动脉急性栓塞,或者颈内动脉不发生急性闭塞,狭窄处容易血栓形成并脱落导致同侧大脑中动脉或者前动脉急性栓塞,碰到这种情况,先处理颈动脉病变还是大脑中动脉病变,研究尚少,但这次本院考虑球囊扩张颈内动脉后,血流得到恢复,均优先处理大脑中动脉栓子,再返回处理颈内动脉狭窄,该方法可更早实现颅内血管再通,避免颈内动脉起始部支架植入术造成的颅内血管再通延误,同时也避免颈内动脉支架术后导管通过支架困难。当然,有研究指出[7],在前交通动脉开放情况下,颈内动脉闭塞患者同侧大脑中动脉有对侧颈内动脉系统代偿供血,可优先处理颈内动脉狭窄,避免颈内动脉栓子脱落导致再次发生血管远端栓塞。
本研究中,11 例患者均是成功取出大脑中动脉栓子后再行颈内动脉支架植入术,颈动脉支架植入术后有2 例再次发生大脑中动脉栓塞,其中 1 例取栓成功,1 例失败,术后死亡2 例,病情加重自动出院2 例,成功康复出院7 例,死亡率为18.2%(2/11),其实死亡率可能更高,因为有2例患者因为病情加重,放弃治疗出院。总的来说,颈内动脉慢性重度狭窄伴或不伴急性闭塞合并大脑中动脉栓塞急诊血管内再通术近期疗效相对较好,但是风险也高,包括死亡、脑出血、再次颅内动脉栓塞等。结合这11 例患者手术过程中遇到的问题进行分析,多数患者手术开展过程是顺利的,术后部分患者的临床症状也得到了显著改善[5]。但手术过程中应注意取栓时预防血栓脱落而栓塞远端血管等。在颈内动脉支架放置过程中需要通过保护伞装置做好脑保护[8]。同时本研究都是先处理颅内动脉栓子,再处理颈内动脉狭窄,也可以考虑顺行行颈内动脉起始部支架植入术,待起始部再通后再行颅内动脉栓子取栓术。不管怎样,对于此类患者进行治疗前,完善的术前评估尤为重要。需要严格遵循手术指征,血管内的治疗应以安全有效为首要考虑问题,并做好对术中突发情况的积极应对。
综上所述,对于颈内动脉C1 段慢性重度狭窄伴或不伴急性闭塞合并大脑中动脉栓塞的患者,急诊行颈内动脉C1 段球囊扩张后立即对大脑中动脉进行取栓,之后再行颈内动脉C1 起始段狭窄处支架植入术仍是可行的,近期效果相对较好,但手术难度也较高,并发出血或者脑疝风险也相对较高。因本次研究样本量较小,将来仍需更多的样本研究来证实。
4 附病例报告
患者,女,72 岁,因“左侧肢体无力、言语不清10 h入院”入院。入院体查:嗜睡状态,体查部分合作,双眼球向右凝视,双侧瞳孔等大等圆,直径约3.0 mm,对光反射灵敏,左侧鼻唇沟变浅,伸舌偏左,左侧肢体肌力2 级,右侧肢体肌力5 级;四肢肌张力正常。左侧巴氏征(+),心律齐,各瓣膜听诊区未闻及病理性杂音。NIHSS 评分13 分,mRS 评分4 分。
家属同意手术立即送导管室行神经介入手术,造影显示右侧颈内动脉开口闭塞,TICI 前向血流0 级。右大脑中动脉未显影。对右侧颈内动脉闭塞处球囊扩张后立即进行大脑中动脉取栓术,一次取栓成功,立即行颈内动脉支架植入术,术后发现大脑中动脉再次栓塞,再行大脑中动脉取栓术,术后安返进一步治疗。术后患者呈昏睡状态,NIHSS 评分16 分。mRS 评分4 分。
经过2 周治疗后患者神清,精神一般,语欠利,构音欠清,对答切题。双眼无明显凝视。双侧瞳孔等大等圆,直径约3.0 mm,对光反射灵敏。左侧鼻唇沟变浅,伸舌偏左,左侧肢体肌张力降低,右侧肢体肌张力正常,左侧肢体肌力0 级,右侧肢体肌力5-级。NIHSS评分12 分,mRS 评分4 分。
术前颅脑CT:考虑多发腔隙性脑梗死;头颈部CTA:头颈部动脉粥样硬化,右侧颈内动脉闭塞,余多发血管不同程度狭窄,右侧大脑中动脉远端分支显示稀疏减少。见图1。神经介入术中见右侧颈内动脉闭塞,见图2。神经介入术中见右侧大脑栓塞及第一次取栓成功,见图3。颈内动脉支架植入术后再次发生右侧大脑中动脉栓塞,见图4。颈内动脉支架术后并发大脑中动脉栓塞再次取栓,见图5。术后双能量CT:脑血管造影后复查,对比前片:颅内部分高密度影,大部分考虑造影剂存留及外渗,右侧基底节区少许出血可能,建议结合临床随诊复查。见图6,图7。

图1 术前头颈部CTA

图2 术中见右侧颈内动脉闭塞
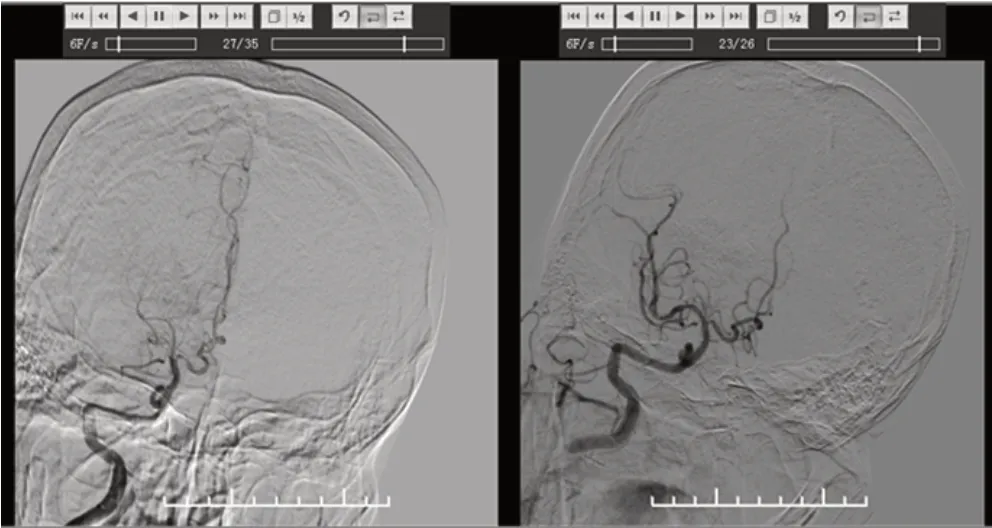
图3 术中及第一次取栓成功后
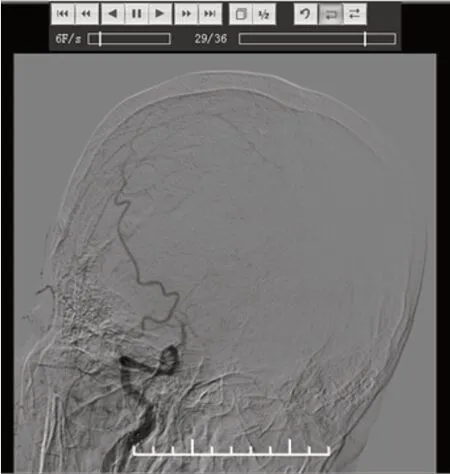
图4 术后再次发生右侧大脑中动脉栓塞
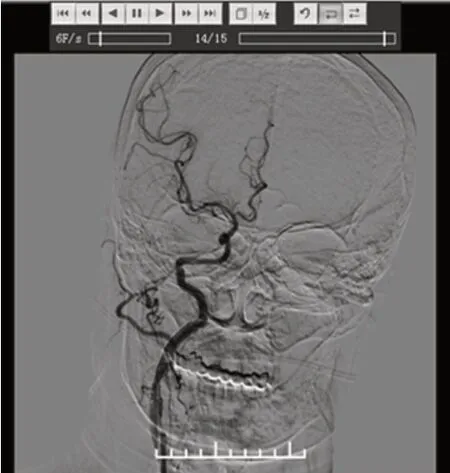
图5 再次取栓后

图6 术后双能量CT
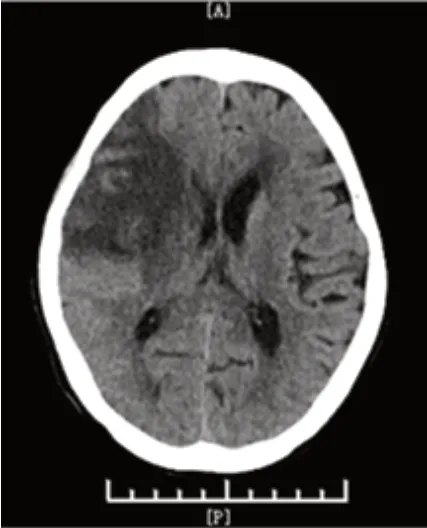
图7 2 周后颅脑CT 平扫
