血清胱抑素C、尿酸、乳酸脱氢酶辅助诊断子痫前期及其严重程度的临床研究
2021-03-10许永良
徐 力 王 娜 朱 凯 许永良
浙江省嘉兴学院附属妇儿医院内科,浙江嘉兴 314000
子痫前期(PE)是导致孕产妇死亡的重要原因,病理生理学可能同时涉及母亲和胎儿或胎盘因素,发病机制复杂,目前国内外研究者提出的预测模型或标志物,没有大规模应用于临床,其有效性有待于大数据验证[1-2]。临床上患者的实验室指标异常往往早于症状出现,本研究通过对子痫前期患者临床资料和实验室指标进行分析,探索与病情变化相关的敏感指标,期望对这类患者早诊断、早干预、早治疗,减少并发症发生,改善妊娠结局。
1 资料与方法
1.1 一般资料
选取2017年7月至2019年10月我院定期产检并确诊为子痫前期孕妇105例,根据妊娠高血压分类标准分为轻度PE组45例,重度PE组60例。轻度PE组:平均年龄(29.2±4.94)岁,孕龄33~39周,平均(36±2)周;重度PE组:平均年龄(29.8±6.25)岁,孕龄 27~ 39周,平均(34±5)周;同时期产检健康孕妇50例作HC组,平均年龄(30.03±4.67)岁,孕龄28~40周,平均(36±3)周;PE组和HC组在年龄、孕龄等方面比较,差异无统计学意义(P>0.05),具有可比性。病例组纳入标准:①符合《妇产科学》妊娠高血压诊断标准[3];②单胎妊娠。排除标准:孕前甲状腺机能亢进、糖尿病、心血管系统疾病、肝脏、免疫系统疾病以及慢性肾脏疾病、泌尿系统感染和梗阻性肾病等相关疾病。HC组纳入标准为同时期来我院产检及分娩的孕周相匹配的正常孕妇,排除标准同病例组。
1.2 研究方法
记录各组临床资料和实验室结果。所有患者入院后次日清晨空腹采血5~10 ml送检验科,血常规用希森美康XN-1800五分类血液分析仪检测,生化分析项目用罗氏C-701生化仪检测,凝血功能指标用ACL-TOP700血凝仪检测。
1.3 统计学分析
采用SPSS 25.0统计学软件进行数据分析。正态分布的计量资料以()表示,多组间比较采用单因素方差分析,两两比较采用LSD-t检验,计数资料用[n(%)]表示,采用χ2检验;将单因素分析结果差异有统计学意义(P<0.05)的指标作为自变量,分别以是否子痫前期、是否重度子痫前期为因变量,以HC组、轻度PE组为参照组,行Logistic回归分析。ROC曲线分析相关指标的诊断价值,P<0.05为差异有统计学意义。
2 结果
2.1 三组临床基本资料分析
PE组在早产率、剖宫产率及出现并发症方面明显高于HC组,重度PE组新生儿体重显著低于轻度PE组和HC组,差异有统计学意义(P< 0.05),见表1。
2.2 三组实验室检查结果比较
三组间血小板(PLT)、凝血酶原时间(PT)、纤维蛋白原(FIB)、三酰甘油(TG)、谷草转氨酶(AST)、乳酸脱氢酶(LDH)、血清蛋白(ALB)、血清胱抑素 C(CysC)、肌酐(Cr)、尿酸(UA)比较,差异有统计学意义(P<0.05),见表2。
2.3 影响子痫前期发生及严重程度的多因素Logistic分析
以HC组为参照,轻度PE组和重度PE组合并为子痫前期组,进行多因素Logistic分析,结果显示CysC、LDH、UA是发生子痫前期的危险因素,见表3;将轻度PE组作为参照组和重度组各指标进行分析,显示CysC是影响子痫前期疾病严重程度的危险因素(OR:21.473,95%CI:1.078~ 427.915,P=0.045)。
2.4 3项实验室(CysC、LDH、UA)指标ROC曲线分析
联合因子(CysC+LDH+UA)辅助诊断子痫前期的ROC曲线下面积最高,其次是UA、LDH、CysC,见表4和图1;CysC辅助诊断病情严重程度的ROC曲线下面积为0.715,P=0.003,CysC=1.165 mg/L时,敏感度为70.4%,特异度为72.7%,见图2。
3 讨论
子痫前期是孕20周后新发高血压合并蛋白尿或终末器官功能障碍为特征的综合征,孕期发病率为5.6%~9.4%[4],该疾病使妊娠不良事件发生率增加,是导致孕产妇围生期死亡甚至长期健康问题的主要原因,发展中国家尤其突出[5]。
子痫前期最常见的临床表现是急性肾损伤(AKI),及早发现AKI是子痫前期的潜在预测因子。菊粉清除率是测定肾小球滤过率的“金标准”,由于侵入性操作,不适用于子痫前期AKI的筛查,而肌酐和尿素氮对于早期肾功能损害敏感性较差。研究表明,CysC是一种低分子量蛋白质,不受年龄、饮食、血脂等因素影响,表达稳定,血清浓度主要由肾小球滤过率决定[6],肾脏是唯一的清除器官,在肾小球滤过率检测中具有参考价值,被认为是早期诊断肾损伤的理想标志物[7]。氧化应激被认为在妊娠高血压综合征发病中发挥作用。Saban等[8]对子痫前期患者监测CysC,研究显示CysC可能是氧化应激的结果,它在子痫前期患者中明显升高,可以很好的标记产前、产后的肾功能。本研究中,CysC随疾病的发展逐步升高,可辅助诊断先兆子痫,当CysC=1.165 mg/L时,预测子痫前期病情严重程度的敏感度为70.4%,特异度为72.7%。

表1 三组临床基本资料比较
表2 三组实验室检查结果比较(±s)

表2 三组实验室检查结果比较(±s)
注:与HC组比较,*P<0.05;与轻度PE组比较,#P<0.05
检验指标 HC组(n=50) 轻度PE组(n=45) 重度PE组(n=60) F值 P值WBC(×109/L) 8.18±1.69 8.44±1.94 9.02±3.07 1.191 >0.05 HB(g/L) 113.58±9.39 109.73±9.85 112.47±14.22 0.661 >0.05 PLT(×109/L) 212.13±46.92 224.68±78.46 169.82±66.38*# 7.634 <0.001 APTT(s) 26.36±1.80 26.75±1.87 27.69±3.27 2.742 >0.05 PT(s) 10.22±0.45 10.20±0.57 9.69±0.71*# 9.822 <0.001 FIB(g/L) 451.68±45.29 456.45±75.73 394.27±110.39*# 5.974 <0.001 D2聚体(mg/L) 0.85±0.69 0.85±0.83 1.30±1.27 0.491 >0.05 TG(mmol/L) 3.94±2.00 5.20±2.01* 4.22±1.36# 3.823 <0.05 TC(mmol/L) 6.04±1.27 6.33±0.95 6.12±1.30 0.382 >0.05 ALT(U/L) 10.94±6.91 14.09±11.85 17.93±18.24 2.352 >0.05 AST(U/L) 15.94±5.07 18.64±8.43 27.51±19.34*# 7.121 <0.001 CysC(mg/L) 0.97±0.17 1.12±0.28* 1.44±0.59*# 12.131 <0.001 LDH(IU/L) 172.65±21.52 186.18±43.65 277.89±194.94*# 6.742 <0.001 Cr(µmol/L) 41.06±8.90 47.59±14.37 57.56±31.70* 4.891 <0.05 UA(µmol/L) 260.19±80.37 355.55±88.63* 393.2±90.16*# 23.211 <0.001 ALB(g/L) 36.32±3.00 35.36±3.53 32.01±5.59*# 10.062 <0.001

表3 发生子痫前期的多因素Logistic分析

表4 3项实验室指标的ROC曲线分析

图1 3项实验室指标(CysC、LDH、UA)诊断子痫前期发生的ROC曲线
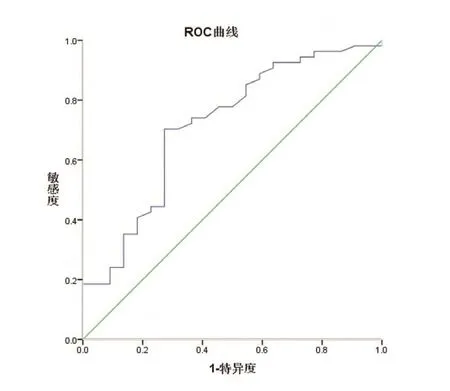
图2 CysC诊断子痫前期重度的ROC曲线
高尿酸血症常见于子痫前期,并随病情进展浓度逐步升高,以往观点尿酸升高仅仅是与肾功能损伤后肾小球滤过率下降有关,但越来越多的研究表明[9],尿酸可能通过炎症、免疫等多种途径抑制滋养细胞功能,造成胎盘“浅着床”,从缺血缺氧的胎盘中释放损伤各脏器血管内皮细胞的炎症因子参与子痫前期的发生过程,是预测疾病发生的标志物[10]。Livingston等[11]进行的一项研究数据表明,孕龄校正后的血尿酸在预测围生期不良结局方面有临床作用。Urato等[12]研究得出结论,血尿酸测定虽然对于预测子痫前期的并发症没有帮助,但可能有益于预测从诊断出子痫前期至分娩所隔的时长。本研究多因素Logistic分析表明,血尿酸升高是子痫前期的危险因素,有辅助诊断子痫前期的作用。
乳酸脱氢酶是一种氧化还原酶,主要作用是机体解毒、氧化还原、参与某些生理活动,正常人血清含量低,细胞发生损伤时,乳酸脱氢酶浓度会急剧升高[13]。子痫前期的病理改变主要是全身炎症反应和血管内皮损伤[14],近期研究表明血清乳酸脱氢酶可作为诊断先兆子痫的生物标志物之一[15]。有研究用乳酸脱氢酶筛查妊娠高血压综合征患者溶血的队列研究表明,当LDH>400 U/L,该类孕妇发生不良妊娠结局的概率显著增加,因此LDH≥正常值1.6倍或超过400 U/L被认为是子痫前期的一个严重特征,并与肝酶升高和血小板计数减少没有关系[16]。本研究没有对LDH水平进行分组,但HC组和轻度PE组LDH水平显著低于重度PE组,而轻度PE组和HC组之间LDH虽无统计学差异,但总体水平高于后者,结果与既往研究相符。
综上所述,子痫前期病因不明,单个指标预测该病的发生与发展不够严谨和稳定,多个生物标志物联合诊断率更高,本研究中联合因子在ROC曲线中AUC明显高于单个指标。但本研究数据样本量较小,尚需大样本数据来验证。
