中西医结合治疗下肢静脉性溃疡癌变1例
2021-03-10浦冬青梁佳玮
周 超, 刘 政, 浦冬青, 梁佳玮
1 临床资料
患者男,55岁。因“右小腿破溃反复发作30年,加重1年”于2019年5月29日入院。患者长期站立,从事重体力劳动。30年前双下肢出现青筋迂曲、扩张,久行久立后感沉胀乏力,未予治疗。20年前因外伤双小腿内踝上开始破溃,瘙痒不适,双小腿足靴区呈现色素沉着,自行外用药膏后溃疡愈合。此后,双小腿破溃反复发作。15年前,右小腿再次破溃,内侧沿大隐静脉至腹壁浅静脉可触及条索状硬结,于当地医院诊断为“血栓性浅静脉炎”,并行“双下肢静脉曲张手术”。术后,右小腿溃疡面积缩小。每因劳累后,创面扩大,抬高肢体休息后,创面缩小。1年前,患者右小腿溃疡处始呈菜花样改变,疼痛,创面高低不平伴恶臭,且创面面积不断增大。入院时:右小腿溃疡,疼痛、渗液伴恶臭,纳眠可,二便调,舌红苔黄,脉弦。患者生命体征平稳,既往下肢静脉曲张病史30年,血栓性浅静脉炎病史16年,否认药物及食物过敏史,否认家族遗传病史及化学物质接触史,无吸烟及饮酒等不良嗜好。查体:双下肢浅静脉扩张,散在陈旧性手术瘢痕,双小腿足靴区色素沉着,可见白色萎缩,皮温高。右小腿足靴区内侧可见一12 cm×7 cm的溃疡,创面组织隆起,呈菜花状,色暗红,肉芽不鲜,上覆黄色脓腐组织,触之易出血,大量渗液伴恶臭,创周色黑,皮肤粗糙。双侧胫前呈轻度凹陷性水肿,腓肠肌略紧韧,无挤压痛,双足背、胫后动脉搏动正常。辅助检查:2019年5月30日血常规:红细胞(RBC):4.19×1012/L,血红蛋白(HGB):120 g/L,血沉:51 mm/h,白蛋白:38.4 g/L;血浆纤维蛋白原(Fib):4.83 g/L,D-二聚体:0.92 μg/mL;游离/前列腺特易抗原(fPSA/tPSA):0.08,C反应蛋白(CRP):27 mg/L;抗环瓜氨酸肽抗体(CCP):46.59 RU/mL。2019年5月31日彩超示:(1)下腔静脉远端血栓形成(陈旧性),部分再通。(2)双髂静脉血栓形成(陈旧性),左侧未通,右侧部分再通。(3)双下肢深静脉血栓形成(陈旧性),大部分再通。(4)右小腿浅静脉血栓形成(陈旧性),部分再通。(5)双腹股沟淋巴结肿大。(6)双小腿静脉曲张。中医诊断:臁疮病(湿热下注证)、股肿病、筋瘤病。西医诊断:下肢溃疡(疑似癌变)、深静脉血栓形成后综合征、双侧下肢静脉曲张。
2 治疗结果
中医治疗给予内服中药汤剂四妙勇安汤加减(金银花30 g,玄参24 g,当归15 g,甘草9 g,党参18 g,黄芪45 g,赤芍12 g,炒桃仁10 g,红花12 g,牛膝15 g,皂角刺6 g,麸炒苍术12 g,黄柏15 g),1剂/d。充分消毒后,去除溃疡表面硬痂,创面可见大量黄白色豆腐渣样物质(图1),以蚕食法清除部分坏死组织,庆大霉素纱布与复方黄柏液交替外敷,无菌敷料包扎,1次/d。2019年6月6日分泌物脓培养结果示:铜绿假单胞菌。治疗上给予静滴美洛西林钠/舒巴坦钠以抗感染。2019年6月12日,在局麻下行右小腿坏死组织切除术,取部分坏死皮肤及皮下组织行病理学检查,山东大学齐鲁医院病理科提示:(右小腿下段内侧)图像符合疣状癌,建议手术切除后除外高分化鳞状细胞癌。2019年6月27日,在椎管内麻醉下行右下肢疣状癌切除术(图2),术中扩大切除范围至创面皮缘健康组织,见肉芽组织脆,渗血较多,以凡士林油纱覆盖止血,无菌敷料包扎,病理示:(右小腿)皮肤慢性溃疡,周边局部鳞状上皮异型增生,浸润生长并可见角化,符合高分化鳞状细胞癌,手术切缘未查见癌细胞。当日复查血常规:RBC:4.11×1012/L,HGB:115 g/L,CRP:20.7 mg/L,CCP<25 RU/mL,Fib:4.58 g/L。2019年7月2日行右下肢负压封闭引流术,术后换药见创面无肉芽,渗血较多,以生肌玉红油纱覆盖。换药10日后,见创面肉芽鲜红,渗血减少。于2019年7月15日行植皮术(图3),术后皮片成活,出现皮岛。2019年7月29日创面基本愈合,患者出院(图1)。
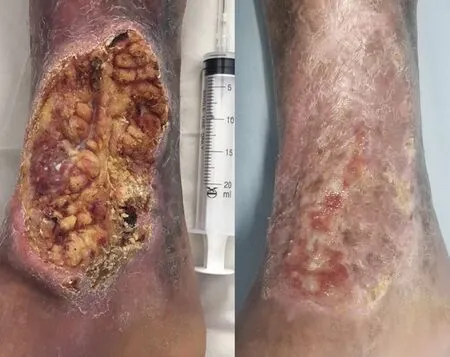
图1 右小腿治疗前后
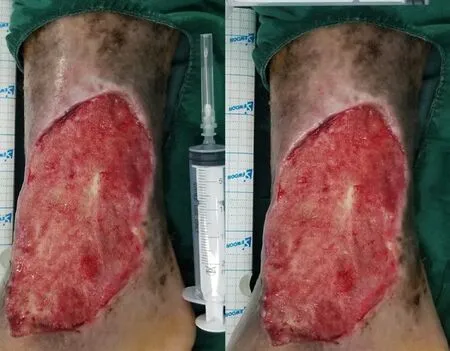
图2 右小腿标准手术切除术后

图3 右小腿植皮术后
3 讨论
下肢静脉性溃疡(venous leg ulcers,VLU)是慢性静脉功能不全(CVI)的最晚期表现[1],发病率从0.06%~2%不等[2]。长期静脉压升高、皮肤微环境改变是VLU形成的重要因素,VLU具有周期长,不易愈合,易反复的特点[3],严重并发症包括感染和皮肤癌,如鳞状细胞癌等[4]。
VLU常见病变部位为小腿中下段前内侧面,即足靴区,其次是外踝、内踝和足背区[5]。基于创面基底颜色的分期评估系统,将其分为黑、黄、红、粉四期及感染创面,(1)黑期(坏死期):创基牢固覆盖有较多黑色干性坏死组织或焦痂,渗出液少;(2)黄期(炎性渗出期):创基坏死组织较少,组织水肿呈黄色腐肉状,见少量肉芽组织;(3)红期(肉芽生长期):创基新鲜肉芽组织增生;(4)粉期(上皮形成期):肉芽组织基本填满创基,上皮细胞增殖、爬行;(5)感染创面:可呈绿色,伴恶臭,渗出液多[6]。创周可伴有水肿、毛细血管扩张、白色萎缩、脂质硬皮症等,小腿呈倒置的香槟酒瓶外观[7]。VLU在祖国医学中属于“臁疮”“裙边疮”“裙口毒”等范畴,急性期症见创面上覆秽腐,脓水淋漓,臭秽不堪,创周皮肤焮红,痒痛时作,慢性缓解期症见创面肉色暗红,创周皮肤紫暗肿胀,慢性迁延期症见创面肉色灰白,脓水稀薄,创周皮肤紫暗[8]。而SCC最常出现在暴露于阳光下的区域,创面呈粗糙状红斑丘疹、溃疡、结垢或角化过度,表现为迅速增长的新病变,具有侵蚀性,大小或形状较前发生变化,伴不规则升高的结节状生长边界,若伴随静脉性疾病,创周可出现色素沉着[9-10]。祖国医学的“翻花疮”症状与之类似,如《诸病源候论》记载:翻花疮者,初生如饭粒……便生恶肉,渐大有根,脓汁出,肉反散如花状。创面可呈菜花状,边缘隆起不规则,底部不平,易出血,常伴感染致恶臭。可有局部浸润及区域淋巴结转移。在下肢者常伴骨髓炎或骨膜炎[11]。基于文献,本例VLU长期处于黄期(炎性渗出期),未坚持系统诊治,创面反复发作逐渐变化,于我院就诊时,已出现典型溃疡癌变表现。
虽然许多研究已在揭示VLU的损伤、炎症及修复机制,但具体的发病机制仍不清楚[12]。白细胞捕获学说提出后,学者对白细胞及相关因子的研究不断深入,研究证明其与黏附分子、趋化性细胞因子、氧化应激反应具有相关性,导致炎症介质与抗炎因子等的系统失衡[13]。过量紫外线刺激也可诱发炎症反应,甚至导致细胞DNA损伤,进一步引起致癌作用等[14]。紫外线诱导或化学诱导的皮肤致癌模型,以及转基因模型,首次表明了抗炎治疗在降低皮肤癌风险方面的有益作用[15]。还有文献指出细胞因子激活炎性细胞、基质细胞和肿瘤细胞中相同的关键转录因子,如核因子(NF)-κB,STAT3 和缺氧诱导因子(HIF)-1α及其基因产物COX-2,从而导致更多的介质产生,并产生与癌症相关的炎性微环境,在皮肤癌变中起关键作用[16]。综上,VLU长期的炎症介质与抗炎因子等的系统失衡,可诱发溃疡癌变,同时接受过量紫外线辐射对皮肤的刺激,会增加其癌变的风险。
临床上可疑的病变,即使采取正确的治疗方法仍无法治愈甚至因治疗而恶化,在演变过程中其临床外观发生如合并的溃疡,结节性变化和局部淋巴结肿大等改变,应及时进行活检,样本也必须接受免疫组织化学检查。目前尚不清楚长期的溃疡是否有必要定期进行活检,可以肯定的是VLU的恶变与病程长短有关[17]。文献研究报道超声联合X线检查、光动力荧光诊断技术、高频超声在早期筛查及诊断中准确率较高[18-20]。Fu等[21]认为多种成像方式已用于评估侵袭性的疾病,包括超声、CT、MRI和PET/CT。放射学评估在SCC中的效用尚不明确,存在循证指南之前,全面的临床检查应指导最有帮助的影像学方式的选择。根据2017年美国皮肤病学会(AAD)的《皮肤鳞状细胞癌的管理指南》[22],手术是SCC的首选治疗方法,包括外科标准切除、刮除术和电干燥法及莫氏手术等。SCC患者手术预后较好,但是其早期较易被忽视,而晚期肿瘤浸润较深,常伴有淋巴结转移,增加了手术难度,预后较差[23-24]。基于文献,本例采用外科标准切除术较彻底地清除肿瘤组织,后期行负压封闭引流术+植皮术,达到了“创面床准备”的必备要素,即清除坏死组织(清创)、治疗和预防细菌负荷(处理感染)、对渗出液的控制(湿性平衡)[25]。同时配合中药内服及外治之法,患者创面基本愈合。
临床上,VLU经久不愈,临床癌变风险较高,重视VLU的早期诊治,持续记录创面的特征,并进行鉴别诊断和系统评估尤为重要,组织病理学明确诊断后,可以采用中西医结合论治方法,实施个体化的治疗方案。
