小儿热性惊厥与NLR、MPR的相关性探讨
2021-03-05郭美玲訾慧芬
郭美玲,訾慧芬
6个月至6岁儿童中热性惊厥是最常见的惊厥性疾病[1]。众所周知,热性惊厥的发生与环境和遗传因素有关,但其确切发病机制尚不清楚[2]。大量研究表明,炎症反应在其发病机制中起着重要的作用[3-5]。中性粒细胞/淋巴细胞比率(neutrophil-to-lymphocyte ratio,NLR)是全身性炎症反应的一项主要参考指标,与多种疾病的发病机制有关[6-8]。血小板不仅在止血中起着主要作用,在炎症中同样起着重要作用[9]。平均血小板体积是机器计算的血小板平均大小的测量值,已经在很多疾病中作为简单的炎症标记物进行了研究[10-12]。在临床上,越来越多的证据表明血小板和平均血小板体积的结合比单独使用血小板或平均血小板体积的临床意义更大[13-15]。本研究旨在分析热性惊厥患儿NLR及平均血小板体积/血小板计数比率(mean platelet volume/platelet count ratio,MPR)的表达,现报告如下。
1 对象与方法
1.1 研究对象 选取2019年10月至2020年12月就诊于包头市中心医院的热性惊厥患儿103例为观察组,同期选取发热未惊厥的急性上呼吸道感染患儿109例作为对照组。观察组中男61例,女42例;年龄6~60个月,平均(36.48±20.05)个月;出生体质量(3 319.52±525.2)g。对照组中男61例,女48例;年龄6~60个月,平均(37.15±18.34)个月;出生体质量(3 284.59±428.09)g。两组患儿在性别、年龄、出生体质量方面比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 参照《热性惊厥诊断治疗与管理专家共识(2017实用版)》中热性惊厥的诊断标准[16]。
1.3 纳入标准 (1)符合热性惊厥的诊断标准;(2)年龄6~60个月;(3)患儿家属知情同意。
1.4 排除标准 (1)中枢神经系统感染者;(2)其他导致惊厥的器质性疾病者;(3)代谢性疾病者。
1.5 实验室分析 观察组患儿入院惊厥停止后立即采集外周静脉血送检,采用希森美康血常规分析仪XE-5000检测血常规;德国西门子ADVIA 2400全自动生化分析仪检测血钾、血钠、血氯及血钙,试剂均由西门子公司提供,并计算NLR及MPR值。

2 结果
2.1 两组NLR及MPR比较 见表1。

表1 两组NLR及MPR比较
表1结果表明,观察组NLR和MPR显著高于对照组,差异有统计学意义(P<0.05)。
2.2 两组血钾、血钠、血氯及血钙比较 观察组血钾、钠低于对照组,差异有统计学意义(P<0.05);两组血氯、钙比较差异无统计学意义(P>0.05)。见表2。
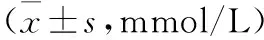
表2 两组血钾、血钠、血氯及血钙比较
2.3 NLR及MPR的临界值 见表3。

表3 NLR、MPR的临界值
两组NLR、MPR比较差异有统计学意义(P<0.05),故绘制NLR、MPR的ROC曲线,结果表示,NLR的曲线下面积为0.737(P<0.001),临界值为3.79,灵敏度80.6%,特异度56.0%;MPR的曲线下面积为0.634(P=0.001<0.05),临界值为0.032 55,灵敏度72.8%,特异度53.2%,见图1。
3 讨论
NLR作为反映各种疾病的全身炎症的新兴参数,可以很容易地从全血细胞计数中检测出来[6-8]。
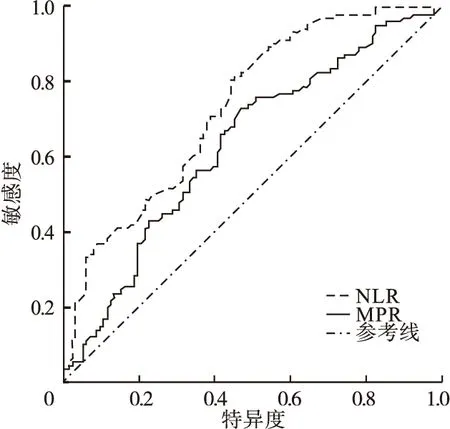
图1 NLR、MPR的ROC曲线
在本研究中发现,与单纯发热患儿相比,热性惊厥患儿NLR值更高,且差异有统计学意义(P<0.05),ROC曲线提示,NLR的最佳临界值为3.79,灵敏度为80.6%,特异度为56.0%。这与Gontko-Romanowska等[17]及Liu等[18]的研究结果一致。尽管这种关联的机制尚待阐明,但可能与依赖中性粒细胞的炎症反应增加而依赖淋巴细胞介导的抗炎反应降低有关[19]。首先,中性粒细胞具有吞噬作用,当机体受到感染时,中性粒细胞可以直接作用于感染部位吞噬有害物质,并且释放出分解酶及活性氧中间体在宿主防御中发挥重要作用[20]。有研究表明,热性惊厥患者的氧化应激水平高于健康对照组,提示氧化应激增加可能导致热性惊厥[21]。其次,中性粒细胞具有趋化作用,当机体受到损伤时,中性粒细胞可以先迁移到损伤区域,通过诱导多种与热性惊厥相关的炎性细胞因子(如白细胞介素-1β、肿瘤坏死因子α)的分泌在热性惊厥的发病中发挥着重要的作用[20,22]。Chmielewska等[23]研究表明,白细胞介素-1β可以降低惊厥发作的阈值并且加剧惊厥的发作。第三,最近有研究报道了电压门控钠通道可以在中性粒细胞中表达[24]。当机体受到损伤时,聚集在损伤部位的中性粒细胞表达的电压门控钠通道可以产生持续的钠电流,引起细胞膜持久去极化进而提高神经元兴奋性,易引起惊厥[25]。最后,低水平的淋巴细胞计数说明身体对感染的抵抗力大大降低。因此,NLR的升高与热性惊厥具有相关性。
在本研究中发现,热性惊厥患儿比单纯发热患儿MPR值更高,这与Liu等[18]研究结果一致,其认为MPR的升高为热性惊厥风险增加提供了证据。在Abuhandan等[26]的研究中发现热性惊厥患者的平均血小板体积显着高于健康对照组;与健康对照组相比,血小板显著降低。其机制可能是由于血小板活化与中性粒细胞的相互作用。一方面,活化的血小板可以结合细菌产生的炎性介质以及脂多糖,破坏网状内皮系统[27];另一方面,作为免疫细胞的血小板细胞在微生物(如病毒、细菌和寄生虫)的吞噬作用和趋化性中起着重要作用,可以通过表达某些炎性细胞因子迅速在炎症或组织损伤部位释放[28];最后,活化的血小板可以导致平均血小板体积增加,由于血小板功能和体积是相互关联的,所有活化的血小板含有更多的颗粒,并且在代谢和酶方面更活跃,更易与中性粒细胞结合[29]。MPR的ROC曲线提示,MPR的最佳临界值为0.032 55,灵敏度为72.8%,特异度为53.2%。
观察组患儿的血清钠浓度明显低于单纯发热患儿,差异有统计学意义(P<0.05),这与张影星[30]的研究结果一致。当机体发热时会通过脑缺氧来刺激压力感受器,使下丘脑垂体分泌抗利尿激素,肾脏大量回收水分引起稀释性低钠血症,而钠离子浓度降低会造成脑组织水盐紊乱,使细胞外液渗透压降低而引起钠离子向细胞内弥散,造成脑组织水肿,使惊厥阈值降低,易发生惊厥;而当机体发生惊厥后又可以加重组织缺氧,使能量消耗增加,钠泵功能受到影响,使机体出现钠离子水平下降,故低浓度的钠既是热性惊厥原因也是结果[31]。
钾是维持细胞内渗透压的主要阳离子,对维持体内的酸碱平衡、保持神经肌肉的应激性及心肌的正常功能等方面起着重要作用。当钾离子浓度发生变化时,可以通过影响细胞膜静息电位和动作电位复极化过程的调节,进而使神经系统、心血管系统等多个器官系统的生理功能及物质代谢发生相应障碍[30]。赵艳芳[32]研究发现观察组血清钾明显低于发热组,差异有统计学意义(P<0.05),与本次实验结果一致。
氯是维持细胞外渗透压的主要阴离子,对保持神经肌肉的正常兴奋性起重要作用。血清氯离子的重吸收依靠血清钠离子的重吸收,肾小管对钠离子重吸收减少,也会导致氯离子的重吸收减少,引起血清氯离子的浓度降低[32]。国内学者研究显示,观察组氯离子明显低于单纯发热患儿,差异有统计学意义(P<0.05)[32-33]。而李秀芳[34]研究分析62例热性惊厥病例与同期60例高热无惊厥患儿相比,观察组氯离子略低,无明显差异(P>0.05),这与本实验结果一致,可能是因为样本数量收集较少。
大多数的学者研究发现与单纯发热患儿相比,热性惊厥患儿的钙离子显著降低,且差异有统计学意义(P<0.05)[30-32,34]。其原因可能是当机体感染发热时,大脑代谢增加,氧耗增多,细胞膜上钙泵功能受到抑制,使钙离子内流增多,血清中钙浓度降低,导致患儿末梢神经肌肉惊厥阈值降低,易引起惊厥。而彭建霞等[33]及本次实验结果均显示,观察组患儿的钙离子略低于单纯发热患儿,但差异无统计学意义,可能与收集的样本数量有关。
综上所述,NLR和MPR与热性惊厥具有相关性。同时,血清电解质的变化可能也是热性惊厥的重要诱因,其中以血钠、血钾降低为主。因此,在治疗发热未惊厥的患儿时,及时监测白细胞亚群及血电解质尤其血钠及血钾变化,及时进行干预,减少因热性惊厥发生而造成的脑部损伤及后遗症。
