超声在脑卒中后偏瘫患者肩痛中的临床应用价值
2021-03-03许梅娜常建东刘晔王玲
许梅娜 常建东 刘晔 王玲
脑卒中作为常见的难治性疾病,严重危害着人类的健康和生命安全[1]。随着现在医疗技术的发展和提高,脑卒中的病死率明显下降,但是脑卒中后患者的机体基本都会出现不同程度的功能障碍,最常见的就是脑卒中后偏瘫[2],部分偏瘫患者又伴随着肩痛,当患者出现肩部疼痛时,就会引起肩关节活动障碍,进而影响患者的康复训练、功能恢复和生活质量[3-4]。偏瘫后肩痛的病因有很多,其中肩关节的软组织损伤是其重要的原因之一。日趋成熟的肌骨超声(musculoskeletal ultrasound,MSU)可以充分诊断人体的软组织和关节病变[5]。其具有较高的分辨率,能清晰显示肌肉、肌腱、韧带、滑囊及外周神经等结构并判断其病变情况,所以能快速、安全、有效地提供更多有价值的肩关节软组织损伤的信息[6]。目前肌骨超声已经在运动医学、康复医学等领域得到了广泛的应用。本研究旨在探讨脑卒中后偏瘫患者肩周软组织的超声表现及其临床康复评定,分析脑卒中后偏瘫肩痛(hemiplegic shoulder pain,HSP)的可能原因,探讨肌骨超声在脑卒中HSP患者康复诊疗中的临床应用价值,现报道如下。
1 资料与方法
1.1 一般资料
选择2018年1月-2019年6月笔者所在医院住院脑卒中偏瘫患者28例,纳入标准:(1)符合第4届全国脑血管病学术会议修订的脑卒中诊断标准;(2)首次发病;(3)因脑卒中单侧肢体出现瘫痪;(4)意识清楚,能配合检查治疗,可进行感觉的表达;(5)偏瘫侧在发病前肢体活动正常,6个月内无肩痛病史。其中男22例,女6例;年龄33~84岁,平均(61.0±14.1)岁;右侧偏侧9例,左侧偏瘫19例;11例脑梗死,17例脑出血;根据偏瘫侧肩关节是否存在肩痛将其分为肩痛组(13例)和非肩痛组(15例)。
1.2 方法
1.2.1 康复评定 上肢运动功能应用Brunnstrom运动功能6级恢复分期进行评价:1期、2期、3期、4期、5期、6期。Brunnstrom分期以3期为界,运动功能良好者表现为分期>3期,运动功能不良表现为分期≤3期[7-8]。
1.2.2 超声检查 采用法国声科大型超声诊断仪,选用线阵探头,探头频率4~15 MHz,患者采取坐姿,暴露双侧肩关节并进行对照检查。依次检查:(1)肌腱。包括肩胛下肌腱、冈上肌腱、冈下肌腱、小圆肌腱。了解肌腱是否肿胀或撕裂、内部是否出现异常回声等。(2)肱二头肌长头腱腱鞘有无积液。(3)三角肌下滑囊:观察滑囊有无增厚或积液,以及分布位置。(4)盂肱关节下方关节囊:观察囊内有无增厚或积液,并测量其厚度[9]。
1.3 统计学处理
本研究数据采用SPSS 23.0统计学软件进行分析和处理,符合正态分布的计量资料以(±s)表示,采用t检验,不符合正态分布的计量资料以中位数(M)四分位数(P25,P75)表示,采用Mann-Whitney U检验,计数资料以率(%)表示,采用χ2检验或Fisher精确检验,采用Spearman进行相关分析,P<0.05为差异有统计学意义。
2 结果
2.1 两组临床资料比较
两组性别、年龄、病程、卒中类型及偏瘫侧别比较差异均无统计学意义(P>0.05);肩痛组上肢运动功能不良发生率高于非肩痛组,差异有统计学意义(P<0.05),见表1。

表1 两组临床资料比较
2.2 两组超声检查结果比较
肩痛组肱二头肌长头腱腱鞘病变、冈上肌腱病变发生率高于非肩痛组,差异有统计学意义(P<0.05)。肩痛组三角肌下滑囊扩张程度、盂肱关节下方关节囊增厚程度均大于非肩痛组,差异有统计学意义(P<0.05),见表2。
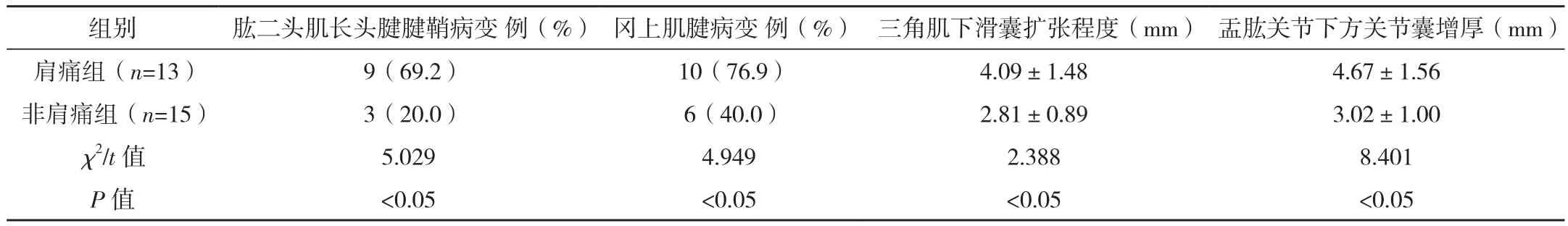
表2 两组超声检查结果比较
2.3 Brunnstrom分期与超声检查结果的相关性
Brunnstrom分期与超声检查结果的相关性分析显示,三角肌下滑囊扩张程度、盂肱关节下方关节囊增厚程度与Brunnstrom分期呈负相关(P<0.05),见表3。
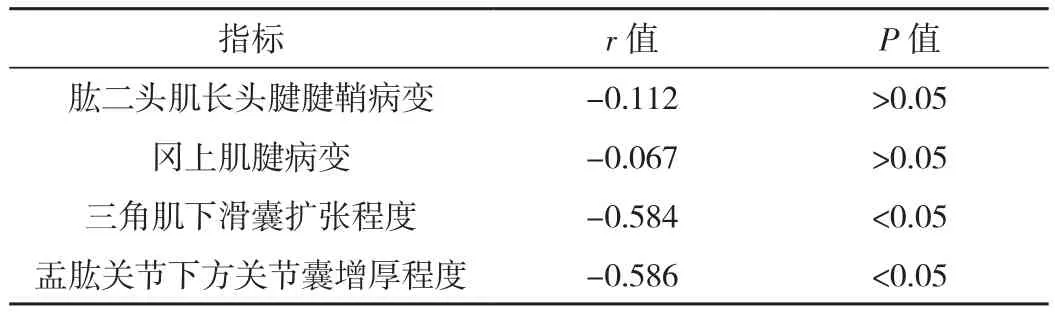
表3 Brunnstrom分期与超声检查结果的相关性
3 讨论
文献[10-12]报道,脑卒中偏瘫后肩痛的发病率为5%~84%,如果患者无法忍受疼痛,加上肩关节活动受到限制,就会影响偏瘫康复治疗的效果。Kalichman等[13]总结了HSP发生的病因及相关因素,即肩关节的软组织损伤、运动功能障碍及肩关节周围神经或中枢神经系统病变。其中,肩关节软组织损伤是HSP发生的重要原因之一。因此临床医师需要对肩关节软组织的损伤进行充分的评估,以便更好地指导和调整康复方案。X线、CT、MRI等可以对HSP进行评估,但是X线、CT等检查具有辐射性,且不适用于软组织的检查,MRI检查价格昂贵,且受到患者体位的影响,因此对HSP的检查有一定的局限性。随着超声技术的不断发展,肌骨超声因其具有较高的分辨率,可以清晰地显示肌肉、肌腱等肩周软组织结构并判断其损伤情况,具有快速、安全、有效等优点,因此得到了临床的广泛认可[14]。本研究显示,两组肱二头肌长头腱腱鞘病变发生率比较差异有统计学意义(P<0.05)。这可能是由于偏瘫患者上肢多呈内收内旋位,在家属或康复人员不正确的牵拉过程中,加上肌肉的不协调运动,就会导致结节间沟受力不均,引起肱二头肌长头肌腱与结节间沟内侧壁摩擦增多,导致肌腱发生慢性劳损、炎症渗出,从而出现病变。Falsetti等[15]在研究脑损伤合并肩部肌骨关节病患者的超声检查时,同样也发现肱二头肌长头腱腱鞘病变是HSP患者最常见的病理类型,其发生率达到66.6%。
脑卒中偏瘫患者需要正确的手法训练,如果外展的方式不正确,可能引起肩峰跟肱骨的撞击,导致三角肌下滑囊发生病变。三角肌下滑囊病变主要表现为积液或滑膜增生,即滑囊的扩张。本研究显示,肩痛患者三角肌下滑囊扩张程度与非肩痛组比较差异有统计学意义(P<0.05)。提示滑囊病变也是发生肩痛的原因,与文献[16-17]研究结果一致。脑卒中偏瘫患者年龄一般比较大,肌腱本身的脆性增加,容易引起损伤,如果再加上康复手法不恰当,就会造成冈上肌腱出现病变[18]。本研究显示,肩痛组冈上肌腱病变发生率高于非肩痛组,提示冈上肌腱病变也是引起HSP的原因之一。文献[19-20]提出,可以在超声引导下进行臭氧灌注治疗HSP或肩峰下注射透明质酸减轻肩周软组织损伤,这些治疗可以达到较好的临床效果。本研究显示,肩痛组盂肱关节下方关节囊增厚程度明显大于非肩痛组。说明肩痛组更容易出现关节囊炎症病变。其原因可能是患者发生脑卒中后,偏瘫侧的肩关节出现不平衡的肌力,如果上肢制动的时间过长,就会出现造成关节囊萎缩,关节的活动度就会减少,关节间隙也会变小,结局就出现了关节腔的炎症,以及粘连和挛缩,形成粘连性关节囊炎,其病理改变为关节囊出血、水肿、炎性渗出,同时可以出现其他周围组织的纤维变性、肌腱滑膜炎及骨性改变[21]。粘连性关节囊炎是肩关节损伤过程的一个部分,常导致肩关节的疼痛和不稳。Pompa等[22-23]的研究发现,具有粘连性关节囊炎的患者肩痛发生率高,与本研究结果一致。Barlak等[24]对187例脑卒中患者进行的超声研究发现,HSP与粘连性关节囊炎之间存在相关性。Cheng等[9]的研究认为,出现HSP的其中一个主要原因是粘连性关节囊炎,其认为盂肱关节下方关节囊的超声厚度测值在检查粘连性关节囊炎方面具有较高的特异性。因此,脑卒中肩痛患者早期的康复介入治疗,就能有效缓解粘连性关节囊炎引起的疼痛,改善预后。李俊等[25]认为粘连性关节囊炎在松解之前,可以先采用臂丛神经超声引导下的阻滞术。
在Brunnstrom运动功能恢复6级分期中,肩痛组上肢运动功能不良发生率高于非肩痛组。相关性分析显示肩痛患者三角肌下滑囊扩张程度、盂肱关节下方关节囊增厚程度与Brunnstrom分期呈负相关。即三角肌下滑囊扩张越大、盂肱关节下方关节囊增厚程度越严重,Brunnstrom分期越低,运动功能越差。提示HSP的发生可能与上肢运动功能有关,这与Huang等[26]的报道一致,其在研究中发现异常的超声表现与疼痛程度和运动机能分期之间具有相关性。而Lee等[27]研究了71例患有HSP的中风患者,发现多种原因可引起疼痛,但超声检查软组织异常和运动功能分期之间并没有相关性,与本次研究结果不一致,可能与病例选择不同有关。
综上所述,肌骨超声能及时发现HSP患者的软组织损伤,为HSP患者提供客观的影像学依据,偏瘫患者肩痛得到个体化治疗,康复的整个过程更加高效。本研究仍存在两个方面的局限性,首先,样本量小,未来需进一步扩大样本量以便深入研究超声检查结果与HSP的相关性;其次,由于脑卒中好发于是中老年,因此本研究中患者年龄总体偏高,所以无法排除退行性病变对本研究的影响。
