经皮穿刺微球囊压迫术治疗手术后复发性三叉神经痛及其负性情绪的疗效分析
2021-03-02樊肖冲徐富兴马乐天孔存龙温媛媛
樊肖冲,徐富兴,邢 飞,任 欢,马乐天,孔存龙,温媛媛,王 涛,张 卫
1)郑州大学第一附属医院疼痛科 郑州 450052 2)郑州大学第一附属医院麻醉与围术期医学部 郑州 450052
三叉神经痛(trigeminal neuralgia,TN)是临床常见的颜面部神经病理性疼痛,发生率为(3~5)/10万,且多发生于中老年人[1]。随着我国人口老龄化进度的加速,TN患者人数日益增多。药物等保守治疗无效的TN患者往往选择介入或手术治疗,然而无论何种手术方式均存在术后复发的可能。复发后因长期反复剧烈疼痛,患者往往产生焦虑、抑郁及睡眠障碍等负性情绪,严重影响患者的生活质量,给家庭和社会带来沉重的负担。经皮穿刺微球囊压迫术[2](percutaneous microballoon compression,PMC)因操作简单、微创舒适、疼痛缓解率高、复发率较低及可重复性等优点,被越来越多的研究者[3-4]作为治疗原发性TN的首选手术治疗方法,但其能否作为复发性TN的最佳手术治疗方式以及能否有效改善患者负性情绪,目前仍不清楚。本研究回顾性分析了2017年8月至2019年1月行PMC治疗的89例术后复发性TN的临床资料以及疗效和患者负性情绪的改善情况,以期为临床医生选择术后复发性TN的合理、有效的治疗方案提供参考。
1 对象与方法
1.1研究对象纳入标准:符合原发性TN的头痛病国际分类诊断标准3[5](international classification of headache disorders-3,ICHD-3)且为单侧疼痛;患者既往均有TN相关手术史,如显微血管减压术(microvascular decompression,MVD)、经皮射频热凝术(percutaneous radiofrequency thermocoagulation,PRT)、伽马刀放射术及PMC等;复发后药物治疗欠佳或无法耐受药物副作用,且巴罗神经病学研究所疼痛量表(BNI-P)评分≥Ⅳ级;临床资料及随访资料完整。排除标准:颅内占位或多发性硬化等引起的继发性TN;存在三叉神经功能障碍者;合并穿刺部位感染、严重心肺功能不全、凝血功能障碍等。本研究共纳入患者95例,因随访资料或临床资料不全剔除5例,失访1例,最终纳入89例;其中男37例,女52例,年龄36~84(61.63±9.95)岁,病程4个月至30 a不等。左侧TN 41例,右侧TN 48例;第Ⅰ支9例,第Ⅱ支19例,第Ⅲ支11例,第Ⅰ+Ⅱ支8例,第Ⅱ+Ⅲ支33例,第Ⅰ+Ⅲ支1例,第Ⅰ+Ⅱ+Ⅲ支8例。部分患者曾多次行一种手术治疗或多种手术治疗,既往手术类别包括MVD术15例,PRT术71例,PMC术11例,伽马刀放射术10例,其他手术9例。
1.2PMC治疗方法术前禁饮食8 h,气管插管全麻,仰卧位,术前对心率低于60次/min的患者视情况给予适量阿托品以预防三叉神经抑制反应,围术期严密监测患者生命体征变化,尤其术中心率、血压变化情况。采用Hartel前入路行卵圆孔穿刺,进针点选取患侧眼外眦垂线与口角延线交点,进针方向:正位投影和侧位投影分别为穿刺点与患侧瞳孔及外耳孔前方连线。在C型臂X射线机引导下采用14号穿刺针穿刺卵圆孔,当针尖触及卵圆孔出现落空感时拔出针芯,通过穿刺针将一次性脑外科手术用球囊导管置入Meckel’s腔内,正侧位观察球囊导管位置及深度理想后拔出导丝,缓慢分次注入碘海醇造影剂0.5~0.8 mL(平均0.6 mL,术中需参考Meckel’s腔大小调整)充盈球囊。再次侧位观察球囊充盈形态,根据球囊形态调整导管位置,直至充盈球囊在后床突与垂体窝附近出现凸向颅后窝的理想“倒梨形”(图1);球囊形态理想后压迫神经节4~6 min(具体时间需参考球囊压力大小、患者疼痛程度以及年龄等因素适当调整),然后排空球囊,拔出导管与穿刺针,手术结束。术后常规预防性应用抗生素、抗病毒药物以及辅以加巴喷丁或普瑞巴林等药物,嘱咐患者术后进行咀嚼肌功能锻炼。若术后疼痛缓解不佳,密切观察2周,期间仅在疼痛难忍时再给予卡马西平或奥卡西平等;2周后若疼痛仍不缓解,给予药物治疗或再次行微创介入治疗。
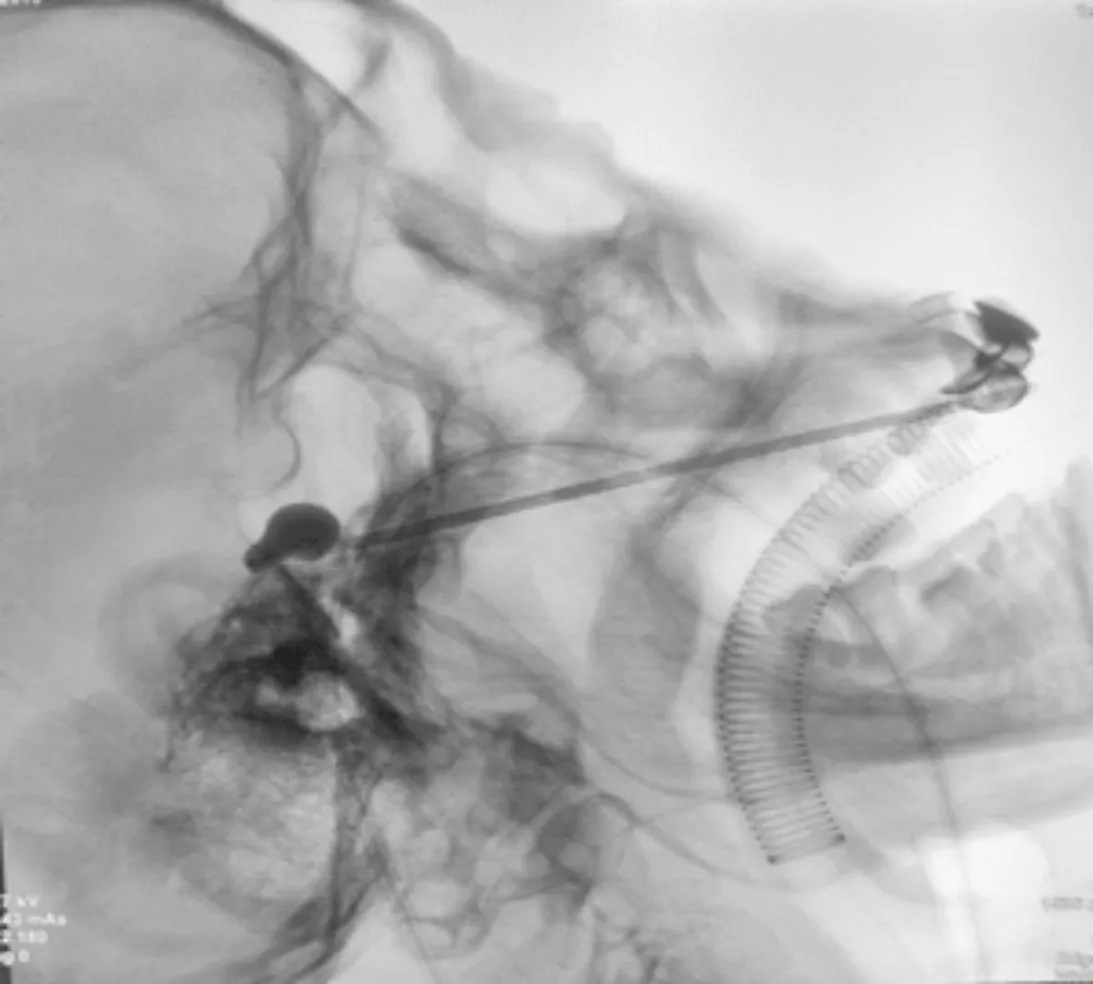
图1 充盈球囊在侧位X线透视下呈现理想“倒梨形”
1.3疗效及负性情绪评估参考《三叉神经痛诊疗中国专家共识》[1],采用BNI-P评分对术后疼痛缓解程度进行评估,采用综合医院焦虑抑郁量表(hospital anxiety and depression scale,HADS)[6]评估患者焦虑抑郁状况,运用匹兹堡睡眠质量指数(Pittsburgh sleep quality index,PSQI)[7]评估患者睡眠情况以及术后检查角膜反射等情况。由专门人员在术前(T0)、术后1 d(T1)、1个月(T2)、3个月(T3)、6个月(T4)、12个月(T5)通过门诊、电话等方式进行记录和随访评估。
1.4统计学处理应用SPSS 21.0进行数据分析,应用重复测量数据的方差分析或广义估计方程比较PMC治疗前后BNI-P、HADS和PSQI评分的变化情况,检验水准α=0.05。
2 结果
2.1PMC治疗前后BNI-P、HADS和PSQI评分结果见表1。与T0时比较,患者在T1~T5时BNI-P评分明显降低(P<0.05),手术有效率分别为93.3%(83/89)、95.5%(85/89)、95.5%(85/89)、94.4%(84/89)和91.0%(81/89)。与T0时比较,患者在T1~T5时HADS及PSQI评分均明显降低(P<0.05)。本组患者有6例(6.7%)术后1 d疼痛未明显缓解,2例(2.2%)患者在术后2周时疼痛明显缓解;其余患者亦未再次行手术治疗,需规律口服药物镇痛。随访5~12个月,随访期间有4例(4.5%)疼痛复发。
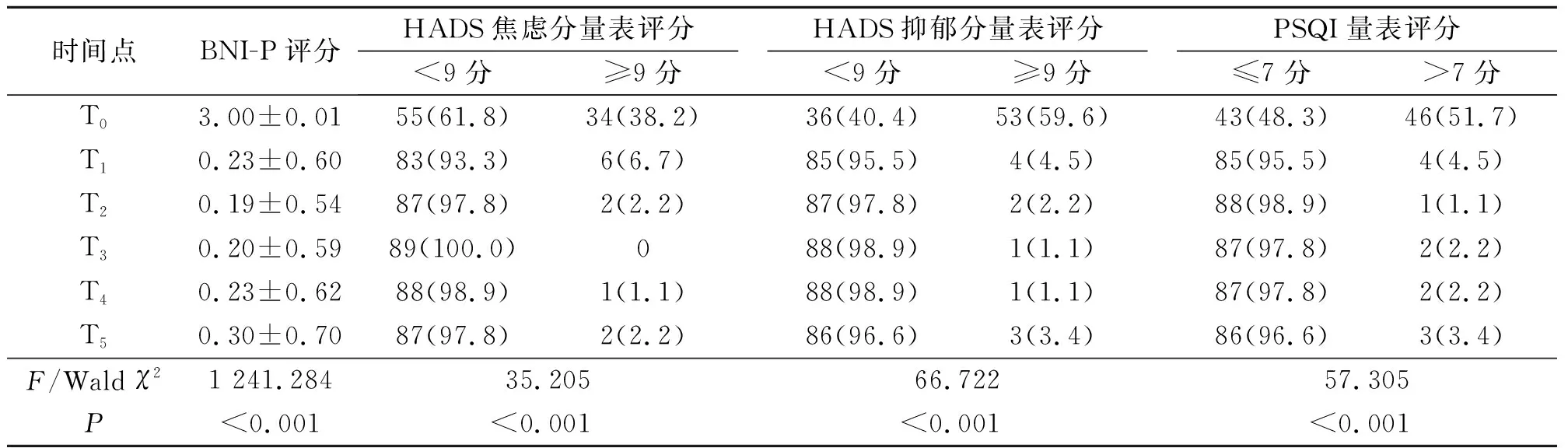
表1 PMC治疗前后各观察指标结果比较 n(%)
2.2患者术后并发症及恢复情况见表2。本组患者无角膜炎、角膜溃疡、动静脉瘘、脑脊液漏及蛛网膜下腔出血等其他并发症发生。

表2 患者术后并发症及恢复情况
3 讨论
对于原发性TN患者,药物等保守治疗无效后往往选择介入或手术治疗,然而任何手术治愈后均存在复发的可能,针对术后复发的TN患者,PMC因其疼痛缓解率高、复发率较低、可重复性好及并发症轻微等优点,被认为可优先用于术后复发性TN的治疗选择[8-9]。BNI-P、HADS评分简便可靠,具有较高的信度和效度,其中PSQI与多导睡眠脑电图测试结果及焦虑、抑郁自评量表也有较高的相关性[6-7,10]。本研究结果显示,与T0时比较,患者在T1~T5时BNI-P评分明显降低,手术有效率分别为93.3%、95.5%、95.5%、94.4%和91.0%;而且患者术后疼痛复发率(4.5%)明显低于以往研究[11-12]报道,这可能与近年来手术技术的改进、影像定位的进步以及术中严格要求球囊形态呈“倒梨形”或“类梨形”有关。上述结果提示PMC可有效治疗术后复发性TN。
TN患者往往疼痛感剧烈且持续时间长,而长期反复重度疼痛极易导致焦虑、抑郁,而焦虑、抑郁又会进一步加重疼痛。此外,TN还往往导致睡眠质量下降,甚至睡眠障碍。然而,PMC治疗TN能否改善患者负性情绪,目前未见报道。本研究结果显示,与T0时比较,患者在T1~T5时HADS评分及PSQI值均明显降低。上述结果提示PMC在有效治疗术后复发性TN的同时还可改善患者负性情绪。
面部麻木与咀嚼肌乏力是PMC术后常见并发症,但比较轻微,这与PMC治疗机制、手术操作等密切相关,大部分患者于6个月内可恢复或耐受。本研究结果显示,术后出现面部麻木84例(94.4%)、咀嚼肌无力63例(70.8%)、口周疱疹9例(10.1%),其中面部麻木发生比例与既往研究[11]相比略微升高,可能与术后复发性TN患者术中球囊压力与压迫时间均比初次行PMC者增加有关;其中口周疱疹发生率与既往研究[12]相比减少,归功于术后常规预防性应用抗病毒治疗。本研究术后复视1例(1.1%),于术后2个月恢复正常,究其原因可能为手术操作时球囊导管位置过深、球囊过度充盈呈哑铃型以及海绵窦受压等导致滑车神经或外展神经的损伤[13-14];此并发症虽不常见,但具有暂时性及可逆性。
此外,本研究有2例患者术后即刻疼痛没有明显缓解,而是在术后2周内逐渐缓解,有学者称之为“延迟缓解”,这可能与球囊压迫的神经节在术后会出现神经组织序贯性改变,有髓神经纤维选择性地破坏以及脱髓鞘改变需要一定的时间有关[15-16]。本研究为单中心回顾性研究,样本量较小,随访时间较短,PMC远期效果有待进一步多中心、大样本长期的随访评价。
综上所述,PMC以其治愈成功率高、并发症轻微等独特优势,且可明显改善疼痛所引起的焦虑、抑郁及睡眠质量等症状,因此可作为其他手术后复发性TN的首选手术治疗方案。