中文版重症监护疼痛观察工具在心脏外科重症监护室患儿护理中的应用
2021-03-01王宏琴范家莉李志敏王国琴安徽省儿童医院安徽230051
王宏琴,范家莉,李志敏,余 芸,王 琼,王国琴安徽省儿童医院,安徽230051
疼痛是一种不愉快的、有压力的感受和经历[1],其作为第五生命体征[2],引起医务人员的广泛关注,减轻疼痛是儿科护理工作的内容之一[3]。疼痛评估是疼痛管理的基石,准确、及时地评估是疼痛护理管理的第一步。因此,疼痛评估工具的选择将直接影响评估的科学性和准确性[2,4]。心脏外科重症监护室(cardiac intensive care unit,CICU)主要收治先天性心脏病手术后患儿,术后均行机械通气,由于患儿使用气管插管,处于镇静、镇痛状态及年龄小等原因,不能用语言表达疼痛,重症监护疼痛观察工具(Critical Care Pain Observation Tool,CPOT)广泛用于非语言交流的成人疼痛评估[5-7],其评估准确性高,但鲜有儿童疼痛评估应用的报道。有研究显示,8 岁以上的儿童可以使用成人疼痛评估量表[8-9]。本研究主要探讨中文版CPOT 在CICU≤8 岁患儿(除外新生儿)疼痛评估中的应用效果。
1 对象与方法
1.1 研究对象 选择某三级甲等儿童医院2019 年4 月—2019 年9 月诊断为先天性心脏病行手术后入住CICU 的患儿。纳入标准:年龄≤8 岁;机械通气,拔管前及拔管后进行吸痰操作。排除标准:新生儿。共有186 例患儿入选,4 例拔管后未进行吸痰、资料不完整被排除,实际纳入研究182 例,其中男85 例,女97 例;年龄19.00(9.45,39.25)个月;体重10.50(7.50,14.50)kg。患儿术毕带气管插管回监护室行呼吸机辅助通气,呼吸机应用时间为5.00(4.00,19.63)h,CICU 入住时间为22.00(19.00,47.00)h。
1.2 方法
1.2.1 疼痛评估工具
1.2.1.1 FLACC 疼痛评估量表 该量表对患儿面部表情(face,F)、腿部活动(leg,L)、躯体活动度(activity,A)、哭闹(cry,C)、是否安慰(consolation,C)5 项进行评分,将观察患儿情况与量表内容对照,对各个项目进行打分,分数相加即为总分。每个项目得分0~2 分;总分0~3 分为无痛或轻度疼痛,4~7 分为中度疼痛,8~10分为重度疼痛,最高分10 分[10-11]。
1.2.1.2 CPOT 该工具广泛用于成人疼痛评估,是一个用于危重症、有或无气管插管病人有效的疼痛评估工具,使用疼痛相关的行为指标(面部表情、身体活动、肌肉紧张度和机械通气顺应性或发声)进行评估。其中,机械通气顺应性和发声分别用于气管插管病人和非气管插管病人。本研究根据是否带气管插管按照机械通气顺应性和发声两种状态分两个阶段进行资料收集。每个条目有3 种描述,根据病人行为的反应强烈程度分别用0~2 分表示,总分0~8 分。疼痛强度:0~2分为无疼痛或轻度疼痛,3~5分为中度疼痛,6~8分为严重疼痛[12]。目前,国内学者将其翻译为中文版[6-7],并对成人疼痛进行评估,但鲜有对小儿病人实施疼痛评估的报道。本研究选用陶然[7]汉化的CPOT,该量表的Cronbach′s α 为0.84。
1.2.2 资料收集 本研究经过医院伦理委员会批准。正式收集资料前,先对CICU 护士进行2 次数据收集方法培训,每次1 h[3,5],然后进行预实验。选取2019 年4 月—2019 年9 月行先天性心脏病手术后入住CICU的182 例患儿,分别应用中文版CPOT 评估表和FLACC 疼痛评估表进行疼痛评估,分为两个评估阶段,第1 阶段为患儿机械通气准备拔管最后1 次吸痰前(T1)及吸痰过程中(T2),第2 阶段为患儿拔管后第1 次吸痰前(T3)及吸痰过程中(T4),每个阶段包括2 个评估点(吸痰前1 min 和吸痰过程中),共4 个评估点(T1、T2、T3、T4),T1、T3是非疼痛刺激操作评估点,T2、T4是疼痛刺激操作评估点。每个评估点持续观察1 min;同时监测患儿心率变化。记录患儿T1、T2、T3、T4的CPOT、FLACC 得分及心率值。具体评估方法:评估者以最佳的位置观察患儿的脸和全身,轻轻触摸手臂或腿部确定肌肉张力[13]。
1.3 统计学方法 原始数据采用Excel 录入,使用SPSS 20.0 统计软件包进行分析。对符合正态分布的计量资料用均数±标准差(±s)描述,偏态分布的计量资料用中位数和四分位数描述。组间差异采用配对样本t 检验和秩和检验比较。以P<0.05 表示差异有统计学意义。
2 结果
2.1 吸痰前后患儿CPOT、FLACC 评分和心率变化 两个阶段中,疼痛刺激操作评估点T2、T4的CPOT 总分、FLACC 总分、心率得分均高于非疼痛刺激操作评估点T1、T3的得分(P<0.01)。见表1。

表1 患儿不同时间CPOT、FLACC 评分和心率变化
2.2 CPOT 总分与FLACC 总分相关性分析 对CPOT 总分与FLACC 疼痛评分进行Spearman 相关性分析,结果见表2。
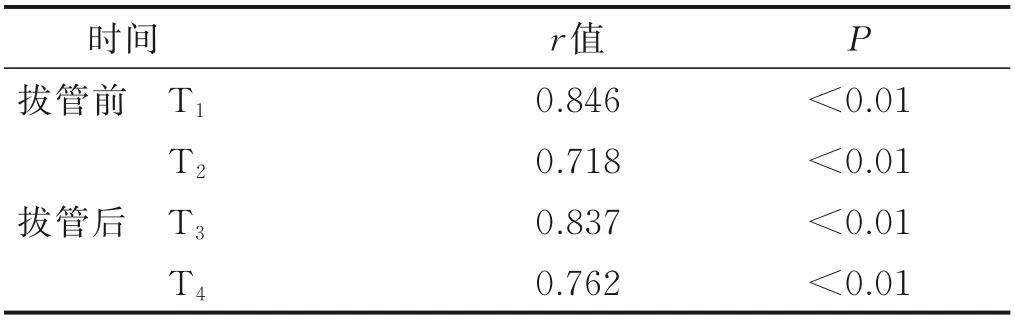
表2 CPOT 总分与FLACC 总分相关性分析
3 讨论
3.1 中文版CPOT 能准确评估患儿的疼痛水平 有研究显示,患儿经历手术创伤和各种有创操作,疼痛是常见的症状,疼痛对患儿近期的影响是心率增快、血糖不稳定,同时可能引发慢性疼痛综合征、学习困难等远期影响,并可能对未来的生活质量带来影响[10,13-14]。本研究结果显示,患儿未吸痰前处于非疼痛性刺激状态下,其CPOT 总分低于吸痰过程中,两者比较差异有统计学意义(P<0.01),表明CPOT 可以评估患儿的疼痛状态。效标关联效度反映的是研究工具与此领域中的其他测量标准间的相关性,自我报告是评估疼痛的金标准,但是本组患儿由于年龄和机械通气等因素不能获得。国内FLACC 主要用于7 岁以下患儿的疼痛评估[11,15-16]。国外也有用于7 岁以上病人[14]。Bai 等[13]研究认为,FLACC 是中国7 岁以下儿童心脏手术后疼痛评估的有效工具,具有较好的敏感性和特异性。因此,本研究选用FLACC 得分作为标准值,患儿在吸痰前和吸痰过程中的疼痛评估值与标准值的相关系数分别为0.846,0.837 和0.718,0.762,表明PTCO 在临床使用中能较为真实地反映8 岁及以下年龄的CICU 气管插管带管及拔管状态下患儿的疼痛程度。此外,生理指标心率是疼痛的敏感指标之一,在监护室容易观测。因此,选择心率的变化来进一步反映疼痛刺激前后的数值变化。本研究结果显示,吸痰中患儿心率高于吸痰前。中文版CPOT 有4 个条目,与常用的FLACC 疼痛评分相比条目简洁;其中第4 个条目分为机械通气顺应性或发声,分别用于气管插管患儿或非气管插管患儿,针对性强,易为ICU 护士接受[6]。在使用过程中,能够快捷、准确地评估患儿的疼痛水平,最终帮助护士落实正确的镇痛方案,减轻患儿痛苦,防止疼痛造成的近期和远期不良影响,提高危重症患儿的疼痛管理效果。
3.2 CPOT 适用于CICU 内各年龄段(新生儿除外)患儿疼痛程度的评估 目前,尚没有一个行为评估量表、主观评估或客观评估法可以适用于所有年龄段或所有情境下患儿疼痛评估[1],尤其是ICU 患儿的疼痛评估。自我报告被认为是衡量疼痛的金标准,Wong-Baker面部表情量表适用于3~18 岁的病人,以上评估量表适用于有言语表达能力的3~18 岁病人疼痛评估[1,14],但是不适用于婴幼儿及不能用语言表达的患儿,尤其是在ICU,当患儿带气管插管或镇静、意识不清时则无法使用。FLACC 主要用于7 岁以下儿童。护士需要根据患儿年龄差异使用不同疼痛评估量表,从而加重护士临床工作量以及文书书写工作量。因此,确认一种适合多年龄阶段ICU 患儿使用的评估工具,对于提升患儿照护水平具有十分重要的临床意义。CPOT 广泛应用于成人,中文版CPOT 具有良好的信效度,适用于无主诉能力的机械通气病人的疼痛评估[7]。8 岁以上的儿童可以使用成人的疼痛评估量表CPOT。本研究结果表明,中文版CPOT 适用于CICU 8 岁以下的儿童。新生儿作为一个特殊的群体,需要有专用的疼痛评估工具和方法。综上所述,CPOT 适用于CICU 除新生儿以外的患儿疼痛评估,对于提升患儿照护水平具有十分重要的临床意义。
3.3 不足之处 本研究主要关注CPOT 在CICU 患儿疼痛评估中的应用,下一步将关注其在儿童重症监护病房其他患儿疼痛评估中应用的可行性。
4 小结
疼痛管理是优质护理的重要内容之一,免于疼痛是病人的权力,也是家属极为关心的事项之一。准确、及时地评估是疼痛护理管理的第一步,疼痛评估工具的选择直接影响评估的科学性和准确性[17]。CPOT 在ICU 非语言交流病人的疼痛评估中被广泛使用[18-20],本研究中文版CPOT 用于8 岁及以下先天性心脏病术后患儿疼痛评估,效果良好,能够客观地反映患儿的疼痛程度,疼痛评估的准确度高。
