腹腔镜与经腹子宫肌瘤剔除术对子宫肌瘤患者术后妊娠的影响分析
2021-02-27万秀君
万秀君
子宫肌瘤是子宫平滑肌细胞增生而导致的一种常见女性类良性肿瘤,其具有发病率高、发病范围广的特点。子宫肌瘤的临床表现为贫血、月经过多、痛经、子宫出血等,严重甚至会导致患者不孕不育或引发早产[1]。目前,腹腔镜技术已广泛的应用于子宫肌瘤的治疗当中,具备创口小、出血量少、恢复快、术后痛感低等优势。基于此,本文对治疗腹腔镜与经腹子宫肌瘤剔除术对子宫肌瘤患者术后妊娠的影响,现将研究结果报告如下。
1 资料与方法
1.1 一般资料 选取本院在2016 年1 月~2018 年1 月收治的72 例不同体积Ⅱ型黏膜下子宫肌瘤患者作为研究对象,随机分为研究组和对比组,每组36 例。研究组年龄22~33 岁,平均年龄(27.12±4.52)岁;对比组年龄20~36 岁,平均年龄(27.22±4.86)岁。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准[2]:①根据我国子宫肌瘤分类标准确诊为子宫肌瘤的患者;②具有开放性手术指正与手术意愿的患者;③经医院伦理委员会批准同意;④患者均知情同意。排除标准[3]:①存在生殖道感染的患者;②合并心、肺、肾、脏等功能障碍患者;③精神类疾病患者;④凝血功能障碍患者;⑤存在严重宫颈瘢痕,不能充分扩张的患者;⑥腹腔手术史或盆腹腔结核病史等疾病致腹腔粘连严重的患者;⑦服用促性腺激素释放激素激动剂(GnRH-α)等药物治疗的患者。
1.2 方法 对比组患者行子宫肌瘤剔除手术,术前给予患者硬膜外麻醉,然后施以子宫肌瘤剔除术治疗。研究组患者行腹腔镜手术治疗,取截石位,术前予以患者全身麻醉,置入腹腔镜,予以患者注射加20 ml 生理盐水的垂体后叶素3~6 个单位采用4 孔法对患者的肌瘤进行切除,横切肌瘤最明显处的子宫浆肌层,弯剪刀剪开肌瘤包膜,沿组织边界剥离瘤体,完整核除瘤体,装袋旋切器旋切瘤体后全部取出。术后采用可吸收缝合线先行子宫肌层缝合再行子宫浆膜层缝合。
1.3 观察指标及判定标准 对比两组治疗效果、术后妊娠情况、子宫肌瘤<4 cm 时、4~5 cm 时、>5 cm 时两组术中相关指标。治疗效果判定标准:显效:患者的子宫肌瘤临床症状消失,无月经不调、贫血等不良反应发生;有效:患者的子宫肌瘤症状有所改善,月经不调、贫血等不良反应发生率较低;无效:患者的子宫肌瘤症状无变化或病情加重,月经不调、贫血等不良反应发生率较高。总有效率=显效率+有效率。术中相关指标包括:手术时间、术中出血量、并发症发生率(电切综合征、肠穿孔、大出血、术后阴道出血)、肠蠕动恢复时间。
1.4 统计学方法 采用SPSS20.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组治疗效果对比 研究组治疗总有效率为88.89%,高于对比组的69.44%,差异有统计学意义(P<0.05)。见表1。

表1 两组治疗效果对比[n(%)]
2.2 两组术后妊娠情况对比 研究组的成功妊娠率83.33%高于对比组的52.77%,差异有统计学意义(P<0.05)。见表2。
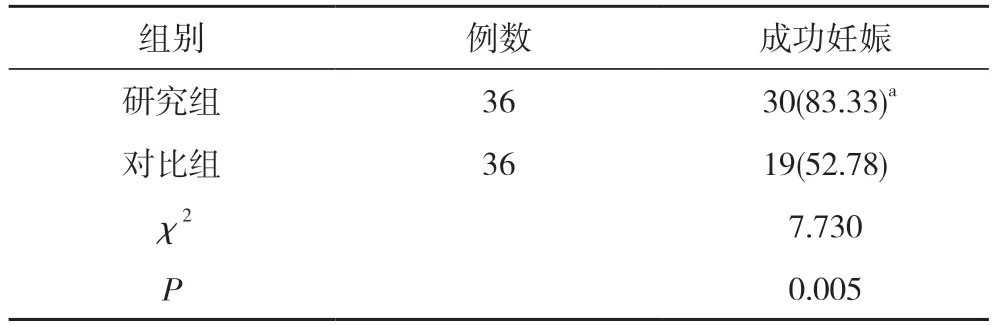
表2 两组术后妊娠情况对比[n(%)]
2.3 子宫肌瘤<4 cm 时两组术中相关指标对比 子宫肌瘤<4 cm 时,研究组手术时间为(55.72±7.14)min,术中出血量为(71.24±9.25)ml,与对比组的(57.24±7.25)min、(72.24±9.41) ml 对比,差异无统计学意义(t=0.517、0.263,P=0.610、0.795>0.05)。研究组并发症发生率为8.33%(1/12),与对比组的16.67%(2/12)对比,差异无统计学意义(χ2=0.381,P=0.537>0.05)。研究组肠蠕动恢复时间为(8.24±1.56)h,短于对比组的(18.41±3.26)h,差异有统计学意义(t=9.748,P=0.000<0.05)。
2.4 子宫肌瘤4~5 cm 时两组术中相关指标对比 子宫肌瘤4~5 cm 时,研究组手术时间(48.52±6.84)min、肠蠕动恢复时间(7.52±1.43)h 短于对比组的(57.84±8.24)min、(20.12±4.50)h,差异有统计学意义(t=3.271、10.287,P=0.003、0.000<0.05)。研究组术中出血量(67.21±7.03)ml 少于对比组的(74.26±10.46)ml,差异有统计学意义(t=2.119,P=0.044<0.05)。研究组并发症发生率为0(0/15),与对比组的7.69%(1/13)对比,差异无统计学意义(χ2=11.196,P=0.274>0.05)。
2.5 子宫肌瘤>5 cm 时两组术中相关指标对比 子宫肌瘤>5 cm 时,研究组手术时间(69.41±6.12)min、肠蠕动恢复时间(21.24±4.23)h 短于对比组的(76.98±6.35)min、(28.41±10.24)h,差异有统计学意义(t=2.695、3.766,P=0.015、0.001<0.05)。研究组术中出血量(74.26±10.46) ml 少于对比组的(121.24±12.03) ml,差异有统计学意义(t=9.202,P=0.000<0.05)。研究组并发症发生率为11.11%(1/9),与对比组的18.18%(2/11)对比,差异无统计学意义(χ2=0.194,P=0.660>0.05)。
3 讨论
随着医学的进步,腹腔镜微创治疗已被广泛的用于子宫肌瘤的临床治疗,与传统的开腹手术相比,腹腔镜优势显著,不仅创口小、操作简易、预后效果佳,且不会对患者的妊娠与子宫状态产生影响,使患者能够正常、健康的妊娠分娩,保障母婴健康[4]。虽然腹腔镜术后患者发生并发症的几率较低,但是若术后发生并发症,情况都较为严重,甚至威胁到患者的生命安全,因此选择最佳的治疗手段在子宫肌瘤的治疗中起着关键性的作用与意义[5]。腹腔镜微创技术能够在手术过程中全程直观患者的子宫病变状态,准确的观察到患者的病灶情况,可有效的降低术中对子宫周围组织的损伤,减少盆腔粘连,同时还能大幅减少患者术中的出血量与住院时间,降低患者术后出现月经不调、贫血等不良反应发生率,且复发率较低,疗效显著,具备较高的临床使用价值。通过本文通过研究腹腔镜与经腹子宫肌瘤剔除术对子宫肌瘤患者术后妊娠的影响,结果显示,研究组治疗总有效率为88.89%、成功妊娠率83.33%,高于对比组的69.44%、52.78%,差异有统计学意义(P<0.05)。子宫肌瘤<4 cm 时,两组手术时间、术中出血量对比,差异无统计学意义(P>0.05)。研究组并发症发生率为8.33%,与对比组的16.67%对比,差异无统计学意义(P>0.05)。研究组肠蠕动恢复时间短于对比组,差异有统计学意义(P<0.05)。子宫肌瘤4~5 cm时,研究组手术时间、肠蠕动恢复时间短于对比组,术中出血量少于对比组,差异有统计学意义(P<0.05)。研究组并发症发生率为0,与对比组的7.69%对比,差异无统计学意义(P>0.05)。子宫肌瘤>5 cm 时,研究组手术时间、肠蠕动恢复时间短于对比组,术中出血量少于对比组,差异有统计学意义(P<0.05)。研究组并发症发生率为11.11%,与对比组的18.18%对比,差异无统计学意义(P>0.05)。
综上所述,治疗子宫肌瘤应用腹腔镜手术效果更佳,能满足患者的治疗需求,改善患者的妊娠结局,且具有良好的安全性,能够提高患者配合治疗的积极性,因此值得在现代临床医学中广泛应用和推广。
