早期胰岛素强化与口服降糖药物治疗2型糖尿病的临床效果及对血糖影响的比较
2021-02-25李雪
李雪
2型糖尿病是临床发病率较高的慢性代谢性疾病,以多饮、多尿、肥胖等为主要表现[1]。长期处于高血糖状态会导致胰岛β细胞功能出现进行性衰竭,进而加重胰岛素抵抗,引起一系列糖尿病并发症的发生,因此针对初诊2型糖尿病患者应加强早期血糖控制,而药物治疗是控制糖尿病进展的主要手段[2-3]。本研究比较早期胰岛素强化与口服降糖药物治疗2型糖尿病的临床效果及对血糖的影响,报道如下。
1 资料与方法
1.1 一般资料 选取2018年4月-2019年12月武汉市江夏区第一人民医院收治的2型糖尿病患者200例,根据随机数字表法分为观察组和对照组,各100例。观察组男55例,女45例;年龄45~77(60.42±4.33)岁;病程1~6(3.08±0.94)个月;体质量指数20~27(24.20±1.25)kg/m2。对照组男54例,女46例;年龄43~76(60.35±4.28)岁;病程1~5(3.01±0.89)个月;体质量指数19~27(24.15±1.22)kg/m2。2组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会核准开展,患者或家属已知晓研究内容并签署知情同意书。
1.2 纳入及排除标准 纳入标准:(1)患者均符合《中国2型糖尿病防治指南:2010年版》中关于2型糖尿病的诊断标准,且经糖耐量试验确诊;(2)均为初诊患者,入组前未接受过降糖药物或胰岛素治疗者。排除标准:(1)1型糖尿病、糖尿病并发症患者;(2)伴严重感染性疾病及恶性肿瘤患者;(3)伴免疫系统与内分泌系统疾病患者;(4)伴重症器质性病变患者;(5)对本研究相关药物过敏患者;(6)存在精神疾病患者。
1.3 治疗方法 2组患者均接受疾病知识、饮食、运动等方面的健康宣教。在此基础上,对照组予口服降糖药物治疗:阿卡波糖片(杭州中美华东制药有限公司生产,国药准字H20020202)每次50 mg,每天3次;盐酸二甲双胍片(常州制药厂有限公司生产,国药准字H20054786)每次0.5 g,每天2次。根据患者血糖水平变化调整剂量,连续治疗1个月。
观察组予早期胰岛素强化治疗:门冬胰岛素注射液[诺和诺德(中国)制药有限公司生产,国药准字S20153001,规格:3 ml ∶300 U]于三餐前皮下注射,甘精胰岛素注射液(通化东宝药业股份有限公司生产,国药准字S20190041,规格:3 ml ∶300 U)于每晚睡前皮下注射,结合患者体质量及血糖水平确定和调整剂量,连续治疗1个月。
1.4 观察指标 (1)治疗前后血糖水平包括空腹血糖(FPG)、餐后2 h血糖(2 hPBG)、糖化血红蛋白(HbA1c),治疗前与治疗1个月后患者经口服75 g葡萄糖耐量试验测定FPG、2 hPBG,采集患者外周静脉血3 ml,应用血红蛋白仪测定HbA1c。(2)血脂指标包括总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、空腹血糖(FPG),应用全自动生化分析仪测定血脂水平。(3)胰岛相关指标包括空腹胰岛素(FINS),胰岛β细胞分泌指数(HOMA-β)、胰岛素抵抗指数(HOMA-IR),应用放射免疫法测定FINS,对HOMA-β、HOMA-IR进行计算。(4)颈动脉IMT值、颈动脉斑块检出率;颈动脉IMT值采用飞利浦iu33彩色多普勒超声仪测定,正常标准为:血管壁光滑平整,IMT<0.9 mm;内膜增厚即IMT为0.9~1.3 mm;粥样斑块:存在明确的斑块形态学表现、IMT≥1.3 mm。(5)大血管并发症(心肌梗死、急性脑血管病)发生情况。

2 结 果
2.1 血糖水平比较 治疗前,2组患者FPG、2 hPBG、HbA1c水平比较差异无统计学意义(P>0.05);治疗1个月后,2组FPG、2 hPBG、HbA1c水平均较治疗前降低,且观察组低于对照组,差异均有统计学意义(P<0.01)。见表1。

表1 2组患者治疗前后血糖水平比较
2.2 胰岛相关指标比较 治疗前,2组患者FINS、HOMA-β、HOMA-IR水平比较差异无统计学意义(P>0.05);治疗后,2组FINS、HOMA-β水平均较治疗前升高,HOMA-IR水平较治疗前降低,且观察组升高或降低幅度大于对照组,差异均有统计学意义(P<0.01)。见表2。

表2 2组患者治疗前后胰岛相关指标比较
2.3 血脂水平比较 治疗前,2组患者TC、TG、LDL-C、HDL-C水平比较差异无统计学意义(P>0.05);治疗后,2组TC、TG、LDL-C水平均较治疗前降低,HDL-C水平较治疗前升高,且观察组降低或升高幅度大于对照组,差异均有统计学意义(P<0.01)。见表3。
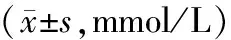
表3 2组患者治疗前后血脂水平比较
2.4 颈动脉IMT值及斑块检出率比较 治疗前,2组患者颈动脉IMT值及斑块检出率比较差异无统计学意义(P>0.05);治疗后,2组颈动脉IMT值及斑块检出率均较治疗前降低,且观察组低于对照组,差异均有统计学意义(P<0.05或P<0.01)。见表4。
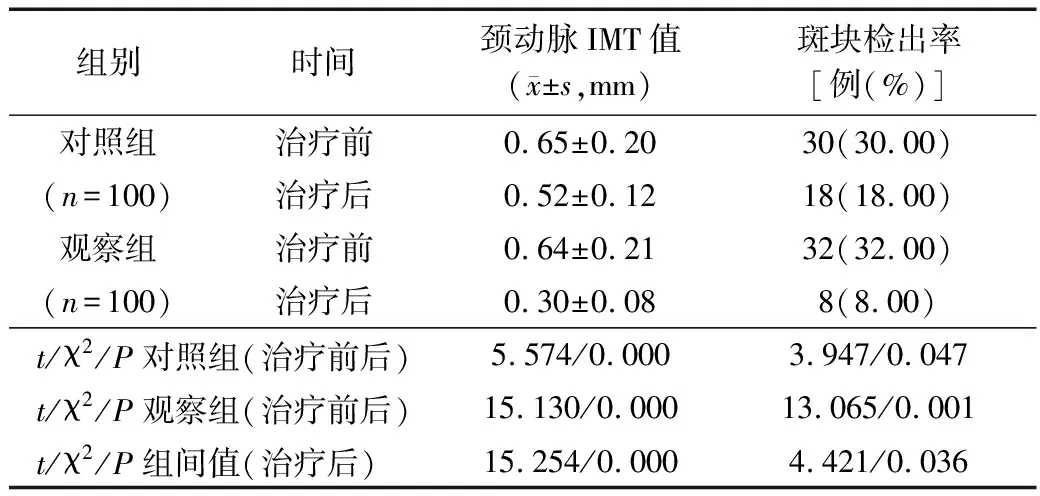
表4 2组患者治疗前后颈动脉IMT值及斑块检出率比较
2.5 大血管并发症总发生率比较 观察组大血管并发症总发生率为3.00%,低于对照组的11.00%,差异有统计学意义(χ2=4.916,P=0.027)。见表5。
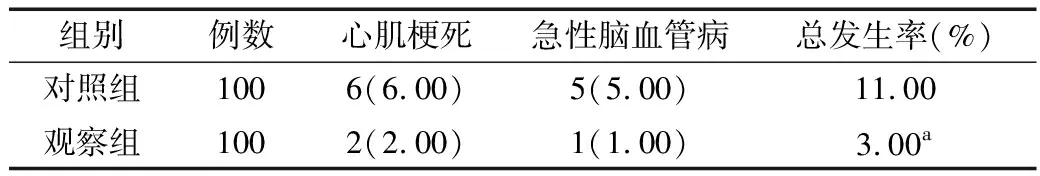
表5 2组患者大血管并发症总发生率比较 [例(%)]
3 讨 论
近年来2型糖尿病的发病率随着人口老龄化趋势的加剧、人们饮食及生活方式的改变而呈现持续增长趋势,目前临床上尚无特效的根治药物。2型糖尿病的发生与胰岛素分泌缺陷、胰岛素抵抗等有关,而在疾病初期,患者的胰岛β细胞功能可逆性衰退,此时若是未进行及时治疗,胰岛β细胞功能会永久性丧失,对患者的预后直接产生不良影响,因此尽早有效控制初诊2型糖尿病患者的血糖水平、改善胰岛β细胞功能十分重要[4-5]。
阿卡波糖可对水解酶降低葡萄糖的分解进行抑制,从而发挥降糖效果[6];二甲双胍是治疗2型糖尿病的常用口服降糖药物,其可使肝糖表达水平降低,促使外周组织葡萄糖利用率提高,增加胰岛素敏感性,促使胰岛素抵抗减轻,进而发挥降糖作用[7]。但二甲双胍存在一定的用药禁忌证,且长期服用可能会出现不良反应,因此寻找更加理想的治疗方案十分必要。
胰岛素强化治疗能够模拟正常胰岛素分泌模式,针对初诊2型糖尿病患者,早期胰岛素强化治疗可对血糖水平进行精细的调控,这是因为在三餐时补充短效胰岛素,经皮下注射能够快速起效,促使餐后血糖迅速、平稳降低,在短期内有效控制血糖水平,可有效促进胰岛素分泌及减轻胰岛素抵抗,在睡前皮下注射长效胰岛素,作用持久,通过补充外源性胰岛素,促进胰岛β细胞功能的恢复[8-10]。
口服降糖药仅能促进胰岛素分泌,在一定程度上可降低血糖水平,其效果不如早期胰岛素强化治疗,且在改善胰岛β细胞功能和胰岛素抵抗方面的效果一般[11];而早期胰岛素强化治疗能够在短期内快速平稳降糖,并更好地改善胰岛β细胞功能、阻止胰岛素抵抗,故可减少大血管并发症的发生[12-13]。此外,胰岛素抵抗出现高胰岛素血症,会造成血脂增高[14],通过早期胰岛素强化治疗能够有效改善胰岛素抵抗情况,降低血糖水平,进而可对脂质代谢进行调节,迅速控制炎性反应,减少粥样硬化斑块的发生,避免冠心病等病症的发生。本研究结果显示,治疗后,2组FPG、2 hPBG、HbA1c、HOMA-IR、TC、TG、LDL-C水平和颈动脉IMT值及斑块检出率均较治疗前降低,2组FINS、HOMA-β、HDL-C水平均较治疗前上升,且观察组上述指标变化幅度大于对照组;观察组大血管并发症总发生率为3.00%,低于对照组的11.00%。这与上述结论相一致。
综上所述,早期胰岛素强化较口服降糖药物治疗2型糖尿病的临床效果更加显著,对血糖影响更为积极,值得临床推广应用。
