孕前体重指数、孕期体重增加与妊娠期并发症及妊娠结局的关系
2021-02-24冯银宏钱晶晶宋学军
冯银宏,钱晶晶,宋学军
(余姚市人民医院 妇产科,浙江 余姚315400)
近年来,孕产妇肥胖问题越来越受到医学界关注。研究调查显示,我国育龄期妇女平均体重及孕期体重均呈明显递增趋势[1]。孕前及孕期体重增加水平是评价孕产妇营养状况适宜程度的重要指标,也是产妇发生妊娠期并发症和不良妊娠结局的重要因素[2-3]。因此,加强孕妇围产期体重管控对于减少妊娠并发症的发生,改善母婴结局具有重要临床意义。鉴于此,本研究选取在余姚市人民医院门诊就诊并住院分娩的425 例初产妇,旨在探讨孕前体重指数(BMI) 和孕期体重增加(GWG)与妊娠期并发症及妊娠结局的关系,现报道如下。
1 资料与方法
1.1 临床资料
选取2017年1月—2019年8月在余姚市人民医院妇产科住院分娩的育龄期初产妇425 例作为研究对象,均为初次妊娠且为单胎活产,妊娠28 ~42 周。排除经产妇或多胎妊娠、孕前高血压、糖尿病、严重肝肾功能疾病、自身免疫系统疾病及资料不全者。本研究经医院伦理委员会审批,所有产妇签署知情同意书。
1.2 分组标准
1.2.1 BMI孕前BMI=体重(kg)/身高2(m2)。测量方法:清晨空腹下行体重、身高测量,体重值精确到0.1 kg,身高值精确到0.1 cm,共测量2 次,取平均值。将425 例产妇根据孕前BMI 分为:消瘦组162 例(BMI<18.5 kg/m2)、正常组145 例(BMI 18.5~25.0 kg/m2)、超重和肥胖组128 例(BMI 25.0~30.0 kg/m2为超重,BMI>30.0 kg/m2为肥胖)。
1.2.2 GWGGWG=分娩前体重(kg)-孕期体重(kg)。测量方法:孕前体重为初诊记录,分娩前体重由产科护士测量,共测量2 次,取平均值。孕期GWG 根据美国国家科学院(IOM)相关标准[4],消瘦孕妇孕期正常增重范围12.5~18.0 kg,正常孕妇孕期正常增重范围11.5~16.0 kg,超重孕妇孕期正常增重范围7.0~11.5 kg,肥胖孕妇孕期正常增重范围5.0~9.0 kg,将425 例产妇分为GWG 不足组127 例,GWG 正常组211 例,GWG 过度组87 例。
1.3 观察指标
1.3.1 妊娠期并发症包括妊娠期高血压、妊娠期糖尿病、产后出血、胎膜早破。
1.3.2 不良妊娠结局包括早产、巨大儿、剖宫产、新生儿窒息。
1.4 统计学方法
数据分析采用SPSS 21.0 统计软件。计数资料以率(%)表示,比较用χ2检验,进一步两两比较用χ2分割法;计量资料以均数±标准差(±s)表示,比较用方差分析,进一步两两比较用LSD-t检验,P<0.05 为差异有统计学意义。
2 结果
2.1 不同孕前BMI组孕妇及其新生儿体重
消瘦组、正常组、超重和肥胖组的孕前体重、分娩体重、GWG 及新生儿体重比较,经方差分析,差异均有统计学意义(P<0.05);消瘦组孕前体重、分娩体重及新生儿体重均低于正常组(P<0.05),GWG 高于正常组(P<0.05);而超重和肥胖组孕前体重、分娩体重及新生儿体重均高于正常 组(P<0.05),GWG低于正常组(P<0.05)。见表1。
2.2 不同GWG组孕妇及其新生儿体重
GWG 不足组、GWG 正常组、GWG 过度组孕前体重、分娩体重、GWG 及新生儿体重比较,经方差分析,差异均有统计学意义(P<0.05);GWG 不足组孕前体重、分娩体重、GWG 及新生儿体重均低于GWG 正常组(P<0.05);而GWG 过度组孕前体重、分娩体重、GWG 均高于GWG 正常组(P<0.05),新生儿体重低于GWG 正常组(P<0.05)。见表2。
表1 不同孕前BMI组孕妇及其新生儿体重比较 (kg,±s)
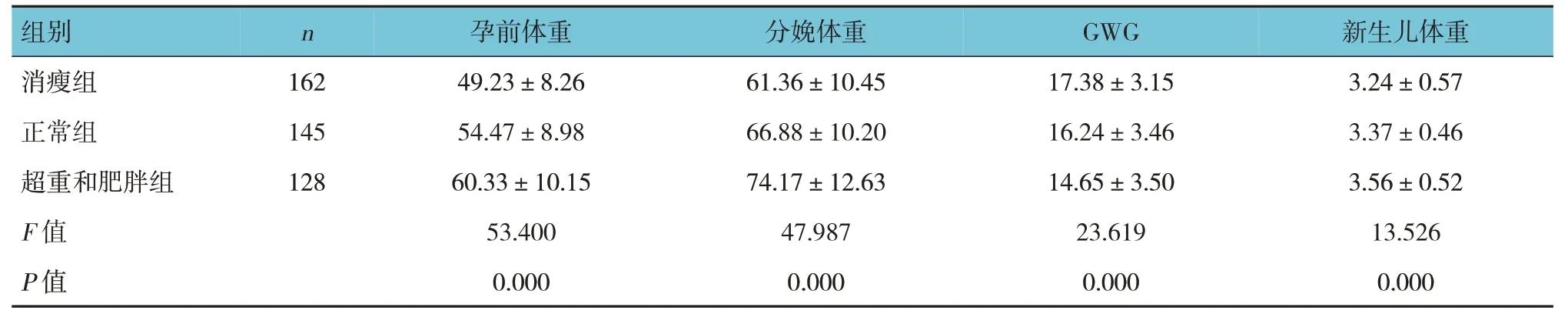
表1 不同孕前BMI组孕妇及其新生儿体重比较 (kg,±s)
组别n 孕前体重分娩体重GWG 新生儿体重消瘦组正常组超重和肥胖组F 值P 值162 145 128 49.23±8.26 54.47±8.98 60.33±10.15 53.400 0.000 61.36±10.45 66.88±10.20 74.17±12.63 47.987 0.000 17.38±3.15 16.24±3.46 14.65±3.50 23.619 0.000 3.24±0.57 3.37±0.46 3.56±0.52 13.526 0.000
表2 不同GWG组孕妇及其新生儿体重比较 (kg,±s)

表2 不同GWG组孕妇及其新生儿体重比较 (kg,±s)
组别n 孕前体重分娩体重GWG 新生儿体重GWG不足组GWG正常组GWG过度组F 值P 值127 211 87 52.26±3.35 54.15±3.48 55.89±3.87 28.101 0.000 64.14±4.51 67.43±4.66 70.24±5.07 45.006 0.000 11.29±4.36 14.20±4.13 16.13±4.77 34.675 0.000 3.19±0.45 3.38±0.51 3.23±0.44 7.171 0.000
2.3 不同孕前BMI组孕妇妊娠并发症和妊娠结局
消瘦组、正常组、超重和肥胖组的妊娠期并发症(妊娠高血压、妊娠糖尿病、产后出血、胎膜早破)和妊娠结局(新生儿窒息、巨大儿、低出生体重儿、剖宫产)发生率比较,经χ2检验,差异均有统计学意义(P<0.05)。与正常组比较,消瘦组妊娠高血压、胎膜早破及巨大儿发生率较低(P<0.05);新生儿窒息、低出生体重儿、剖宫产发生较率高(P<0.05)。超重和肥胖组妊娠期高血压、妊娠糖尿病、产后出血、胎膜早破、新生儿窒息、巨大儿、剖宫产发生率高于正常组(P<0.05),低出生体重儿发生率低于正常组(P<0.05)。见表3。
2.4 不同GWG组孕妇妊娠并发症和妊娠结局
GWG 不足组、GWG 正常组、GWG 过度组的妊娠期并发症(妊娠高血压、妊娠糖尿病、胎膜早破)和妊娠结局(新生儿窒息、巨大儿、低出生体重儿、剖宫产)发生率比较,经χ2检验,差异均有统计学意义(P<0.05)。3 组的产后出血发生率比较,差异无统计学意义(P<0.05)。与GWG 正常组比较,GWG 不足组胎膜早破、新生儿窒息、低出生体重儿、剖宫产发生率较高(P<0.05)。GWG 过度组妊娠期高血压、妊娠糖尿病、胎膜早破、巨大儿、剖宫产发生率高于GWG 正常组(P<0.05)。见表4。
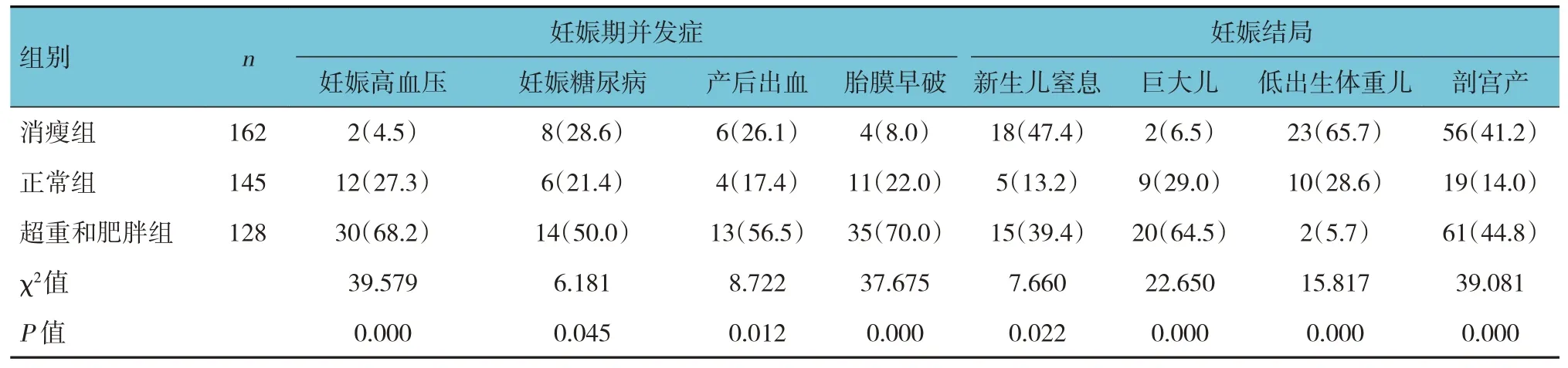
表3 不同孕前BMI组孕妇妊娠并发症和妊娠结局比较 例(%)
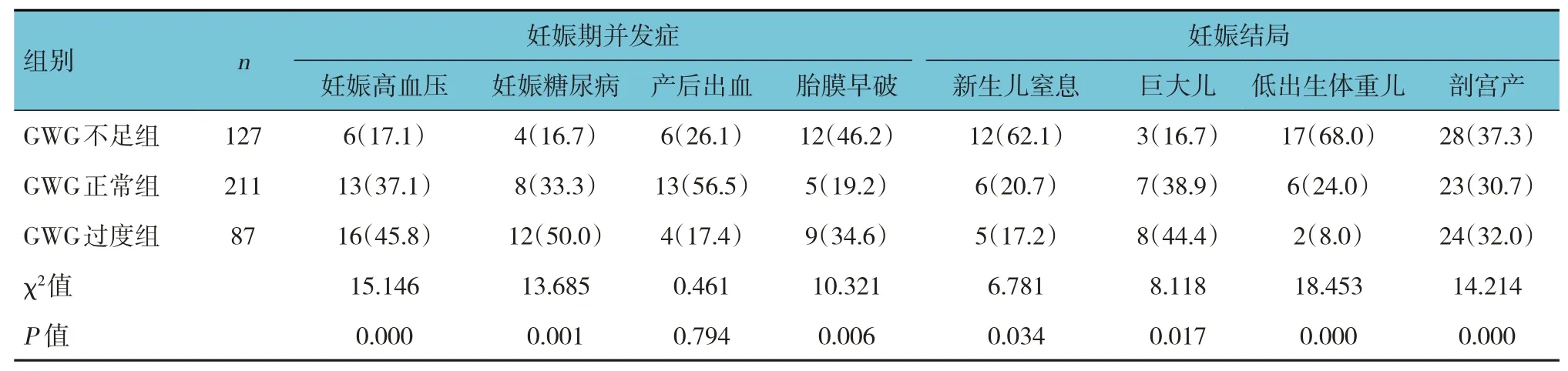
表4 不同GWG组孕妇妊娠并发症和妊娠结局比较 例(%)
3 讨论
随着人们物质生活水平的提高,孕妇普遍存在营养补充过度,加之妊娠期运动量减少,导致体重大幅度增加,进一步加剧机体脂质代谢异常,增加了妊娠期并发症,如妊娠期高血压、妊娠糖尿病的发生风险[5-7]。研究报道,GWG 过度增高的产妇,脂质代谢异常、胰岛素抵抗等不良现象的发生风险远高于体重适度增加的产妇[8-9]。由此可见,妊娠期体重过度增加与妊娠期并发症、妊娠结局密切相关。
超重或肥胖者常伴有内分泌代谢紊乱,导致体内炎症因子过氧化物酶释放增加,引起血管收缩、血小板聚集而诱发高血压[10-12]。王芳等[13]研究发现,孕前BMI<18.5 kg/m2是妊娠高血压疾病的保护因子,而孕前BMI>24.0 kg/m2及GWG 过度是发生妊娠高血压的独立危险因素。本研究发现,超重和肥胖组妊娠高血压发病率高于正常组;GWG 过度组高血压发病率高于GWG 正常组,说明超重或肥胖可增加妊娠高血压的发生风险。多项研究表明,孕前BMI 超重、肥胖及GWG 过度与妊娠期糖尿病的发病关系明确,为妊娠期糖尿病的独立危险因素。肥胖孕妇普遍存在脂肪酸代谢功能障碍,造成胰岛素抵抗,导致周围组织对胰岛素反应敏感性降低,从而增加了发生妊娠糖尿病的风险[14-16]。本研究结果显示,孕前超重、肥胖及GWG过度孕妇妊娠期糖尿病发病率明显升高。孕前BMI、GWG 与产后出血的相关性临床尚无统一定论。部分学者认为,孕前超重、肥胖及GWG 过度是产后出血的保护因子,考虑与肥胖患者血液黏稠度高有关[17-19]。另有学者认为,肥胖可增加孕产妇妊娠期相关并发症的发生风险,从而影响宫缩,导致剖宫产率明显升高,引起产后出血[20-22]。胎膜早剥与炎症反应密切相关,而妊娠进程可诱发炎症反应,BMI 越高,炎症反应发生风险越高,发生胎膜早剥的风险也随之增加。本研究发现,随着孕前BMI 增加及GWG 过度,产后出血、胎膜早破的发生率呈上升趋势,说明孕前超重、肥胖及GWG 过度可增加妊娠期并发症的发生风险。
研究报道,孕前超重、肥胖及GWG 过度会导致过量营养物质流入子宫,尤其是葡萄糖及脂肪酸通过胎盘转移至胎儿,导致胎儿生长过快及脂肪增加过度,从而增加了巨大儿的发生率[23-25]。有研究结发现,妊娠期体重增加与新生儿体重呈正相关,GWG 过度增加了巨大儿的发生风险,降低了低出生体重儿的风险。相反,GWG 低于IOM 推荐的范围会降低巨大儿的风险[26]。由此可见,妊娠期体重适度增加的产妇相关并发症较少,可获得较好的妊娠结局。本研究发现,孕前超重、肥胖及GWG 过度孕妇巨大儿、胎膜早破、剖宫产发生率升高,孕前消瘦及GWG 不足产妇新生儿窒息、低出生体重儿、剖宫产发生率升高。说明孕前BMI超重、肥胖及GWG 过度均会造成不良妊娠结局。因此,产妇应加强体重管理意识,严格遵循体重管理指南,在产科医师指导下备孕,以避免不良妊娠结局的发生。
综上所述,孕前肥胖、孕期体重增加过度均可导致妊娠期并发症及不良妊娠结局的发生,应加强孕妇营养评价和体重管理,合理控制孕前BMI及孕期体重增加。本研究局限性在于未纳入影响孕期体重增加的其他指标,如营养摄入、合并基础疾病、吸烟及心理因素;其次研究对象仅为本院就诊的孕妇,结果可能存在样本代表性偏差,笔者将在后期的研究中加以完善。
