多模态超声评估甲状腺微小乳头状癌颈部淋巴结转移的临床价值
2021-02-23章晓妍周敏俐杨江东
章晓妍 周敏俐 杨江东
甲状腺微小乳头状癌(papillary thyroid microcarcinoma,PTMC)是指肿瘤最大径≤1 cm的甲状腺乳头状癌(papillary thyroid carcinoma,PTC),其作为一种惰性肿瘤,预后较好[1]。但PTMC常伴有早期颈部淋巴结转移,并且颈部淋巴结转移被认为是PTMC局部复发的重要危险因素[2-3]。因此,对于PTMC患者,术前准确评估颈部淋巴结情况有助于临床选择合适的手术方式。超声检查是评估颈部淋巴结转移的重要影像学手段之一。PTMC的常规二维超声征象如微钙化、不规则边界等具有预测颈部淋巴结转移的临床价值[1,4]。但是其对颈部淋巴结转移诊断的敏感性较低,约为15%~30%[5]。国内外研究指出结节内的中央血流模式及结节的高弹性值是评估甲状腺癌的重要指标[6-7]。因此,本研究分析了PTMC的二维超声图像、剪切波弹性成像(SWE)及超微血管显像(SMI)技术模式的超声特征,探讨其与颈部淋巴结转移的相关性,为临床术前评估及术后干预提供方案。
1 对象和方法
1.1 对象 选取2017年5月至2019年8月永康市第一人民医院和浙江大学医学院附属第一医院经术后病理确诊的373例PTMC患者(384个病灶)的临床资料。纳入标准:术前行颈部多模态超声检查(二维超声、SMI、SWE);(2)术前结节均行超声引导下的细针穿刺(FNA)。排除图像质量不佳及临床影像资料不完整的29例,最终纳入324例患者(355个病灶,永康市第一人民医院213个,浙江大学医学院附属第一医院142个),其中252例患者进行了颈部中央区淋巴结清扫,72例患者进行了中央区和颈侧区淋巴结清扫。本研究经本院医学伦理委员会审批同意,患者均知情同意。
1.2 方法 使用Toshiba Aplio 500型高分辨率彩色多普勒超声诊断仪,线阵探头,频率为4~15 MHz,配有声辐射力脉冲VTIQ成像软件和SMI软件。
患者仰卧,颈部略垫高,充分暴露颈前区。选择甲状腺检查条件。二维超声检查:扫查目标结节,观察结节超声特征并记录结节数目、大小、形态、内部回声、边界、是否存在微钙化等。SMI检查:二维超声检查后行SMI检查,观察结节内血流分布情况。SWE检查:二维超声检查后在SWE模式下绘制感兴趣区,包含整个结节和周围组织,测定结节的弹性指数Emean。所有图像均由2位工作10年以上且能熟练应用上述技术的超声诊断医师进行图像分析,意见不统一时,共同讨论得出统一意见。
1.3 分型标准 血流的分型标准参考Kim等[8]半定量方法,对甲状腺实性结节血流模式进行分型:(1)无血流型:结节内未探及血流信号;(2)周边型:结节周边可见血流信号;(3)中央型:结节内可见血流信号;(4)混合型:结节周边及内部均可见血流信号。

2 结果
2.1 病理检查结果 经手术病理检查证实355个PTMC病灶中,144个(59.4%)发生中央区淋巴结转移,41个(11.5%)发生颈侧区淋巴结转移。
2.2 PTMC二维超声特征与颈部中央区、颈侧区淋巴结转移相关性的单因素分析 在预测颈部淋巴结转移的单因素分析中,肿瘤大小、肿瘤位置、微钙化、边缘、血流分型模式及Emean均与中央区淋巴结转移和颈侧区淋巴结转移相关(均P<0.05),见表1。
2.3 PTMC二维超声特征与颈部中央区、颈侧区淋巴结转移相关性的多因素logistic回归分析 在多因素回归分析中,微钙化、中央型血流及Emean是中央区淋巴结转移的独立危险因素;肿瘤大小、肿瘤位置、微钙化、边缘、中央型血流及Emean是颈侧区淋巴结转移的独立危险因素,见表2。
2.4 不同模式对超声检查PTMC颈部中央区区淋巴结转移的预测效能比较 从ROC曲线计算Emean预测中央区淋巴结转移的最佳截断值为125 kPa(图1)。根据最佳截断值计算不同超声模式预测颈部中央区淋巴结转移的效能。与二维超声模式相比,二维超声与SWE联合模式预测中央区淋巴结转移风险的灵敏度和阴性预测值较高,差异有统计学意义(P<0.05);二维超声与SMI联合模式预测中央区淋巴结转移风险的灵敏度和阳性预测值较高,差异有统计学意义(P<0.05);3者联合模式的灵敏度、特异度、阴性预测值、阳性预测值均高于其他模式,差异均有统计学意义(均P<0.05)。见表3。

表1 PTMC二维超声特征与颈部中央区淋巴结转移、颈侧区淋巴结转移的单因素分析[个(%)]

表2 PTMC二维超声特征与颈部中央区、颈侧区淋巴结转移的多因素logistic回归分析

图1 中央区淋巴结转移超声检查诊断ROC曲线
2.5 不同诊断模式对PTMC颈侧区淋巴结转移的预测效能比较 ROC曲线计算Emean预测颈侧区淋巴结转移的最佳截断值为129 kPa(图2)。与二维超声比较,二维超声与SWE联合模式预测颈侧区淋巴结转移风险的灵敏度、特异度、阳性预测值和阴性预测值较高,差异有统计学意义(P<0.05);二维超声与SMI联合模式预测颈侧区淋巴结转移风险的灵敏度较高,差异有统计学意义(P<0.05),3者联合模式的灵敏度、特异度、阴性预测值和阳性预测值均高于其他模式,差异有统计学意义(P<0.05)。见表 4。
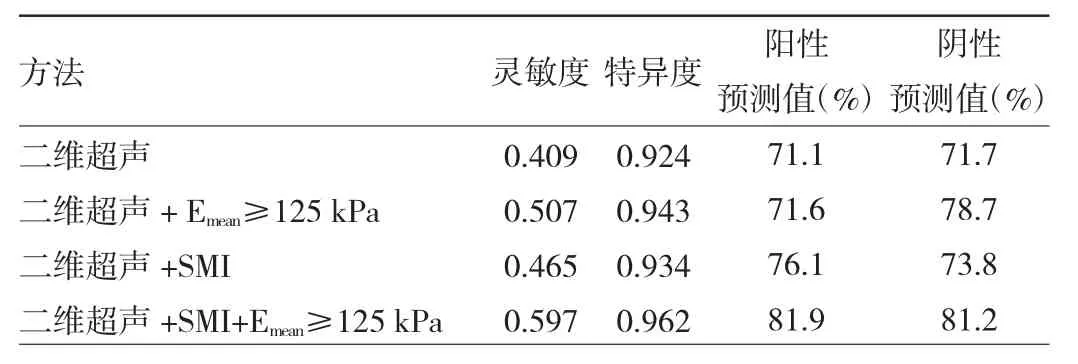
表3 不同诊断模式对PTMC颈部中央区淋巴结转移的预测效能

图2 颈侧区淋巴结转移超声检查的ROC曲线

表4 二维超声、SMI、SWE其联合模式对PTMC颈侧区淋巴结转移的预测效能
3 讨论
近年来,随着高分率超声及超声引导下穿刺活检技术的广泛使用,全球甲状腺癌检出率呈逐年上升趋势,尤其是PTMC。尽管PTMC预后较好,但其颈部淋巴结转移的发病率高达24%~64%。同时,颈部淋巴结转移也是PTMC患者复发和死亡的重要危险因素。手术切除原发灶及中央区淋巴结清扫是改善患者预后的关键。但是对于术前未发现中央区淋巴结转移的PTMC患者是否常规行颈部中央区淋巴结清扫尚存在较大争议。2015美国甲状腺协会(ATA)的指南建议,对于没有淋巴结转移的患者,单纯的腺叶切除术是安全的。因此准确预测PTMC患者术前颈部淋巴结情况是临床手术方式及术后管理的重要依据。
超声检查是PTMC术前颈部淋巴结情况评估的首选检查方法。本研究通过对355例PTMC的二维超声特征进行单因素分析得出肿瘤大小、肿瘤位置、微钙化、边缘均与中央区颈部淋巴结转移和颈侧区淋巴结转移相关,与Wei等[1]研究结果一致。同时本研究多因素回归分析结果显示微钙化是中央区淋巴结转移的独立危险因素。Huang等[9]对PTMC术前超声特诊进行多因素回归分析时同样得出微钙化是预测中央区淋巴结转移的独立危险因素,与本研究结果一致。对于颈侧区淋巴结转移,本研究得出肿瘤大小、肿瘤位置、微钙化为其独立危险因素。同时,本研究依据上述超声特征分别评估颈部中央区及颈侧区淋巴结转移的预测效能,结果表明,仅依据二维超声预测颈部淋巴结转移的灵敏度较低,中央区淋巴结仅为0.409,颈侧区淋巴结为0.707,与Park等[5]研究结果一致。
SMI是一种多普勒成像新技术,能够显示更多的微血管。本研究采用SMI技术分析PTMC的血流分型模式,并将其纳入预测PTMC颈部淋巴结转移评估指标,结果发现无论是在预测颈部中央区淋巴结转移还是颈侧区淋巴结转移,中央型血流均是独立危险因素。二维超声联合SMI将预测中央区淋巴结转移的灵敏度从0.409提升0.465,将预测颈侧区淋巴结转移的灵敏度从0.707提升至0.756。Hong等[10]报道采用CDFI技术检测的PTC血流分型和淋巴结转移无相关性,可能的原因是确定血流分型模式采用的技术不同,SMI技术较CDFI技术对微小血管的检测更敏感。同时,该研究认为超声造影表现为等或高增强的患者颈部淋巴结转移率高于低增强的患者。等或高增强的PTC意味着肿瘤组织内部血供较周围组织血供丰富,肿瘤的生物学行为可能受血供的影响。SMI与超声造影具有良好的一致性,相较于超声造影,SMI存在一定的优势,其无需应用对比剂,耗时短,更适合应用于临床日常筛查工作中[11-12]。
SWE技术可以有效的反映组织弹性特征。生物力学研究证实甲状腺恶性结节的弹性值要高于甲状腺正常实质和良性结节[13]。Jung等[14]报道指出Emean与Emax均可以用于评估PTC中央区淋巴结转移情况,弹性指数Emean预测PTC中央区淋巴结转移的准确性高于弹性指数Emax。基于此本研究采用弹性指数Emean预测PTMC颈部淋巴结转移情况。本研究发现PTMC的高弹性值Emean与中央和颈侧区淋巴结转移独立相关。与单纯二维超声相比,二维超声与SWE联合模式可以提高对颈部淋巴结转移的预测价值。在预测颈部中央区淋巴结转移时,二维超声和SWE联合模式可将灵敏度由0.409提高到0.507;在预测颈侧区淋巴结转移时,二维超声和SWE联合模式可将灵敏度由0.707提高到0.805。Park等[5]在一项包含363例甲状腺乳头状癌的研究中表明剪切波弹性成像可以提高对颈淋巴结转移的预测能力。张微等[15]研究表明甲状腺癌超声弹性指数比值在有淋巴结转移和无淋巴结转移中的差异有统计学意义,上述报道均与本研究结果一致。细胞外基质交联是癌细胞生物学的重要组成部分,与组织纤维化中的组织硬化有关。组织纤维化通过调节可溶因子来影响肿瘤进展,这些可溶因子可诱导炎症和血管生成,并刺激细胞生长和侵袭[16-17]。依据SWE技术检测肿瘤组织的的硬度可以反映细胞增殖和纤维化的进展,预测淋巴结转移。
综上所述,PTMC表现出中央型血流及高弹性指数的超声特征是颈部淋巴结转移的独立危险因素,与二维超声联合使用可以提高淋巴结转移预测效能。但是本研究仍有些不足之处:(1)本研究为回顾性研究,纳入的样本量较少;(2)本研究对SWE及SMI的检查存在主观性,未进行观察者之间的比较。
