nSIMV或NIPPV联合咖啡因在重度ARDS早产儿撤机后的应用研究
2021-02-22梁格王军王伟
梁格,王军,王伟
(1.徐州医科大学附属儿童医院,江苏 徐州221000;2. 徐州医科大学附属医院,江苏 徐州221000)
Abstrac: Objective To compare the effects of nasal simultaneous intermittent mandatory ventilation (nSIMV)and nasal intermittent positive pressure ventilation (NIPPV) combined with caffeine on premature infants with severe acute respiratory distress syndrome (ARDS) after weaning. Methods The clinical data of 87 cases of severe ARDS of premature infants admitted to our hospital from March 2018 to March 2019 were treated with mechanical ventilation.Among them, 41 cases were treated with nSIMV combined with caffeine as group A after weaning, and the rest 46 cases were treated with NIPPV combined with caffeine as group B. The success rates of weaning and rescue, respiratory support time, total hospitalization time, blood gas analysis index changes, and complication rates were compared. Results Six cases died in group A (2 died within 72 hours after the first weaning, 4 died 72 hours after the first weaning), and 1 case died in group B (within 72 hours after the first weaning).The success rates of weaning and rescue in group B were higher than those in group A (P <0.05). Respiratory support time and total hospitalization time in group B were shorter than those in group A (P <0.05). The values of pH and PaO2 in group B were higher than those in group A after 72 hours (P <0.05), and the values of carbon dioxide (PaCO2) and concentration of inhaled oxygen (FiO2) after 72 hours were lower than those in group A(P <0.05). In group A, The pH after 48 hours and PaO2 after 48 and 72 hours were higher than those at the first time of weaning, which after 72 hours were higher than those after 24 hours, and the PaCO2 after 48 and 72 hours were lower than those at the first time of weaning and after 24 hours, and the FiO2 after 72 hours was lower than those at the first time of weaning and after 24 and 48 hours (P <0.05). In group B, the pH and PaO2 after 48 and 72 hours were higher than those at the first time of weaning, and those after 72 hours were higher than those after 48 hours, and the PaCO2 levels after 48 and 72 hours were lower than those at the first time of weaning and after 24 hours, and the PaCO2 level after 72 hours was lower than that after 48 hours, and the FiO2 level after 72 hours was lower than those at the first time of weaning and after 24 and 48 hours (P <0.05). The incidence of total complications in group B was lower than that in group A(P <0.05).Conclusion NIPPV combined with caffeine is recommended for premature infants with severe ARDS after weaning.Compared with nSIMV combined with caffeine, NIPPV combined with caffeine can improve weaning success rate and cure success rate, accelerate recovery, and improve blood gas analysis indexes, which can help control the risk of complications.
急性呼吸窘迫综合征(acute respiratory distress syndrome, ARDS)是新生儿尤其是早产儿中的常见病,以顽固性低氧血症为显著特征,临床治疗难度大且病死率高,是目前我国严重威胁新生儿生命安全的临床综合征类型之一。据统计,新生儿ARDS的发病率约为0.7%~4.2%,在早产儿中的发病率更高,约为11%[1]。另有报道显示[2],早产儿ARDS 的病死率约为40%~70%,证明该疾病的危害严重。机械通气是重度ARDS 早产儿常用的治疗方案,可为患儿提供通气支持,维持正常的呼吸状态,但不宜长时间机械通气。而ARDS 撤机后的通气支持方案一直是临床医师关注的重点问题[3-4]。研究认为[5],鼻塞式同步间歇指令通气(nasal synchronized intermittent mandatory ventilation, nSIMV)在ARDS 新生儿撤机后的应用相较于经鼻持续气道正压通气(nasal-continuous positiveairway pressure, NCPAP) 有优势,而经鼻间歇正压通气(nasal intermittent positive pres-sure ventilation, NIPPV)是NCPAP 的 一种增强模式,包含了同步间歇指令通气和NCPAP[6]。但关于nSIMV 与NCPAP 在重度ARDS 早产儿撤机后的应用对比报道尚少。咖啡因属于甲基黄嘌呤类药物,可兴奋呼吸中枢,解除呼吸抑制,是早产儿ARDS 常用的药物[7]。鉴于此,本研究回顾性分析nSIMV 或NIPPV 联合咖啡因治疗重度ARDS 早产儿撤机后的作用,现报道如下。
1 资料与方法
1.1 临床资料
选取2018年3月—2019年3月徐州医科大学附属儿童医院收治的87例重度ARDS早产儿临床资料。均实施机械通气,其中,41 例撤机后接受nSIMV 联合咖啡因治疗(A组),46例撤机后接受NIPPV 联合咖啡因治疗(B 组)。A 组男婴24 例,女婴17 例;出生日龄2 h 至12 d,平均(4.12±1.05)d;出生体重1 120~2 450 g,平均(1 896.71±144.83)g;出生孕周28~36 周,平均(31.32±2.07)周;X 射线片示双肺透亮度低、呈毛玻璃状,肺部可见小点片状或斑片状阴影32 例,可见支气管充气征29 例,呈白肺改变20 例;病因:宫内窘迫20例,新生儿窒息17 例,羊水吸入10 例,其他3 例。A 组母体情况:年龄20~41 岁,平均(29.75±4.03)岁;初产妇18 例,经产妇23 例;妊娠期高血压12 例,妊娠期糖尿病10 例,胎膜早破8例,剖宫产10例,中转剖宫产5 例,均为单胎。B 组男婴28 例,女婴18 例;出生日龄2 h 至12 d,平均(4.14±1.03)d;出生体重1 100~2 460 g,平均(1 902.14±145.67)g;出生孕周28~36 周,平均(31.30±2.12)周;X 射线片示双肺透亮度低、呈毛玻璃状,34 例肺部可见小点片状或斑片状阴影,31 例可见支气管充气征,22 例呈白肺改变;病因:宫内窘迫22例,新生儿窒息20 例,羊水吸入11 例,其他4 例。B 组母体情况:年龄21~43 岁,平均(29.98±4.12)岁;初产妇21例,经产妇25例;妊娠期高血压15例,妊娠期糖尿病11 例,胎膜早破10 例,剖宫产12 例,中转剖宫产5 例,均为单胎。两组基线资料数据比较差异无统计学意义(P>0.05),具有可比性。
纳入标准:①出生孕周均<37周;②证实为重度ARDS[8]:动脉氧分压(PaO2)/吸入氧浓度(FiO2)≤100 mmHg,且呼气末正压(PEEP)≥5 cmH2O;③实施机械通气,且均有撤机指征;④撤机前均接受咖啡因治疗,nSIMV 或NIPPV 治疗;⑤有完整的临床资料。排除标准:①中转至上级医院者;②家属主动放弃治疗者;③伴有先天性发育畸形或功能障碍者;④存在缺血缺氧性脑病、脑瘫等;⑤伴有严重感染者;⑥存在肺出血、胎粪吸入症状等。
1.2 方法
A 组均给予nSIMV 通气支持治疗,采用德国西门子公司的婴儿型Servo-i 德尔格婴儿呼吸机治疗,有自动漏气补偿功能,与无创机械通气双鼻塞相连接,选择SIMV 模式,参数设置:呼吸频率30~45次/min,吸气峰压10~20 cmH2O (1=0.098 kPa),PEEP 4~6 cmH2O,流 量4~8 L/min,FiO20.21~0.50,需保持血氧饱和度维持在90%~94%。治疗期间若参数下降至FiO2<0.4 且平均气道压<8 cmH2O,PEEP≤3 cmH2O 可停止使用通气支持治疗,换为鼻导管吸氧治疗。
B组给予NIPPV治疗,采用美国伟康公司的双水平气道正压自主呼吸与定时模式(S/T)型呼吸机治疗,采用鼻罩或口鼻面罩给予通气支持,初始参数:吸气压力5~10 cmH2O,呼吸压力2~3 cmH2O,FiO235%~50%,待患儿适应后可将吸气压力增加至12~18 cmH2O,呼气压力增加至6~8 cmH2O,备用支持频率设计为14次/min,经皮血氧饱和度需超过90%。
患儿均给予咖啡因治疗,取咖啡因(枸橼酸咖啡因注射液(意大利凯西制药公司,批准文号:H20130109,规格:1 ml∶20 mg),负荷量20 mg/kg,24 h后维持剂量5 mg/(kg·d),使用微量泵静脉注射30 min,1 次/d。患儿在治疗期间若出现以下情况需转为机械通气:①严重呼吸困难;②不能耐受;③气道分泌物增多;④血流动力学持续不稳定;⑤意识障碍;⑥pH 值<7.30,且动脉二氧化碳分压(PaCO2)持续性进行性上升;⑦上消化道严重出血。
1.3 观察指标
将撤机后通过基础对症支持治疗患儿的症状逐渐缓解,体征逐渐恢复正常,无需再次气管插管实施机械通气治疗者记为撤机成功,计算撤机成功率;将经过各种对症支持治疗后患儿存活者记为救治成功,计算救治成功率。比较两组救治成功患儿呼吸支持时间、总住院时间。采用动脉血气分析仪检测两组患儿首次撤机时24 h 后、48 h 后、72 h 后血气分析指标变化,包括pH值、PaO2、PaCO2、FiO2。统计治疗期间患儿出现的并发症,包括气漏、肺部感染、支气管肺发育不良、肺出血、颅内出血、视网膜病变(ROP)、持续肺动脉高压(PPHN)等,比较两组患儿并发症发生率。
1.4 统计学方法
数据分析采用SPSS 25.0 统计软件,计量资料以均数±标准差(±s)表示,比较用t检验或配对t检验,计数资料以率(%)表示,比较用χ2检验或Fisher's确切概率法,P<0.05为差异有统计学意义。
2 结果
2.1 撤机成功率和救治成功率比较
A 组有6 例患儿死亡,2 例死于首次撤机后24 h内(均再上机,但由于并发呼吸衰竭抢救无效死亡)、4 例死于首次撤机后24~48 h 后(均再上机,但由于并发呼吸衰竭、持续肺动脉高压等抢救无效死亡);B 组有1 例患儿死亡(死于首次撤机后24 h 内,再上机,但由于并发呼吸衰竭、抢救无效死亡)。B 组撤机成功率和救治成功率均高于A 组(P<0.05)。见表1。
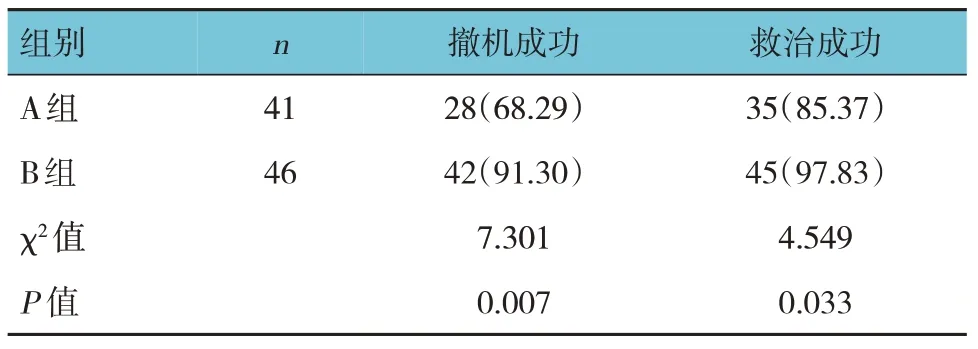
表1 两组撤机成功率和救治成功率比较 例(%)
2.2 救治成功患儿呼吸支持时间、总住院时间的比较
B 组救治成功患儿呼吸支持时间、总住院时间均短于A 组(P<0.05)。见表2。
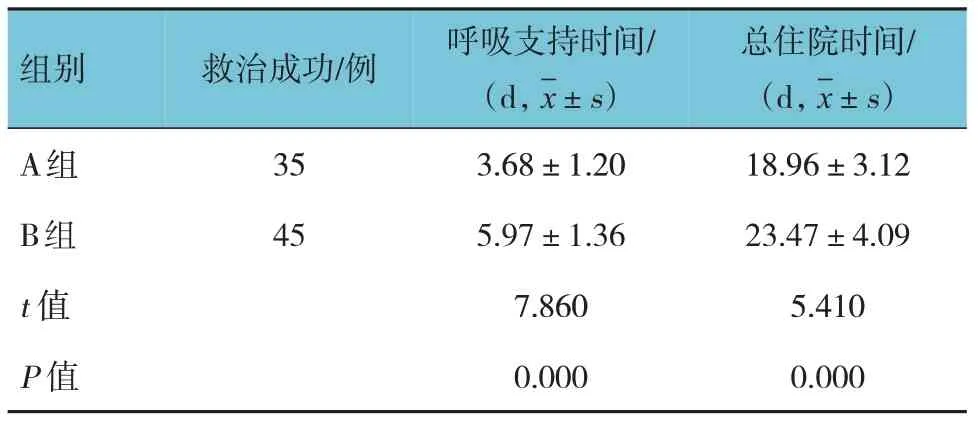
表2 两组救治成功患儿呼吸支持时间、总住院时间比较
2.3 血气分析指标变化比较
首次撤机时A 组41 例存活,B 组46 例存活;24 h 后A 组39 例存活,B 组45 例存活;48 h 后A 组35 例存活,B 组45 例存活;72 h 后A 组35 例存活,B 组45 例存活。
A 组与B 组72 h 后pH 值、PaO2比较,采用独立样本t检验,差异有统计学意义(t=3.776 和3.446,P=0.000和0.001),B组均高于A组;A组与B组72 h后PaCO2、FiO2比较,采用独立样本t检验,差异有统计学意义(t=4.989和4.812,均P=0.000),B组均低于A 组。A 组本组内比较,采用配对t检验,72 h后pH 值高于首次撤机时(t=3.912,P=0.000);48 h、72 h 后PaO2高于首次撤机时(t=2.037 和3.525,P=0.045 和0.001),72 h 后高于24 h和48 h后(t=2.792和2.350,P=0.007和0.022);48 h、72 h后PaCO2低于首次撤机时(t=3.874 和2.812,均P=0.000);72 h后FiO2低于首次撤机时、24 h、48 h后(t=2.781、2.846和2.075,P=0.007、0.006和0.042)。B组本组内比较,采用配对t检验,48 h、72 h后pH值高于首次撤机时(t=3.007 和6.553,均P=0.004);48 h、72 h后PaO2高于首次撤机时(t=3.040 和7.050,P=0.003 和0.000);72 h 后pH 值、PaO2高于24 h(t=6.222 和5.169,均P=0.000),72 h 后pH 值、PaO2高于48 h 后(t=4.287 和6.222,均P=0.000),48 h、72 h 后PaCO2低于首次撤机时(t=6.577和9.448,均P=0.000)、24 h后(t=5.885 和8.553,均P=0.000),且72 h 后PaCO2低于48 h 后(t=2.659,P=0.009);72 h 后FiO2低于首次撤机时、24 h、48 h 后(t=6.345、7.276 和6.037,均P=0.000)。见表3和图1~4。
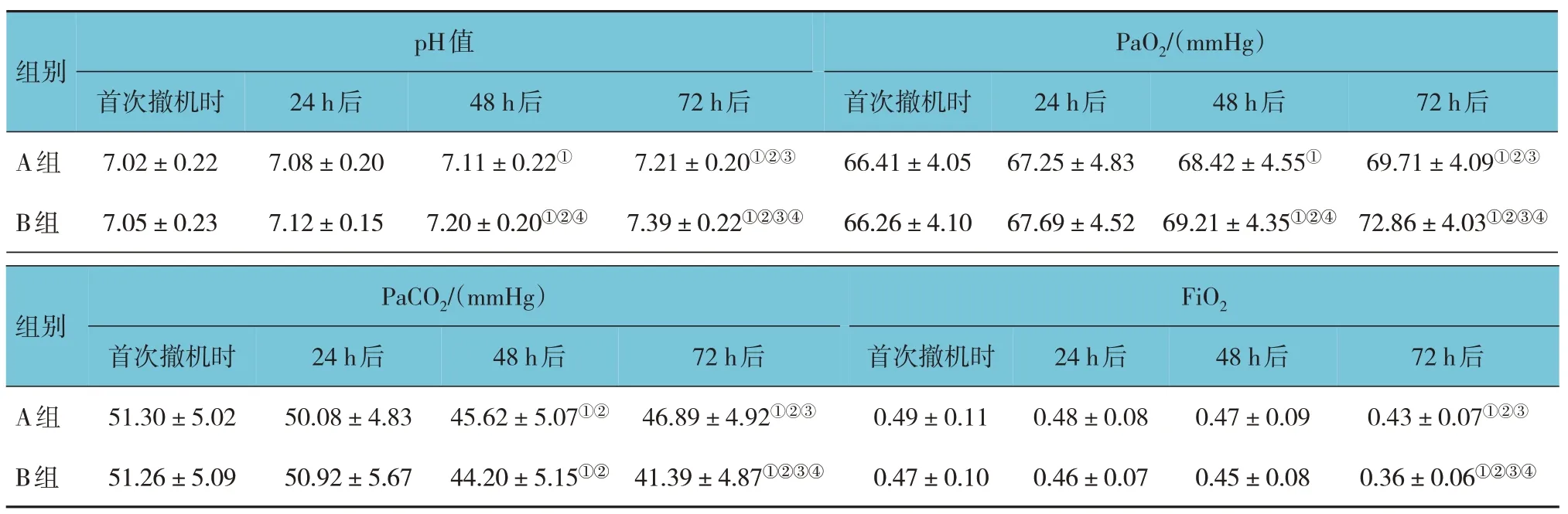
表3 两组血气分析指标变化比较 (-x± s)
2.4 并发症发生率比较
两组均无ROP 并发症。两组总并发症发生率比较,差异有统计学意义(P<0.05),B 组低于A组。见表4。
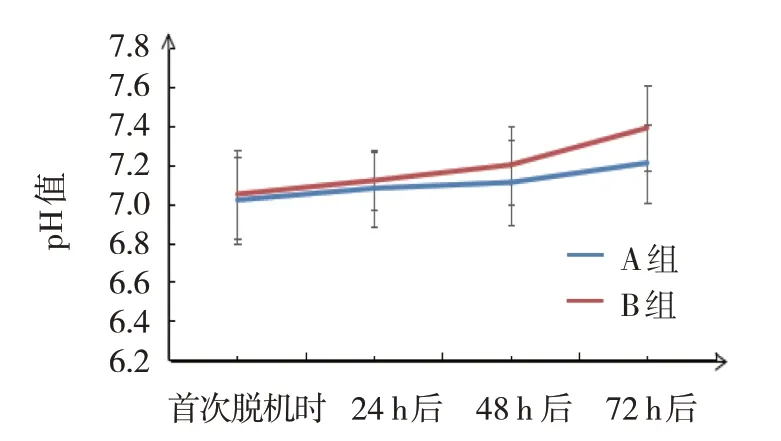
图1 两组pH值变化趋势
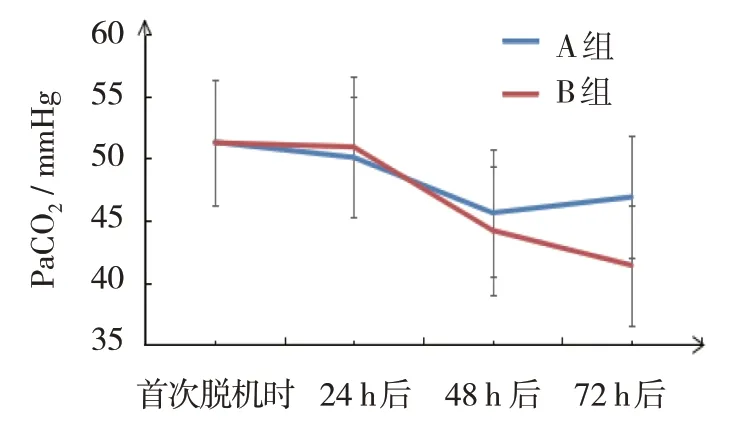
图2 两组PaO2变化趋势
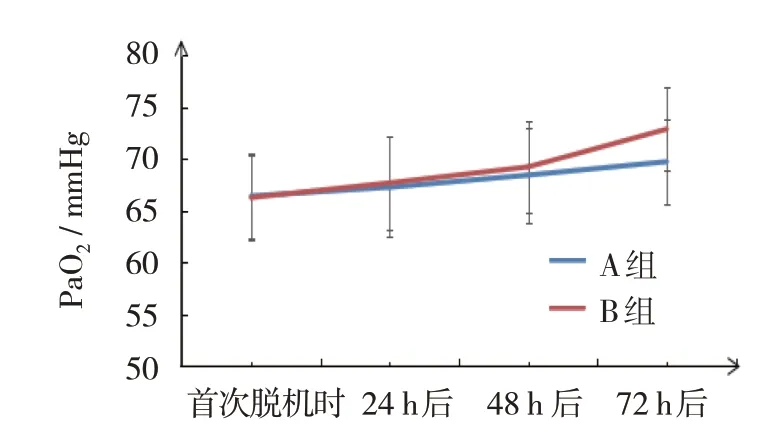
图3 两组PaCO2变化趋势
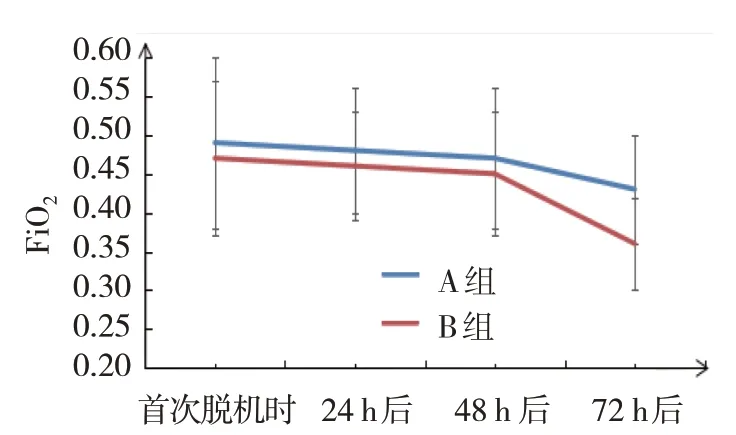
图4 两组FiO2变化趋势

表4 两组并发症发生率比较 例(%)
3 讨论
早产儿是由多种因素引起的,多数早产儿出生体重低,器官功能和适应能力相对较差。研究指出[9],早产儿肺功能较弱,ARDS、呼吸衰竭等呼吸道急危重症的发生风险较高,需加强重视力度。机械通气支持虽然是重度ARDS 早产儿常用的治疗手段,可满足患儿呼吸支持治疗的需求,但是长时间机械通气治疗容易出现肺部感染、氧中毒等并发症,还可影响患儿膈肌功能的发育,导致撤机困难,对患儿造成严重的伤害,因此国内外该领域的学者均主张积极辨别撤机指征,尽可能缩短机械通气时间[10-12]。而重度ARDS 早产儿撤机后仍需接受无创通气支持治疗以确保顺利撤机。nSIMV 和NIPPV 均是目前临床常用的重度ARDS 早产儿撤机后无创通气支持疗法,但关于两者分别与咖啡因联用的效果及作用优劣仍需进一步对比分析。
本研究结果显示,A 组6 例患儿死亡,B 组1例患儿死亡,B 组撤机成功率和救治成功率高于A组,证实NIPPV 联合咖啡因有助于提高重度ARDS早产儿的撤机成功率和救治成功率,相较于nSIMV模式联合咖啡因的作用更佳。此外,救治成功患儿的呼吸支持时间和总住院时间的比较,B 组均短于A 组,表明NIPPV 联合咖啡因有利于加快恢复。咖啡因可对呼吸中枢产生刺激,发挥兴奋呼吸的作用,且还可解除呼吸抑制,有研究显示与氨茶碱相比较,枸橼酸咖啡因对早产儿呼吸暂停的缓解作用更佳[13]。在重度ARDS 早产儿撤机后应用该药物可与通气支持疗法共同发挥积极的作用,达到辅助治疗的目的。nSIMV 模式可通过非侵入性途径为患儿提供稳定的呼气末正压通气支持,再扩张小气道,减轻肺泡萎缩,减少呼吸功,维持有效的呼吸支持治疗,对改善重度ARDS 早产儿的预后具有积极的作用[14]。NIPPV 是NCPAP 的增强模式,NCPAP 可由于持续气道正压导致肺泡功能残气量充足,气流触发自主呼吸,维持正常的呼吸功能,但其吸气道压力不足且对自主呼吸的触发作用有待加强,在重度ARDS 患儿中很有可能导致反复呼吸暂停进而使得撤机失败,而NIPPV 则可增加功能残气量,为患儿提供物理性的正压通气,促使呼吸道扩张,且还可增强对自主呼吸的触发作用,弥补NCPAP 的不足[15-16]。有研究显示[17],NIPPV 在重度ARDS 早产儿治疗期间可降低呼吸功,还可增加气体交换,效果直接,成效良好。另有报道显示[18],NIPPV 通气支持模式结合了nSIMV 和NCPAP 的作用,可充分利用两者的优势,既可减少呼吸功,控制肺泡萎缩,再扩张小气道,又可强力触发自主呼吸,增加肺泡功能残气量。结合上述分析可知,在重度ARDS 早产儿撤机后NIPPV的应用效果明显优于nSIMV,且将其与咖啡因联用的作用更佳。本研究中撤机后B 组血气分析指标均逐渐改善,且优于A 组撤机72 h 后的血气分析指标水平,也证实NIPPV 联合咖啡因对重度ARDS 早产儿撤机后血气分析指标的改善作用更佳。
另外,本研究两组总并发症发生率B 组为4.35%,明显低于A 组的21.95%,可知NIPPV 联合咖啡因在重度ARDS 早产儿撤机后应用有助于控制并发症的发生风险,且相较于nSIMV 联合咖啡因的作用更佳。NIPPV 联合咖啡因有助于加快重度ARDS 早产儿撤机后自主功能的恢复,且还可增强肺部通气与换气功能,自主呼吸功能的逐步恢复则有利于增强自身耐受力,加快康复,故各项并发症的发生风险可得到有效控制,患儿总并发症发生率显著下降。
综上所述,建议在重度ARDS 早产儿撤机后联合应用NIPPV 与咖啡因,可提高撤机成功率与救治成功率,缩短通气支持时间和总住院时间,还可改善血气分析指标,降低并发症发生风险,且相比于nSIMV 联合咖啡因作用更佳,优势更明显,值得推广。
