《中国痔病诊疗指南(2020)》解读及其与欧美指南的对比
2021-02-19胡邦邹齐陆立任东林
胡邦 邹齐 陆立 任东林
痔作为临床常见的肛肠疾病,一般由肛垫的病理性肥大和支撑组织减弱以及内括约肌痉挛引起[1]。常见的不良生活方式(吸烟、饮酒、辛辣饮食、久站久行等)以及错误的排便习惯均会增加痔的患病风险[2],我国城市居民痔的发病率高达50.28%[3]。痔在临床常表现为出血、肿胀、脱出、疼痛、瘙痒和肛门不适等,严重影响患者的生活质量;痔的反复发作进一步诱发继发性贫血,严重的甚至会导致大出血,临床诊治不及时会对患者的生命健康造成威胁[4-5]。临床对于痔的治疗方法较多,适应证及禁忌证方面有较大差异,治疗不当也会诱发严重的并发症和后遗症[6]。
为规范痔的临床诊疗原则,中华医学会外科学分会结直肠肛门外科学组、中华中医药学会肛肠病专业委员会、中国中西医结合学会大肠肛门病专业委员会在2006年共同撰写发布了《痔临床诊治指南(2006版)》(以下简称06版指南),对指导痔的临床诊疗具有重要意义,但同时也存在缺乏循证证据和指南形成方法,未对专家意见进行证据评级和推荐强度分级等问题。随着痔诊疗技术的发展,国外近几年均更新发布了痔诊疗指南,包括美国结肠和直肠外科医师学会(ASCRS)发布的2018版《痔病管理临床实践指南》[7]、欧洲结直肠病学会(ESCP)发布的2020版《痔病治疗指南》[8]以及意大利结直肠外科学会(SICCR)发布的2020版《痔病的管理和治疗共识》[9]。而中国06版指南发表至今已近15年,因此,中国痔诊疗指南的更新显得十分必要。
中国中西医结合学会大肠肛门病专业委员会组织国内普外科、肛肠科、中医科等领域专家,基于循证医学证据、国内外近期发布的痔诊疗指南和研究数据,结合近年来中国痔诊疗的实践经验,反复商讨制定了《中国痔病诊疗指南(2020)》[10](以下简称20版指南)。该版指南在痔的临床诊断及治疗方法方面都进行了更新,同时针对重要的临床诊断、治疗方法均给出了明确的专家推荐意见。20版指南参考近年发布的国外指南,建立严谨的证据分级系统,结合中国国情和治疗经验,纳入中医辨证治疗,强调痔病的预防和保守治疗,不主张过度的器械和手术治疗。
本文围绕20版指南给出的推荐意见及其相较于06版指南的更新要点,结合国外指南最新进展进行全面详细的解读。
一、指南方法学及推荐意见
20版指南采用JBI证据预分级系统(2014版)进行证据分级,将证据等级划分为1~5级,同时根据证据FAME结构(即证据的有效性、可行性、适宜性和临床意义),由专家团队共同商议给出推荐强度分级:A级推荐(强推荐),B级推荐(弱推荐)。推荐意见的评定遵照循证证据优先、高质量证据优先、证据发表时间优先和国内指南优先的原则。20版指南形成26条专家推荐意见(表1),为临床痔病诊疗提供参考。

表1 《中国痔病诊疗指南(2020)》推荐意见总结
证据等级1~5级分别为RCT/试验性研究、类试验性研究、观察性-分析性研究、观察性-描述性研究、专家意见/基础研究。推荐强度分别为A级推荐(强推荐),B级推荐(弱推荐)。
二、病史诊断
06版指南对于痔的诊断主要是强调痔的临床表现及检查方法,并未提及病史诊断。然而,病史特点是明确诊断的重要手段,尤其痔的症状繁杂,且多数以影响患者生活质量为主[6],病史信息可以帮助临床明确疾病特征,进而可以帮助选择合适的治疗时机及制定正确的治疗方案。2020 SICCR共识声明强调诊断痔病时应收集病史信息,关注痔病相关风险因素:便秘、低纤维饮食、久坐不动的生活方式和怀孕等[9],同时应考虑患者是否具有长期或控制不良的门静脉高压病史,以区分痔病与肛肠静脉曲张[11]。2018ASCRS实践指南以及2020 ESCP治疗指南也给出了类似的推荐意见(表2)。

表2 病史诊断更新要点
20版指南综合国外指南意见,针对痔病的病史诊断给出了明确的推荐意见(表2)。指南强调在体格检查前需要明确五个方面的病史信息:病情(主诉症状)、饮食和生活习惯、既往病史、用药史(抗凝药、降压药和降糖药)以及孕产史和月经情况(女性患者)[10]。
三、治疗方案
临床依据痔的诊断结果,对不同类型的痔给出不同治疗方案,但包括特殊痔患者在内,均首先提倡保守治疗。20版指南结合中国国情和治疗经验,强调痔病的预防和保守治疗,不主张过度的器械和手术治疗。同时,参考2020 ESCP治疗指南中的Ⅰ~Ⅳ度痔分类治疗流程图[8],20版指南纳入痔病诊疗路径(图1)[10],为临床痔病诊疗提供清晰直观的流程参考。
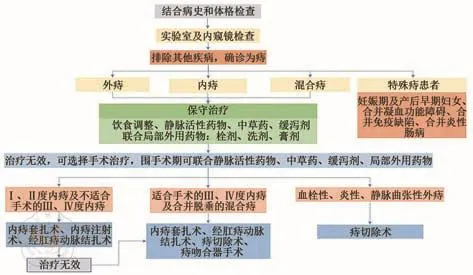
图1 痔诊疗流程[10]
(一)保守治疗
20版指南纳入的保守治疗包括饮食疗法、坐浴、磁疗及静脉活性药物、缓泻剂等药物疗法,各部分相较于06版指南均有内容更新。值得关注的是,20版指南对药物疗法进行了详细的分类并补充了相关循证证据,其中柑橘黄酮片(纯化微粒化黄酮成分,MPFF)作为首选的静脉活性药物被推荐用于治疗Ⅰ~Ⅳ度痔患者,同时MPFF还被推荐作为辅助药物用于器械疗法和手术疗法。
1.坐浴
坐浴是用于治疗肛门疾病的传统疗法,临床医师常将其与中药熏蒸结合用于痔病的治疗[12]。06版指南认为“肛门周围清洁和坐浴等对各类痔的治疗都是有效的”,但目前尚无RCT研究明确温水坐浴或中药熏蒸对痔病的治疗作用,同时治疗不当会引起一系列并发症,包括疱疹传染、母婴新生儿链球菌暴发和皮肤灼伤等[13]。20版指南基于目前尚缺乏高质量RCT支持坐浴的有效性的证据,未将坐浴纳入推荐意见,同样2020 SICCR共识声明也对坐浴疗法在痔病中的应用持保留意见(表3)。

表3 保守治疗更新要点

续表
2.磁疗
磁疗在国内应用有一定的经验[14]。主要作用原理是通过磁疗棒产生的横向、竖向磁场改善局部微循环障碍,纠正组织缺血、缺氧,促进渗出物吸收,消除炎症。磁疗在各种常见病、多发病中均有良好的应用效果,随着科学技术的进步,磁疗法的适应证也在不断拓展[14]。06版指南中未涉及到磁疗的相关推荐。20版指南关注到磁疗对痔病急性发作期、术后水肿、疼痛等症状有改善作用,但由于目前仍缺乏RCT证实磁疗在改善痔病相关症状中的作用,未将磁疗纳入推荐意见(表3)。
3.缓泻剂
临床研究结果显示,口服纤维类缓泻剂可缓解痔病患者的出血症状[15],20版指南基于临床系统评价结果,将纤维素类缓泻剂纳入推荐意见(表3)。虽然临床研究证据较少,但2020 ESCP治疗指南和2020 SICCR共识声明推荐纤维缓泻剂可减少痔病患者的出血风险[8-9]。
4.静脉活性药物
静脉活性药物是一类异质性药物,由植物提取物或合成化合物组成,可通过改善静脉张力,稳定毛细血管通透性并增加淋巴引流缓解急性和慢性痔病症状[16]。常用的静脉活性药包括MPFF、地奥司明、羟苯磺酸钙、O-(β-羟乙基)-芸香苷和碧萝芷等,其中MPFF的作用机制确切,临床研究充分,是最具代表性的药物。
MPFF提取自天然柑橘,是地奥司明(90%)和其他活性黄酮类化合物(橙皮苷,异夜漆树苷,里那苷及香叶木素,10%)经微粒化工艺制作而成的复方制剂,药物颗粒直径小于2 μm,药物吸收率较地奥司明更高(57.9%vs.32.7%)[17]。动物实验数据表明,MPFF较地奥司明在抗炎、改善血管微循环等方面具有更显著的作用[18-19]。在痔病患者中进行的临床研究显示,MPFF起效迅速,用药后2天即可显著缓解痔急性发作引起的出血,疼痛,肛门瘙痒等症状[20]。相较于地奥司明,MPFF显著减轻痔病疼痛及急性发作次数[21]。同时,MPFF治疗2个月可有效减少症状性痔病患者复发,包括显著减少痔病急性发作次数及显著缩短急性发作持续时间[22]。荟萃分析显示,以MPFF为代表的静脉活性药物可降低47%的痔病复发风险[23]。对于需要器械及手术治疗的痔病患者,MPFF联合治疗可显著改善患者临床预后指标,包括术后出血及术后疼痛情况[24-26]。
基于充分的临床研究证据,20版指南推荐MPFF作为首选的静脉活性药物用于治疗Ⅰ~Ⅳ度痔患者,同时MPFF可作为器械疗法和手术疗法的辅助药物,辅助痔患者改善术后症状(表3)。
5.局部外用药
痔的局部外用药常含有麻醉镇痛或激素类成分,短期使用可有效缓解疼痛、肿胀和出血症状,但不建议长期使用。而含有硫糖铝成分的局部外用药不含麻醉镇痛和激素(该外用药目前尚未在中国上市),其通过在肛门直肠区/黏膜区域形成物理保护屏障,减轻局部刺激,促进伤口愈合[27],并且能减少镇痛药的使用[28-29]。有研究显示,MPFF联合硫糖铝软膏治疗痔病3周,可改善疼痛、瘙痒、水肿等症状[30]。
6.镇痛药
与静脉活性药物类似,06版药物将抗炎镇痛药归为痔病全身治疗药物,认为该类药物能有效缓解内痔或血栓性外痔所导致的疼痛。非甾体类抗炎药物可显著降低痔患者术后视觉模拟评分和布氏评分,临床上常被用于术后镇痛[31]。考虑到非甾体类抗炎药可能引起严重胃肠道、肾脏以及心血管不良事件,20版指南不再强调镇痛药应用于一般内痔或血栓性外痔患者,而是推荐其应用于痔患者术后症状改善(表3)。
7.传统中药
06版指南对中药治疗进行具体介绍,20版指南基于研究证据纳入常用中药对痔病症状缓解的有效性(表3)。一项纳入9项研究的Cochrane综述指出中药可减轻痔病的部分症状[32]。2020 SICCR共识声明也阐述了中药的有效性,并提出未来可在中药领域进行更多研究和更深入的探讨[9]。
(二)器械治疗
近年来痔病的器械治疗方法有较大更新,06版指南中纳入的中药线结扎以及激光、冷冻等物理疗法20版指南均未保留,保留的仅有胶圈扎套疗法(RBL)以及注射疗法。结合实际临床治疗经验,胶圈扎套疗法和注射疗法也做出了相应的更新(表4)。20版指南列举了注射疗法常用药物,包括消痔灵、芍倍、50%葡萄糖溶液、15%氯化钠溶液等,同时基于胶圈扎套疗法和注射疗法的临床研究[33-34]及参考了国外指南推荐(表4)将其适用人群扩大为保守治疗无效的Ⅰ~Ⅲ度内痔患者和不愿意接受手术治疗或存在手术禁忌证的Ⅳ度内痔患者。
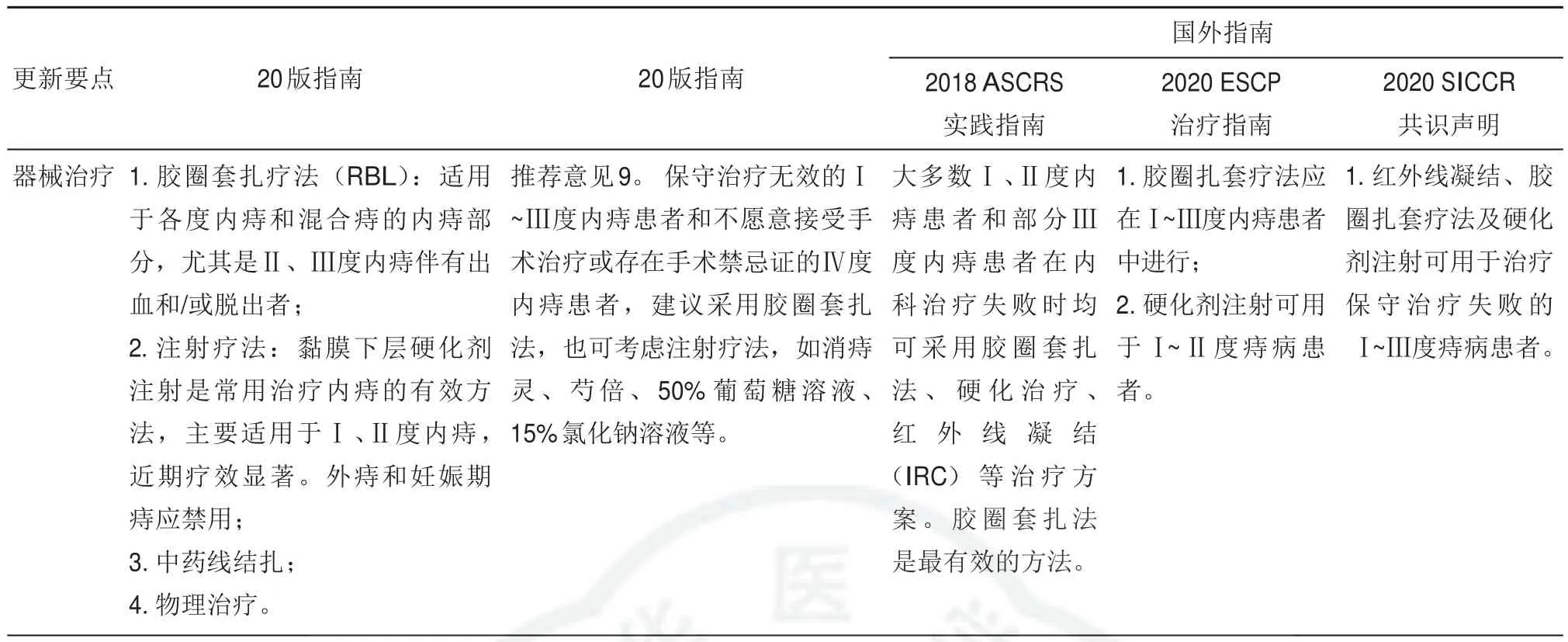
表4 器械治疗更新要点
(三)手术治疗
06版指南纳入的手术治疗方法包括痔切除术、痔上黏膜环切钉合术(PPH)、多普勒引导下痔动脉结扎术以及其他手术方式。20版指南对几种主要的手术方法进行了研究证据补充和更新(表5)。
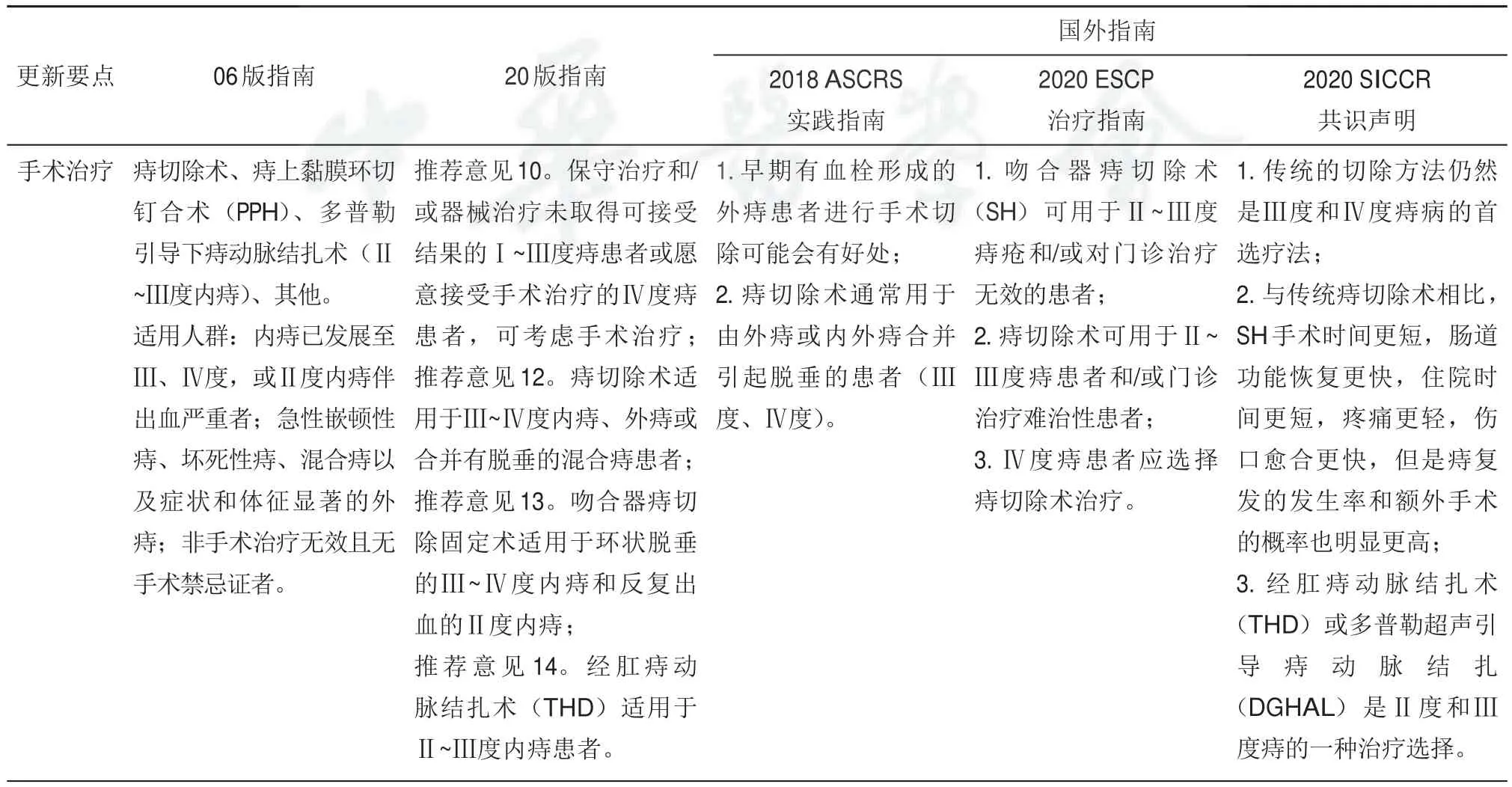
表5 手术治疗更新要点
对于06版指南列举的五种常用的痔切除术,20版指南保留了其中最具代表性的两种术式,Milligan-Morgan手术(创面开放式)和Ferguson手术(创面闭合式)。目前国内外开展的各种痔切除术大多基于这两种术式演变。20版指南指出,尽管痔切除术存在术后疼痛、疼痛期较长等缺点,但其治疗效果明确,成功率较高,仍然是Ⅲ~Ⅳ度痔患者的首选手术疗法[35]。因此,20版指南结合国外指南(表5)推荐痔切除术适用于Ⅲ~Ⅳ度内痔、外痔或合并有脱垂的混合痔患者(1A)。
06版指南推荐痔上黏膜环切钉合术(PPH)用于环状脱垂的Ⅲ、Ⅳ度内痔和反复出血的Ⅱ度内痔。20版指南将其更新为吻合器痔切除术(SH)。20版指南推荐胶圈扎套疗法治疗后复发的痔患者和愿意接受手术的Ⅲ~Ⅳ度痔患者行SH(环切/TST)。其中任东林教授首创并推广的选择性痔上黏膜切除术(tissue selecting therapy,TST)已被临床研究证实可有效治疗Ⅲ/Ⅳ度痔[36-37]。
20版指南基于系统分析[38]的证据推荐“经肛痔动脉结扎术(THD)”应用于Ⅱ~Ⅲ度内痔患者(1A)。
(四)特殊痔患者的治疗
20版指南纳入的特殊痔患者包括血栓性外痔,痔合并免疫缺陷,妊娠期、产后早期痔患者,痔合并凝血功能障碍以及痔合并炎性肠病患者,未保留06版指南中有关急性嵌顿痔、高龄高血压糖尿病患者治疗方案。值得关注的是,对于这几种特殊痔患者,20版指南均首推保守治疗(表6),可见保守治疗的重要作用。其中,痔合并免疫缺陷患者及妊娠期、产后早期痔患者的治疗方案均有更新,同时新增了痔合并凝血功能障碍患者以及痔合并炎性肠病患者的治疗方案。

表6 特殊人群的治疗更新要点

续表
1.痔合并免疫缺陷
对于痔合并免疫缺陷患者,06版指南并未给出器械治疗的相关治疗。20版指南基于最新临床研究证据[39-40],阐述了器械治疗对于痔合并免疫缺陷患者的可行性,结合国外指南对胶圈扎套疗法及TST疗法的推荐(表6),将器械治疗以及手术治疗纳入针对保守治疗无效的痔合并免疫缺陷患者的治疗。另外,对于存在免疫缺陷的患者,两版指南均强调在干预措施前预防性使用抗生素的重要性。
2.妊娠期及产后早期痔病患者
约25%~35%的妊娠期妇女在妊娠的最后三个月及分娩后第一个月易患痔[41-42]。妊娠期痔病程较长,且大部分症状在分娩后自行缓解[9],针对妊娠及产后早期痔病患者,06版指南及20版指南均优先推荐保守治疗。20版指南强调,针对这类患者的主要治疗目标是缓解症状,控制疼痛。基于临床研究已证实MPFF治疗可有效改善妊娠晚期痔患者的急性症状,包括出血、疼痛、直肠不适等症状均显著减轻[43],20版指南推荐短期使用MPFF可有效缓解妊娠及产后早期痔病患者的临床症状。
3.痔合并凝血功能障碍
20版指南推荐痔合并凝血功能障碍患者首先采取保守治疗,保守治疗无效的情况下考虑采用注射疗法或肛痔动脉结扎术(THD)或痔切除术,并参考相关指南制定抗凝药物的停药措施(表6)。痔合并凝血功能障碍患者的特殊性在于,这类患者多长期接受抗凝治疗,需要特别注意患者在接受治疗过程中的出血风险[44]。20版指南明确指出,对于正在使用抗凝药的患者,不建议采用胶圈扎套疗法治疗(表6)。2020 ESCP治疗指南和2020 SICCR共识声明也强调了痔合并凝血功能障碍接受胶圈扎套疗法治疗的风险。同时,对于采用注射疗法、经肛痔动脉结扎术(THD)或痔切除术的患者,20版指南基于观察性研究[45]的结果强调在术前术后进行相应的药物调整措施。
4.痔合并炎性肠病
炎性肠病(IBD)患者的痔病主要由慢性腹泻引起,但考虑到肠道疾病活动期进行痔手术会增加另外的创面并发症风险[46],20版指南推荐痔合并炎性肠病患者首先采取保守治疗(表6)。对于肠道疾病处于缓解期且通过保守治疗无效的患者,20版指南推荐进行选择性痔切除手术、痔套扎术或经肛痔动脉结扎术,但不建议采用痔固定术(表6)。另外,对于克罗恩病(CD)患者的肛周皮赘,2003年美国胃肠病学协会针对肛周克罗恩病(CD)的评论指出,考虑手术伤口愈合的问题,对于大多数肛周皮赘,不建议结直肠外科医师切除[47]。20版指南同样推荐这类患者采用保守治疗,并积极治疗原发病。
四、总结与展望
《中国痔病诊疗指南(2020)》相较于《痔临床诊治指南(2006版)》,在痔病的诊断、治疗方面均做出了重要更新。同时,20版指南结合中国国情及临床治疗经验,强调保守治疗而不主张过度的器械、手术治疗,治疗的同时保障患者知情权。值得关注的是,20版指南基于循证医学证据以及国内外最新发布的指南,形成26条切实可行的专家推荐意见,为临床医师制定痔病诊断和治疗方案提供指导。
《中国痔病诊疗指南(2020)》作为一个开放的系统,未来会继续吸纳新的临床研究证据,每3~5年进行动态调整。20版指南期望推进标准化治疗的基层推广,引领学术进步,提高我国痔病诊疗水平。
