PD-1抑制剂治疗终止后晚期食管癌患者后续治疗的临床研究
2021-02-17张康梅
张康梅 郑 智 朱 伟
食管癌是常见的消化系统恶性肿瘤,其发病率逐年增加,对晚期食管鳞癌患者,传统治疗方案多采取放疗及全身化疗为主的治疗方式,在一定程度上能延长患者生存期[1-4]。但食管癌患者经过多周期化疗后对化疗药物耐药性强,复发率和转移率高,患者总体预后较差。因此迫切需要寻求新的治疗手段,而免疫治疗便是发展方向之一。
免疫治疗以其独特的优势越来越广泛地被应用于肿瘤的临床治疗。化疗作为肿瘤三大传统治疗方法之一,通过细胞毒类化疗药物杀灭肿瘤细胞以达到治疗肿瘤的目的,但由于其选择性差和毒性强等,化疗对免疫系统具有一定程度的损伤或抑制作用,因此,传统观念认为化疗与免疫治疗之间是相互拮抗的,难以一起配伍使用[5-7]。本文主要通过研究PD-1抑制剂与化疗之间是否能产生协同或药物耐药逆转作用,为PD-1抑制剂治疗终止后的晚期食管鳞癌患者的后续治疗方案提供临床依据。
1 资料与方法
1.1 一般资料
选择接受PD-1抑制剂治疗终止后的晚期食管癌患者20例,随机分为治疗组10例,对照组10例。治疗组中男性7例,女性3例,平均年龄为(61.20±7.49)岁。对照组中男性10例,女性0例,平均年龄为(61.60±6.32)岁。2组性别、年龄、肿瘤生长位置的比较,差异均无统计学意义(P均>0.05),具有可比性。见表1。
表1 2组患者的一般资料比较
本研究中所选取研究对象的入组标准为:年龄18~75岁,男女均可;经组织学或细胞学确诊的食管鳞癌,且局部晚期不可切除或伴远处转移;接受一线系统化疗(可以包括以铂类、紫杉类或氟尿嘧啶类为基础)或根治性同步放化疗(可以包括以铂类、紫杉类或氟尿嘧啶类为基础)治疗失败且接受PD-1抑制剂治疗终止后的患者;ECOG:0~1;预期生存期≥12周;具备可评价的恶性肿瘤病灶,且直径≥1.0 cm,B 超(或CT)可测病变达到 1.5 cm;心电图、血常规、肝肾功能达到化疗指征。排除标准:合并严重感染者;有中枢神经系统转移;患有任何活动性自身免疫病或有自身免疫病病史;患有未能控制的心脏临床症状或疾病;患有先天或后天免疫功能缺陷(如HIV感染者)、活动性乙肝或丙肝;妊娠期或哺乳期妇女;因精神疾病(或语言障碍)无法正常交流者。
1.2 方法
2组患者均接受过PD-1抑制剂的治疗,且已终止PD-1抑制剂治疗。治疗组后续接受常规化疗(铂类、紫杉类、氟尿嘧啶类),对照组放弃化疗行支持治疗。化疗前要与患者及家属进行充分的沟通,告知化疗注意事项以及可能出现的副反应,以减轻患者的心理负担。化疗前复查血常规、肝肾功能、血凝、心电图等检查,评估心脏功能,判断是否可以耐受化疗。
1.3 评价指标
评价指标包括mPFS、DCR、不良反应及生活质量,其中mPFS指从治疗开始到肿瘤发生(任何方面)进展或(因任何原因)死亡之间的中位时间。DCR为肿瘤缩小或稳定且保持6周的患者所占比例,包含完全缓解(CR)、部分缓解(PR)和稳定(SD)的患者。
1.4 统计学方法
服从正态分布的计量资料采用独立样本t检验,否则采用秩和检验。率的比较采用Fisher确切概率法进行比较(本研究样本量<40)。对于有序多分类的资料的比较,采用秩和检验。统计软件使用SPSS25.0,P<0.05 认为差异具有统计学意义。
2 结果
2.1 2组患者的中位无疾病进展生存期(mPFS)、疾病控制率(DCR)对比
治疗组的mPFS为(127.90±24.32)天,对照组mPFS为(71.80±16.50)天,2组差异具有统计学意义(t=1.90,P=0.036)。治疗组DCR为80%,对照组40%,差异没有统计学意义(P=0.085)。
2.2 治疗后2组患者血液系统的不良反应分级评价
研究结果表明,2组患者的血液系统都受到了一定的影响。本次实验根据2003年NCI公布的最新常用药物毒性评定标准,分别对比了2组患者的白细胞、血红蛋白、血小板含量。经秩和检验,治疗组相比于对照组未增加Ⅲ级以上严重不良反应,所有化疗相关的不良反应经对症治疗后均好转。2组不良反应发生率比较差异无统计学意义(P>0.05),见表2。
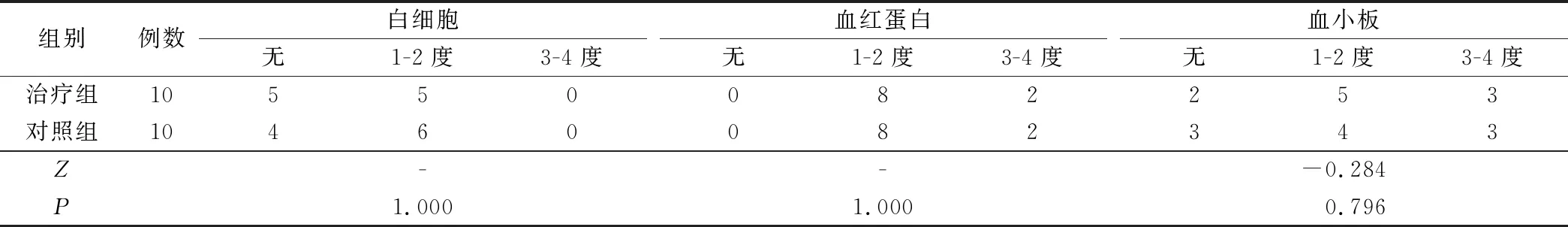
表2 治疗后2组患者血液系统的不良反应分级评价/例
2.3 2组患者的生活质量评分(QOL)比较
T检验结果表明,2组患者食欲、精神状态、睡眠、疼痛等均有改善,但治疗组患者的改善效果明显优于对照组,生活质量评分明显高于对照组,差异具有统计学意义(t=5.446,P<0.001)。见表3。

表3 2组患者的生活质量评分(QOL)比较
3 讨论
肿瘤免疫治疗已在晚期肿瘤治疗中展现出巨大潜力,成为继手术、化疗、放疗后的第4种治疗方法,有望成为中、晚期肿瘤的主要治疗手段[8-9]。程序死亡受体抗体在肿瘤免疫以及肿瘤治疗中的作用备受关注,其主要作用于T细胞膜上的PD-1抑制剂分子,阻断其与PD-L1及PD-L2配体的结合,促进特异性T细胞增殖和细胞因子释放,从而增强有效的抗癌活性。国内外多项临床研究显示PD-1抑制剂抗体在多个恶性肿瘤的治疗中取得了较好的试验结果[10-11]。
本研究拟探讨经PD-1抑制剂治疗后的晚期食管鳞癌患者在终止PD-1抑制剂治疗后,后续行常规化疗或放弃化疗行支持治疗后2组患者在中位无疾病进展生存期(mPFS)、疾病控制率(DCR)及不良反应、生活质量等方面有无差异,结果显示,进行化疗的患者中位无疾病进展生存期要高于未化疗的患者(P<0.05)。2组患者DCR的差异不具有统计学意义(P>0.05),本研究纳入的样本量较少,检验效能不够,可能增加二类错误的可能。治疗组相比于对照组未增加Ⅲ级以上严重不良反应,所有化疗相关的不良反应经对症治疗后均好转,2组不良反应发生率比较差异无统计学意义(P>0.05)。治疗组生活质量的改善明显优于对照组(P<0.05)。这就证明了接受PD-1抑制剂治疗终止后的晚期食管癌患者的后续治疗可以以化疗为主。这也证明了免疫治疗与化疗在肿瘤治疗中有协同效应。一方面是由于化疗(特别是在低剂量药物作用下)通过增加肿瘤细胞免疫原性、加强抗原的加工提呈、消除免疫抑制相关的MDSC 和Treg细胞等方式,激发特异性抗肿瘤免疫反应;另一方面,免疫细胞和细胞因子通过增强肿瘤细胞对化疗的敏感性以提高化疗效果。
综上所述,接受PD-1抑制剂治疗终止后的晚期食管癌患者,后续进行常规化疗能有效延长患者无疾病进展生存期、提高疾病控制率,且不良反应可耐受,有利于提高患者生活质量。
