不同麻醉方式对老年患者全膝关节置换术后MMSE评分、精神错乱和深静脉血栓发生的影响
2021-02-06李行,张敏,刘竞
李 行,张 敏,刘 竞
(四川省内江市第二人民医院麻醉科,四川 内江 641000)
术后深静脉血栓形成和精神错乱的发生是各类外科手术常见的术后并发症,多发于老年患者[1]。术后精神错乱指的是术前无精神错乱的患者术后出现大脑中枢神经系统紊乱并发症[2],并且老年患者术后精神错乱的发生可持续数日甚至数月,严重者可持续数年[3],因而对患者术后日常生活和生活质量造成极大的影响。研究指出,麻醉和手术操作是引起或导致术后深静脉血栓形成和精神错乱的主要影响因素[4-5]。本研究通过比较全身麻醉、腰硬联合麻醉对全膝关节置换(total knee arthroplasty,TKA)老年患者术后深静脉血栓形成和精神状态的影响,旨在为临床应用一种更为安全、有效的麻醉方式提供参考依据。
1 资料与方法
1.1一般资料 选取2017年1月—2018年12月我院择期行TKA治疗的老年膝关节骨性关节炎患者84例为研究对象,分为对照组(全身麻醉)和观察组(腰硬联合麻醉)各42例。纳入标准:符合膝关节骨性关节炎的诊断标准[6];术前未出现深静脉血栓形成;术前无精神性疾病史;年龄>60岁,获得研究对象及其家属知情同意。排除标准:术前伴有双下肢静脉曲张;伴有认知功能障碍、意识障碍、交流障碍;伴有自身免疫性疾病、传染性疾病、造血系统疾病、心脑血管疾病、高脂血症等严重原发性疾病;合并严重急性脊髓损伤、头颅外伤、恶性肿瘤等。两组性别、年龄、患侧、美国麻醉师学会分级、高血压及手术时间差异无统计学意义(P>0.05)。见表1。
本研究已通过本院医学伦理会审核批准。
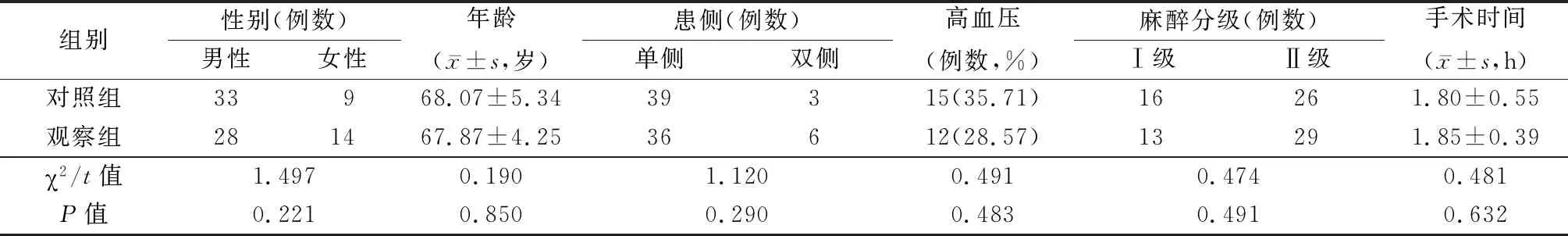
表1 两组临床基线资料比较Table 1 Comparison of baseline clinical data between two groups (n=42)
1.2麻醉方法
1.2.1对照组 行全身麻醉,术前禁水6 h、禁食12 h,静脉推注咪达唑仑注射液0.05 mg/kg,依托咪酯注射液0.3 mg/kg,舒芬太尼注射液0.3~0.35 g/mg,苯磺顺阿曲库铵0.2 mg/kg,维持定量麻醉采用50%~60%氧化亚氮和氧气及0.8%~1%异氟烷,辅助麻醉药物采用维库溴铵与芬太尼。
1.2.2观察组 行腰硬联合麻醉,术前禁水6 h、禁食12 h。于第2~3腰椎(L2~L3)间隙硬膜外穿刺置管3 cm,注射0.25%左丁哌卡因10 mL,若心率低于50次/min,则采用阿托品0.5 mg;若收缩压低于90 mmHg(1 mmHg=0.133 kPa),则采用麻黄碱10~15 mg静脉给药;若麻醉平面不足,则于硬膜外导管注射0.25%左布比卡因10 mL。手术过程中适当在硬膜外腔追加麻醉药,麻醉过程中密切监测患者生命体征。
1.3观察指标 分别于术前1 d和术后1、2、3 d,取患者清晨空腹静脉血,采用酶联免疫吸附试验法检测患者血清神经生长因子(nerve growth factor,NGF)和脑源性神经营养因子(brain derived neurotrophic factor,BDNF)水平,并统计患者手术前后简易精神状态检查量表(mini mental state examination,MMSE)评分情况,该量表评分0~30分,以27~30分为正常,低于27分则认为有认知功能障碍[7]。记录患者术后3 d内精神错乱的发生情况,精神错乱定义为:躯体烦躁不安(矛盾情绪、失语性错误、语无伦次、不停来回走动、口齿含糊等)、精神病征象(胆怯、激惹、行为不当等)、认知障碍(对人物、地点和时间等定向紊乱、注意力无法集中等)[8]。术后7 d采用彩色多普勒超声判断患者是否出现下肢深静脉血栓。
1.4统计学方法 应用SPSS 23.0统计软件分析数据。计量资料比较采用t检验和采用重复测量方差分析;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1两组手术前后不同时间点外周血NGF和BDNF水平比较 两组外周血NGF和BDNF水平均呈现先下降后升高的趋势,且均在术后1h达最低点,其组间、时点间和组间·时点间交互作用差异有统计学意义(P<0.05),见表2,3。
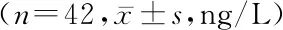
表2 两组手术前后不同时间点外周血NGF水平比较Table 2 Comparison of peripheral blood NGF levels in two groups at different time points before and after operation
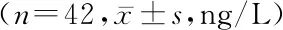
表3 两组手术前后不同时间点外周血BDNF水平比较Table 3 Comparison of BDNF levels in peripheral blood of two groups at different time points before and after operation
2.2两组手术前后不同时间点MMSE评分比较 两组MMSE评分均呈现先下降后升高的趋势,且均在术后1 h达最低点,其组间、时点间和组间·时点间交互作用差异有统计学意义(P>0.05),见表4。
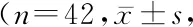
表4 两组手术前后不同时间点MMSE评分比较Table 4 Comparison of MMSE scores of two groups at different time points before and after operation 分)
2.3两组术后深静脉血栓和精神错乱发生率比较 观察组术后3 d内精神错乱和7 d内深静脉血栓发生率均明显低于对照组,差异有统计学意义(P<0.05),见表5。
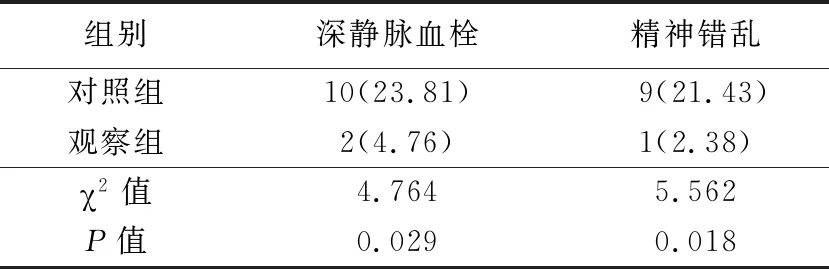
表5 两组术后深静脉血栓和精神错乱发生率比较Table 5 Comparison of incidence of postoperative deep vein thrombosis and mental disorder between two groups (n=42,例数,%)
3 讨 论
全身麻醉是使全身麻醉药物作用于大脑,优势在于可使机体处于无痛、睡眠状态,可消除患者对手术不良刺激和疼痛的恐惧心理,但劣势在于此种麻醉操作在一定程度上影响大脑功能[9]。腰硬联合麻醉是通过局部麻醉药物进行麻醉,优点在于可结合腰麻和硬膜外麻醉的优势,优势互补,可迅速奏效,获得良好的阻滞效果[10]。同时,腰硬联合麻醉可通过硬膜外置管增加麻醉时间,有助于术后行硬膜外自控镇痛泵镇痛,为手术提供理想的麻醉效果,但此种麻醉方法对操作者技术要求较高[11]。麻醉是诱发术后精神错乱的主要因素之一,且麻醉方式的不同也会在不同程度上影响机体功能。本研究结果显示,两组MMSE评分均呈现先下降后升高的趋势,且均在术后1 h达最低点,其组间、时点间和组间·时点间交互作用差异有统计学意义(P>0.05),观察组术后3 d内精神错乱发生率均明显低于对照组(P<0.05),表明相比全身麻醉,腰硬联合麻醉对老年膝关节骨性关节炎患者术后精神状态的影响较小,可作为一种安全、可靠的麻醉方式。
BDNF与NGF均为神经营养因子的组成部分,均可诱导神经细胞存活、生长、增殖及分化,同时加快神经细胞损伤后的修复过程。BDNF与NGF含量减少可直接影响机体神经细胞的生长及其生理功能,严重时可导致脑部神经功能异常[12]。麻醉药物的使用可一定程度影响BDNF与NGF在大脑中的含量,其机制可能与麻醉药物阻滞海马内源性的BDNF和NGF的产生密切相关[13]。本研究结果显示,两组外周血NGF和BDNF水平均呈现先下降后升高的趋势,且均在术后1 h达最低点,其组间、时点间和组间·时点间交互作用差异有统计学意义(P<0.05),表明相比全身麻醉,腰硬联合麻醉对老年膝关节骨性关节炎患者神经营养因子的影响和海马内源性BDNF、NGF的阻滞作用较小。
术后深静脉血栓形成是临床常见的一种术后并发症,亦是患者术后猝死的主要原因之一,其原因可能在于手术过程中伴随大量出血、补血等过程,使机体血管内部固有的血液平衡受影响,导致凝血机制障碍和血管内皮细胞损伤等情况发生,进而导致深静脉血栓形成[14]。研究报道,麻醉药物进入机体血液内,可影响血管内部平衡,引起血管内皮损伤,最终引起术后深静脉血栓[15-16]。本研究中,观察组术后深静脉血栓发生率明显低于对照组(P<0.05),提示腰硬联合麻醉对减少术后深静脉血栓发生的作用明显优于全身麻醉。
综上所述,对于行TKA治疗的老年膝关节骨性关节炎患者而言,相比全身麻醉,腰硬联合麻醉可有效降低术后深静脉血栓发生率,且对患者术后精神状态的影响较轻。因此,腰硬联合麻醉可为老年膝关节骨性关节炎患者TKA治疗提供安全、可靠的麻醉方式。
