经伤椎椎弓根植骨置钉后路内固定对胸腰椎骨折患者Cobb角、ODI评分的影响
2021-02-05代文杰李成余海宁路多刘纪涛李海涛凤豪
代文杰 李成 余海宁 路多 刘纪涛 李海涛 凤豪
(汉中市人民医院骨科,陕西 汉中 723000)
胸腰椎骨折于临床中较为常见,其主要因外力因素所导致,多合并其他脏器损伤,临床治疗难度较大[1]。目前后路短节段椎弓根内固定术是临床治疗胸腰椎骨折最常用方式之一,但经临床实践发现,其术后易发生椎体高度丢失情况,且内固定易发生松动、脱落,故应用效果存有一定局限[2]。经伤椎椎弓根植骨置钉后路内固定术是于内固定基础上对椎弓根骨缺损处进行植骨,以增强生物力学稳定性,促进伤椎愈合[3]。本文旨在探讨经伤椎椎弓根植骨置钉后路内固定对胸腰椎骨折患者Cobb角、ODI评分的影响,为临床治疗提供参考。
1 资料与方法
1.1一般资料 选取2017年9月至2019年10月我院收治的胸腰椎骨折患者91例,经医学伦理委员会批准,依据盲抽法分为对照组(n=44)与观察组(n=47)。对照组男26例,女18例;年龄24~73岁,平均为(48.34±8.79)岁;T11椎骨折13例,T12椎骨折12例,L1椎骨折7例,L2椎骨折12例;因交通伤骨折21例,因坠落伤骨折11例,因重物砸伤骨折12例。观察组男28例,女19例;年龄25~74岁,平均(49.62±8.91)岁;T11椎骨折14例,T12椎骨折11例,L1椎骨折8例,L2椎骨折14例;因交通伤骨折23例,因坠落伤骨折10例,因重物砸伤骨折14例。纳入标准:均经X线片或CT或MRI证实为胸腰椎骨折;经检查提示骨折块侵入椎管面积与50%之下,且Cobb角不超过40°;均具有内固定手术指征;均知情本研究,且自愿签署同意书。排除标准:合并椎弓根骨折;合并骨质疏松或骨肿瘤;腰胸段多处骨折;合并神经性损伤;合并感染性疾病;凝血功能障碍。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2方法 两组术前均完善相关检查,且手术操作均由同一组医师进行。对照组行后路短节段椎弓根内固定术治疗,术中选用全麻方式,取患者俯卧位,使其腹部呈悬空状,双髋呈微屈状,将伤椎作为手术中心,于患者背侧皮肤正中做切口,并沿其双侧棘突部位切开棘突骨膜与腰背筋膜,其后剥离椎板骨膜,双侧椎板骨膜剥离范围需于骶棘肌至横突后侧之内;待椎板骨膜充分剥离后,应用牵开器将骶棘肌向两侧推开,把3节椎板、棘突级椎间关节完全暴露出,其后根据患者影像学图像,清除内陷椎板骨块,减少椎管内压力,并对骨折处进行复位;复位结束后,以椎板开窗法探测椎管内情况,若椎管前臂骨折复位效果不佳,则应用“L”型神经剥离器进行再次修复,将剥离器放置于硬膜囊前侧,根据骨折复位情况适当进行锤击与敲打,促使骨折端完好复位,并减轻脊髓及神经压迫;待患者椎体高度与脊柱生理弯曲恢复后,于C型臂X线透视下于伤椎上下椎体处置入2枚椎弓根螺钉,椎弓根螺钉长度达椎体空隙最佳,并安装全套椎弓根固定系统固定;固定结束后,实施常规横突与关节突植骨操作,适当剥离椎旁肌肉,选取椎管减压切除骨,将其修建成颗粒状置于横突与关节突处,并适当清除小关节突关节囊,促使植入骨融合外侧椎小关节,术毕,常规引流、缝合切口。观察组行经伤椎椎弓根植骨置钉后路内固定术治疗,椎弓根内固定操作流程与对照组相同;于固定后,将预弯后的连接棒安装好,并适当锁紧螺钉,确保螺钉与连接棒不滑动即可,其后对伤椎椎弓根进行钻孔,孔径需与椎弓根直径大小相当;撬拨复位椎体骨块后,选取适宜自体骨进行修剪,由椎弓根钉道将自体骨填塞至伤椎椎体内骨缺损处;待骨缺损处填塞充实后,对自体骨进行卡压,使植骨骨质夯实,并应用攻丝锥适当扩增植骨通道,其后置入骨粒填充骨道;待植骨区紧密填塞后,对孔进行封口,并于C型臂X线透视下观察植骨、复位效果,满意后将螺母紧固,锁紧连接棒,恢复患者脊椎生理弯曲,术毕,常规引流、缝合切口。两组术后均予以3~5 d抗生素抗感染,并要求其卧床4~6周,其后根据患者骨折恢复情况,适当进行早期康复训练。两组术后均进行为期半年的康复随访。
1.3观察指标 于术前、术后6个月,对患者进行X线片检查,记录两组椎体的高度与后凸Cobb角变化;应用Oswestry功能障碍指数(ODI)[4]量表评估两组腰背功能,得分与腰背功能呈反比;随访6个月后,以Anjarealla法评估两组骨性融合情况,并计算骨性融合率(骨性融合率=坚强融合例数/总例数×100%),记录两组随访期间内内固定松动、脱落、折断等发生情况,计算内固定失败率(内固定失败率=内固定总失败例数/总例数×100%)。
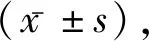
2 结 果
2.1椎体高度恢复情况与后凸Cobb角 术后6个月,两组椎体前缘与后缘高度比均较术前升高,后凸Cobb角较术前降低,且观察组较对照组变化显著(t=11.026、9.998、12.668,P<0.05)。见表1。

表1 两组椎体高度恢复情况与后凸Cobb角比较
2.2ODI评分 对照组ODI评分术前(26.62±2.34)分、术后6个月(13.46±2.04)分,观察组ODI评分术前(26.63±2.41)分、术后6个月(8.12±2.01)分。两组术后6个月ODI评分均较术前降低(t=28.119、40.437,P<0.05),且观察组较对照组低(t=12.574,P<0.05)。
2.3骨性融合率与固定失败率 对照组坚强融合例数为37例,内固定失败(内固定松动4例,脱落3例,折断1例),骨性融合率为84.09%,固定失败率为18.18%,观察组坚强融合例数为46例,内固定失败(内固定松动1例,脱落1例,折断0例),骨性融合率为97.87%,固定失败率为4.26%。观察组骨性融合率高于对照组,固定失败率低于对照组(χ2=5.383,4.506,P=0.020,0.034)。
3 讨 论
后路短节段椎弓根内固定术是目前临床治疗胸腰椎骨科常用外科手术之一,其通过撑开、加压伤椎上下椎体,利用前后韧带夹持作用,以达到复位骨折端,促进伤椎愈合目的,但其难以有效修复骨小梁结构,缩小椎体骨质间间隙,且易出现“悬挂效应”,故术后固定节段椎弓根易发生位移、松动、脱落情况,故应用效果有限[5]。同时经临床实践发现,较少植骨量及有限操作空间易影响骨吸收,导致骨性融合率较低,进而影响伤椎恢复情况。本文结果显示,观察组术后6个月椎体前缘与后缘高度比、骨性融合率较对照组高,后凸Cobb角、ODI评分、内固定失败率较对照组低,表明经伤椎椎弓根植骨置钉后路内固定术可有效缩小凸Cobb角,促进伤椎恢复,改善腰背功能,降低固定失败率。分析原因在于,经伤椎椎弓根植骨置钉后路内固定术术中利用自体骨充分填充骨缺损处,可提高伤椎前柱与中柱稳定性,进而可促进骨折端愈合,且较少骨缝隙利于稳定固定节段椎弓根平衡性,进而减少固定失败发生情况,同时术中由关节突及椎板修建下的骨碎块即可充分填充骨缺损处,无须再次取自体髂骨,故对脊椎神经功能影响较小,利于改善腰背功能[6]。但本研究尚未探讨两组围术指标差异及远期疗效,且入选样本量较少,故研究结果存有一定局限,而临床仍需增加样本量进行再次探究,以证实本研究结果真实性。
综上所述,胸腰椎骨折患者经伤椎椎弓根植骨置钉后路内固定治疗后可有效缩小Cobb角,降低ODI评分,促进椎体高度恢复,提高骨性融合率,减少内固定失败情况。
