诺欣妥治疗慢性舒张性心力衰竭的疗效观察
2021-02-02邱恒霞顾宇徐鹤
邱恒霞,顾宇,徐鹤
(大连市中心医院心内科,辽宁 大连 116033)
心力衰竭(heart failure,HF)是由心脏结构或功能性疾病引起的心室充盈或射血功能减退临床综合征,主要临床表现包括劳力性呼吸困难、端坐呼吸等,是心脏疾病的终末阶段表现。慢性舒张性心力衰竭(diastolic heart failure,DHF)隶属于HF,有流行病学显示,DHF 的发病率逐年增加,占所有HF患者50%以上,高龄、高血压、心脏基础疾病均为DHF 发生的危险因素[1]。诺欣妥为治疗CHF 的Ⅰ类药物,是新型的双效抑制剂,对脑啡肽酶及血管紧张素受体均有抑制作用,其生物利用度较高,口服吸收速度快,在抑制心肌重塑方面有重大作用。本研究旨在评估诺欣妥治疗DHF 的临床治疗效果,现报道如下。
1 资料与方法
1.1 临床资料 选取本院2017年3月至2019年3月收治的76 例DHF 患者,采用随机数表法分为联合组与对照组,各38例。其中对照组男22 例,女16 例;年龄43~69 岁,平均(57.21±3.13)岁;单纯伴有原发性高血压7例,单纯伴有冠心病10例,伴有高血压合并冠心病21例。联合组患者男20例,女18 例,年龄40~69 岁,平均(59.21±3.42)岁;单纯伴有原发性高血压10例,单纯伴有冠心病13例,伴有高血压合并冠心病15 例。两组性别、年龄等临床资料比较差异无统计学意义,具有可比性。本研究已通过医院伦理委员会审核批准。纳入标准:①符合DHF诊断标准者[2];②有血管紧张素转换酶抑制剂药物服用史者;③对本研究知情同意并签署知情同意书者。排除标准:①对本次试验药物过敏者;②肝、肾、肺等重要脏器严重疾病和功能衰竭者;③患精神类疾病无法配合者;④病原体感染者;⑤脑梗死、不稳定型心绞痛者;⑥患有肿瘤或自身免疫性疾病者。
1.2 方法
1.2.1 治疗方法 对照组患者常规给予洋地黄类药物、利尿药和硝酸脂类药物作为基础用药,联合组在对照组基础上同时给予诺欣妥(沙库巴曲缬沙坦钠片,诺华制药公司达成佩斯达罗齐,批准文号H20170344,规格:80 mg)口服,每次80 mg,每天1次。
1.2.2 指标检测方法 两组治疗前及治疗1个月后行超声心动图检查,使用探头频率为2~4 MHz的彩色多普勒纳米超声诊断仪,在心搏最强处使用探头探照,显示心尖四腔切面图,在心电图辅助下检测心室舒张及收缩末期,并测定左室射血分数(LVEF)、左心室收缩末期容积(LVESV)及左心室舒张末期容积(LVEDV);使用酶联免疫吸附分析法(ELISA)测定患者血液标本。血液标本要求:采集两组患者治疗前后的清晨空腹静脉血5 mL,低温下静置30 min,2 500 r/min离心10 min,取上清液,置于-20 ℃环境中待用,用标本与酶免试剂盒酶标物产生反应,观察结果,根据结果测定去甲肾上腺素(NE)、血管紧张素Ⅱ(AngⅡ)、醛固酮(ALD)水平。
1.3 观察指标 比较治疗前及治疗1 个月后两组心功能(LEVF、LVESV、LVEDV);比较两组血浆生化指标(NE、AngII、ALD)变化,分析比较治疗1个月后两组不良反应发生率。
1.4 统计学方法 采用SPSS 20.0统计软件分析数据,计量资料以“±s”表示,采用t检验,计数资料采用[n(%)]表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗前后心功能比较 治疗1个月后,两组LVEF水平均较治疗前明显上升,且联合组显著高于对照组(P<0.05);两组LVESV、LVEDV水平均较治疗前明显下降,且联合组显著低于同期对照组(P<0.05)。见表1。
2.2 两组治疗后血浆生化指标比较 治疗1 个月后,两组血浆NE、AngⅡ、ALD 水平均较治疗前明显减少,且联合组显著低于同期对照组(P<0.05),见表2。
表1 两组治疗前后心功能比较(±s)
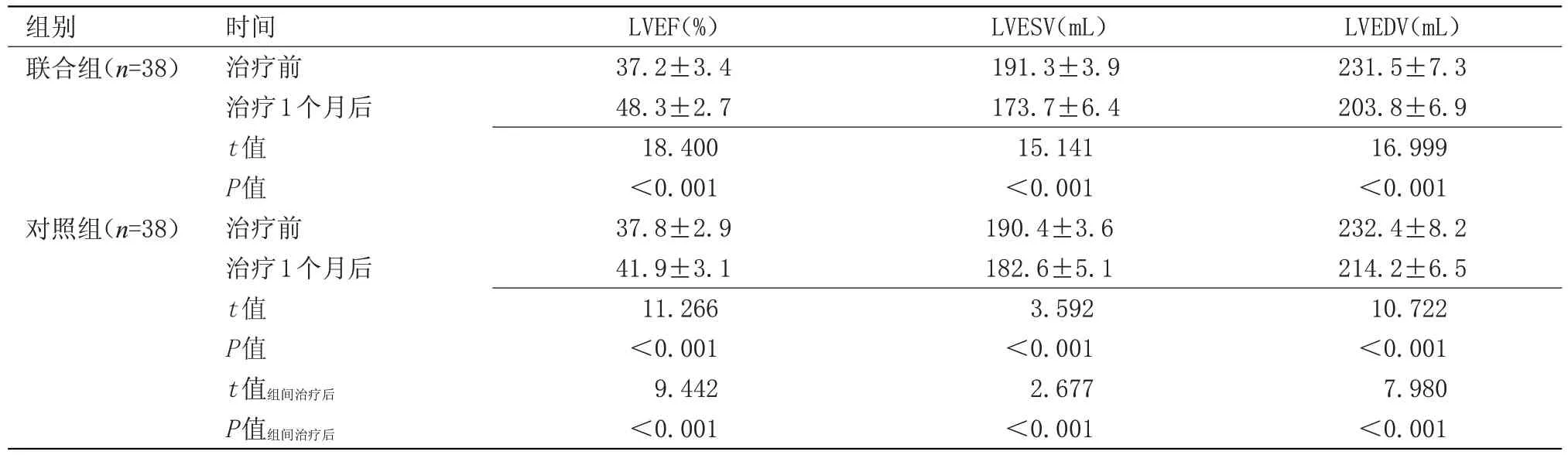
表1 两组治疗前后心功能比较(±s)
组别联合组(n=38)对照组(n=38)时间治疗前治疗1个月后t值P值治疗前治疗1个月后t值P值t值组间治疗后P值组间治疗后LVEF(%)37.2±3.4 48.3±2.7 18.400<0.001 37.8±2.9 41.9±3.1 11.266<0.001 9.442<0.001 LVESV(mL)191.3±3.9 173.7±6.4 15.141<0.001 190.4±3.6 182.6±5.1 3.592<0.001 2.677<0.001 LVEDV(mL)231.5±7.3 203.8±6.9 16.999<0.001 232.4±8.2 214.2±6.5 10.722<0.001 7.980<0.001
表2 两组治疗后血浆生化指标的比较(±s)
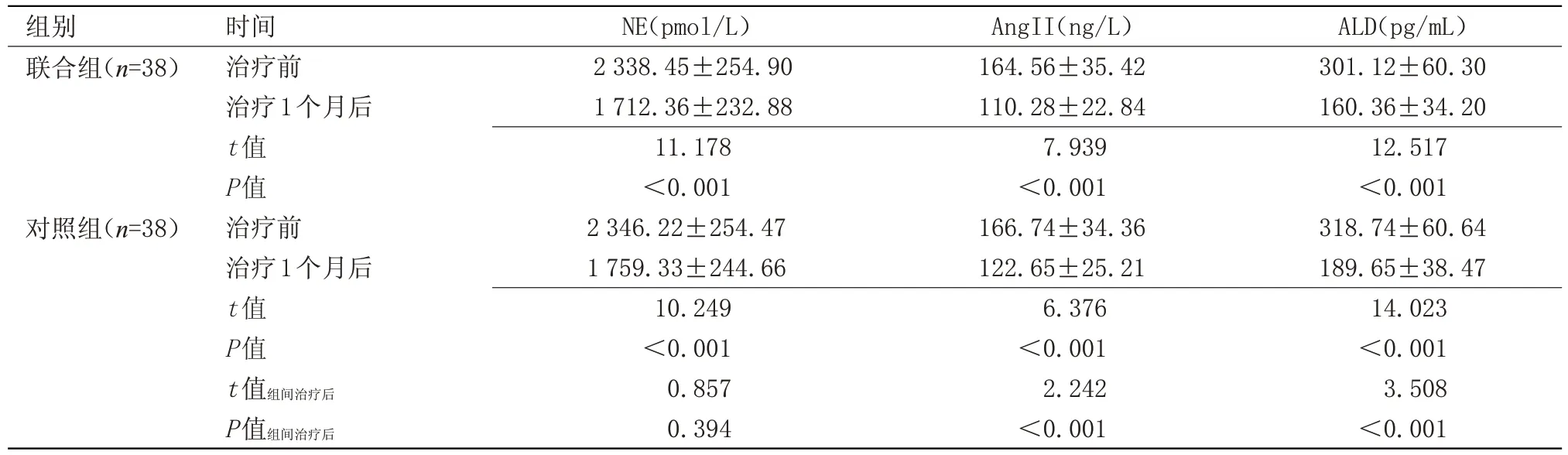
表2 两组治疗后血浆生化指标的比较(±s)
组别联合组(n=38)对照组(n=38)时间治疗前治疗1个月后t值P值治疗前治疗1个月后t值P值t值组间治疗后P值组间治疗后NE(pmol/L)2 338.45±254.90 1 712.36±232.88 11.178<0.001 2 346.22±254.47 1 759.33±244.66 10.249<0.001 0.857 0.394 AngII(ng/L)164.56±35.42 110.28±22.84 7.939<0.001 166.74±34.36 122.65±25.21 6.376<0.001 2.242<0.001 ALD(pg/mL)301.12±60.30 160.36±34.20 12.517<0.001 318.74±60.64 189.65±38.47 14.023<0.001 3.508<0.001
2.3 两组不良反应发生率比较 治疗1 个月后,两组不良反应均较轻,未经任何干预自行缓解,两组药物不良反应发生率比较差异无统计学意义,见表3。
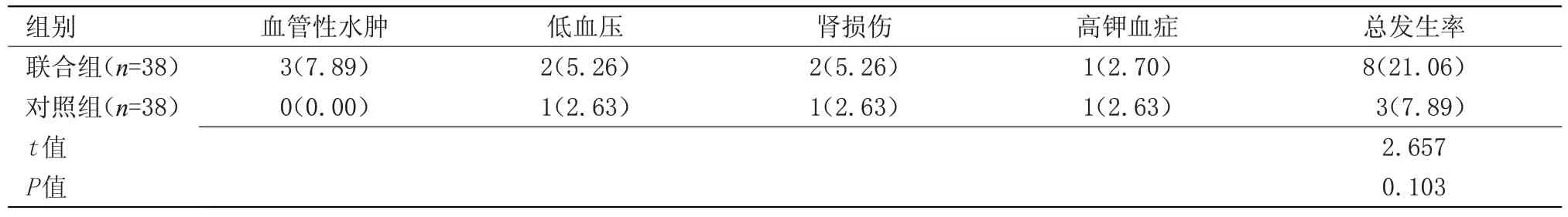
表3 两组药物不良反应发生率比较[n(%)]
3 讨论
DHF是由于舒张期心室充盈受损、心搏减少导致的左心室舒张末期压增高所引发的HF[3],其病理生理是因心肌顺应性降低致心室肌难以主动松弛,心肌细胞肥大伴间质纤维化使其僵硬度增加所致。由于DHF 发病机制及诊疗研究结果尚未明确,所以该病预后不佳[4]。
诺欣妥是首个由国家食品药品监督管理总局批准的血管紧张素受体脑啡肽酶抑制剂,属于治疗HF创新药[5]。其化学成分是由AngⅡ受体拮抗剂和沙库巴曲构成,前者可抑制肾素-血管紧张素-醛固酮系统(RAAS)功能紊乱,后者抑制脑啡肽酶活性从而提高利钠肽水平,二者协同起扩管、利尿作用,在治疗DHF 方面取得良好进展[6]。心室重塑是由于患者血流动力学长期改变增加心脏前负荷及心室壁张力所致,刺激信号肽、细胞因子和神经内分泌因子不断释放,引发氧化应激所导致[7]。目前,病理生理学认为心室重塑是导致HF的关键原因,表现为心室壁增厚、心室扩大,随着心肌能量供应愈加不足,导致心肌细胞缺血、缺氧,心肌细胞凋亡、左室功能减退,最终造成心肌不可逆性损伤[8]。本研究结果显示,治疗前与治疗1 个月后相比,两组患者LVEF 水平上升,而LVESV 和LVEDV 均降低;联合组治疗后LVEF 显著高于对照组,LVESV、LVEDV 水平显著低于对照组,说明诺欣妥能明显改善DHF 心功能,减缓心室重塑过程。究其原因,早期RAAS过度活跃,血浆中AngⅡ活性增强是导致左室进行性扩大、室壁张力不断增加,诺欣妥抑制AngⅡ表达与活化、减少血管扩张;同时,抑制交感神经活性,可减轻DHF 症状,缓解肺部淤血,从而逆转心肌重塑。
NE与调节心脏功能相关,同时反映交感神经系统活性。研究显示,在HF早期,交感神经即被激活,大量的NE由肾上腺神经末梢时放入血,此时患者无任何临床症状;随着NE持续升高,DHF患者血液动力学下降,导致心脏前后负荷加重,消耗更多动能,造成心肌细胞凋亡,因此,HF 病情程度可由血浆中NE 浓度体现[9];同时血管紧张素Ⅰ水解产生AngⅡ,引起血管收缩、血压升高,刺激ALD的合成和释放,使HF时患者血浆中AngⅡ及ALD 含量升高。目前AngⅡ已成为高血压诊断、分型、治疗的重要指标之一[10]。ALD为RAAS的一部分,体现了RAAS系统的激活程度。本研究中,治疗前与治疗1个月后相比,两组患者血浆NE、AngⅡ、ALD 水平均取得明显改善,且联合组血浆生化指标改善程度优于对照组,说明对慢性HF 患者联合以诺欣妥可取得比常规治疗更好的效果,初步认为沙库巴曲缬沙坦有AngⅡ受体拮抗作用,直接降低HF患者的AngⅡ活性及ALD 水平,减轻血管张力、心肌耗氧量、ALD 分泌增多等问题;另一方面沙库巴曲抑制脑啡肽酶,且耐受性及安全性均较好,可广泛用于临床。此外,本研究中联合组不良反应发生率与对照组比较差异无统计学意义,提示诺欣妥治疗DHF无明显不良反应,安全性良好。
综上所述,诺欣妥对治疗DHF 的临床效果理想,可显著改善DHF心功能,逆转心室重塑,患者术后恢复快,且不良反应发生率低,值得临床推广应用。
