某儿童医院2012-2017年极低/超低出生体质量儿败血症病原学及危险因素分析
2021-02-01秦膏阳余加林
秦膏阳,余加林
(重庆医科大学附属儿童医院,重庆 400014)
新生儿败血症是新生儿时期的一种严重感染性疾病,指病原体侵入新生儿血液并且生长、繁殖、产生毒素而造成的全身性炎症反应,是造成新生儿死亡的重要原因[1]。新生儿败血症根据发生时间分为早发败血症(early-onset sepsis,EOS)和晚发败血症(late-onset sepsis,LOS),通常将EOS发生时间界定在生后72 h内。低出生体质量儿(VLBW)指出生体质量1 000~1 500 g的新生儿,超低出生体质量儿(ELBW)指出生体质量<1 000 g的新生儿,这部分新生儿败血症的发生率及病死率远高于足月儿,其临床特征及病原分布也有差异[2]。EOS病原既往以B组溶血性链球菌(GBS)多见,不过近年来由于产前预防性抗生素的使用,GBS感染的发生率大大下降,而革兰阴性菌(G-)感染则占据主要位置[3-4]。LOS病原以革兰阳性(G+)菌为主,美国儿童健康与人类发展组织(NICHD)新生儿网络研究中心一项研究显示,70%首次发生LOS患者的病原为G+菌,其中48%为凝固酶阴性葡萄球菌(CONS)[1],国内也有相似报道[5],对于VLBW和ELBW,LOS病原仍以CONS为主[6]。本研究就我院VLBW和ELBW中EOS和LOS的发生情况、病原谱、危险因素进行分析,为寻找有效的防治策略提供参考。
1 资料与方法
1.1 资料来源和方法
收集我院2012-2017年收治的极低/超低出生体质量儿资料,分为EOS组、LOS组及未发生败血症的对照组,回顾性分析败血症发病率、病原谱及危险因素。败血症诊断标准:采用《实用新生儿学》(第4版)诊断标准[7],EOS定义为日龄≤72 h临床诊断或确诊的败血症,LOS定义为日龄>72 h~120 d临床诊断或确诊的败血症。排除出生体质量>1 500 g和生后3 d内放弃治疗的新生儿。提取的资料信息包括:(1)新生儿出生信息,如性别、胎龄、生产方式、出生体质量、双胎或多胎、试管婴儿、小于胎龄儿(SGA)、胎膜早破、1 min及5 min Apgar评分、生后窒息复苏史、生后第1天使用有创呼吸机等情况;(2)孕母情况,如心衰、重度子痫前期、胎盘早剥、前置胎盘、产前抗生素及糖皮质激素(GC)使用等;(3)诊治情况,如是否有经外周静脉穿刺中心静脉置管(PICC)、机械通气及时间、生后抗生素的使用等。
1.2 统计学方法
2 结果
2.1 一般情况
我院新生儿科2012-2017年收治住院的极低/超低出生体质量儿共943例,排除生后3 d内未确诊或放弃治疗者166例,本研究最终纳入777例极低/超低出生体质量儿。根据患病情况分为EOS 106例(13.6%)、LOS 245例(31.5%)及对照组(未发生败血症)426例(54.8%)。
2.2 EOS和LOS的病原菌分布
两组患儿共培养出病原菌139株,其中EOS组病原菌9株,LOS组病原菌130株,均以G-菌为主。9株 EOS病原菌中,大肠埃希菌4株(44.4%),单核细胞增生李斯特菌2株,缓症链球菌、牛链球菌Ⅱ型、人苍白杆菌各1株。130株LOS病原菌中,以肺炎克雷伯菌为主,占39.2%,其次为表皮葡萄球菌,占16.2%,其余病原菌分布见表1。
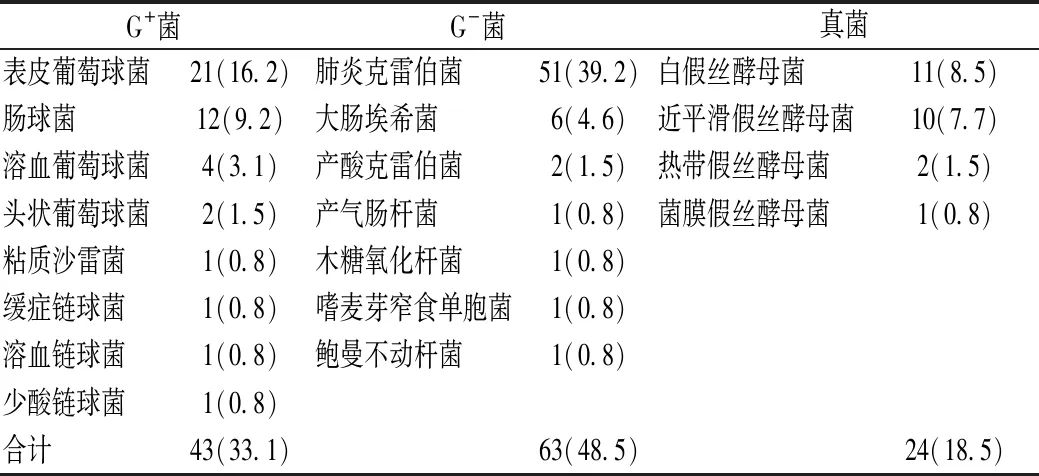
表1 LOS组病原菌分布 株(%)
2.3 EOS和LOS发生的危险因素
单因素分析结果显示:EOS患儿胎龄、出生体质量、1 min及5 min Apgar评分均低于对照组,胎膜早破、孕母绒毛膜羊膜炎、产后窒息、产后心肺复苏、出生第1天机械通气概率高于对照组(P均<0.05);LOS患儿胎龄、出生体质量、剖宫产概率均低于对照组,产前使用糖皮质激素、机械通气概率高于对照组(P均<0.05)。进一步多因素Logistic回归分析显示:EOS患儿胎膜早破、产后心肺复苏、生后第1天机械通气概率高于对照组(P均<0.05);LOS患儿机械通气概率高于对照组,剖宫产概率低于对照组(P均<0.05)。提示胎膜早破、产后心肺复苏、生后第1天机械通气是EOS发生的独立危险因素,机械通气是LOS发生的独立危险因素。见表2、表3。
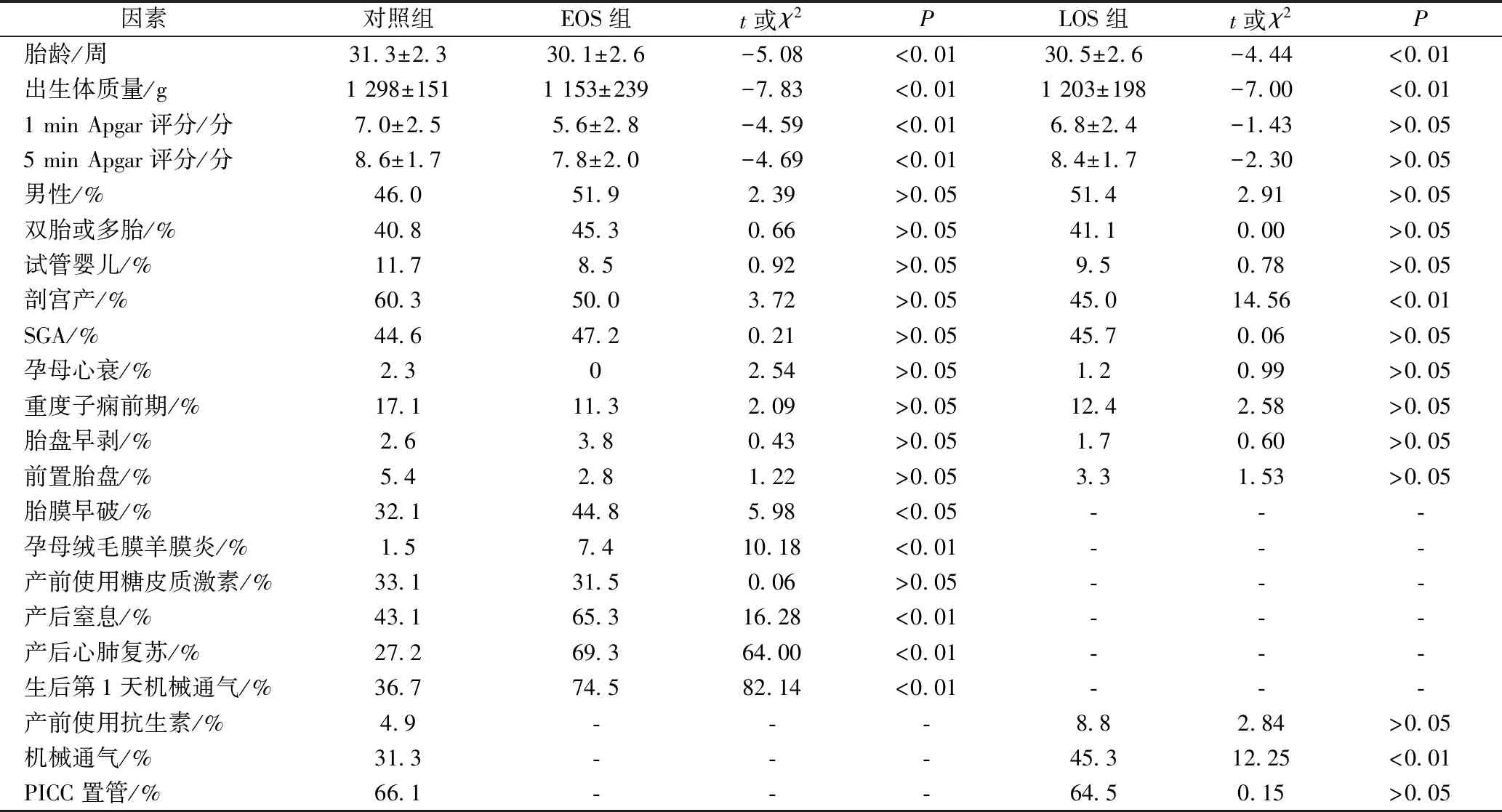
表2 单因素分析
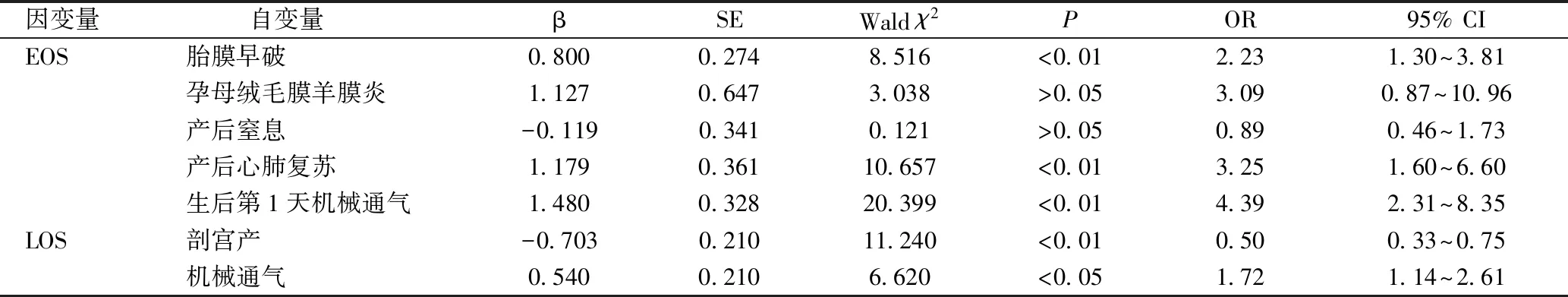
表3 多因素Logistic回归分析
3 讨论
极低/超低出生体质量儿败血症的发生率和病死率都远高于普通新生儿。国外文献[2]报道,出生体质量<1 000 g的新生儿确诊EOS概率为2.6%,1 000~1 500 g为0.8%。本研究显示,EOS发生率为13.6%,较国外高,可能是因为国外采用的是确诊标准,而本研究采用的是临床诊断标准,大部分诊断EOS的新生儿并没有培养出菌株。同理,本研究中LOS发生率为31.5%,高于国外文献[3]报道的12.21%。
由于EOS感染的途径通常是产前或产时的垂直传播,其主要病原通常是定植于产妇产道、直肠等处的细菌,以GBS多见。但由于近年来产前预防性抗生素的使用,已经使GBS的感染率显著下降,而G-菌感染则占据主要位置[3],其中大肠埃希菌引起的感染越来越受到重视[8]。本研究显示,EOS病原以G-菌为主,其中以大肠埃希菌为主,与国外研究一致。但本研究中EOS病例培养出的病原菌太少,难以进行有效分析,为本研究的不足,其原因可能为近年来产前使用抗生素较多,使新生儿血培养产生假阴性[9]。LOS感染的途径通常由周围环境水平传播,如破损皮肤接触的环境、留置的静脉导管或气管导管等,病原以G+菌为主[2,10],其中CONS占绝大多数[10-11]。但本研究结果显示LOS病原以G-菌为主(48.5%),其中肺炎克雷伯菌占绝大多数,与国外文献不一致,可能与国内极低/超低出生体质量儿机械通气应用较多有关。
Mukhopadhyay S等[12]报道,EOS发生的危险因素有胎膜早破、孕母绒毛膜羊膜炎等,与本研究结果一致。当胎膜早破发生>18 h,EOS发生的危险性增加1%[13],当孕母发生绒毛膜羊膜炎时,EOS发生的危险性可增加1%~4%[9]。但对于VLBW/ELBW而言,目前越来越多的证据[14-16]表明,研究胎膜早破与EOS发生的相关性不能单纯考虑发生与否与发生时间的长短,而应考虑到胎龄、母亲有无绒毛膜羊膜炎临床表现及产前有无使用抗生素等因素。此外,产后缺氧表现,如低Apgar评分、窒息也会使EOS发生率增加;初始复苏操作如气管插管、胸外按压、生后第1天有创呼吸机械通气等操作可以破坏新生儿皮肤及黏膜屏障功能,进而使致病菌易侵入而感染[2]。
本研究发现,败血症患儿胎龄及出生体质量均低于对照组。新生儿胎龄及出生体质量越小,免疫系统及屏障功能发育越不成熟,所需的机械通气时间、动静脉穿刺置管时间及住院时间越长,越有机会发生感染。国内外均有文献报道,PICC、机械通气为LOS发生的危险因素[17-19]。本研究显示,仅有机械通气与LOS发生相关,而PICC与LOS发生无明显相关性,其原因考虑为我院VLBE/ELBW使用PICC概率较高,且本研究为单中心研究,纳入样本单一且样本量较小。对于VLBW/ELBW,生后早期长时间使用抗生素使得LOS的发生风险增加[19],但由于我院绝大多数VLBW/ELBW生后均有使用较长时间抗生素史,无法进行分析评价。另外,本研究结果显示,剖宫产为LOS的保护因素,目前尚未找到支持该论点的文献,尚需进一步研究。
综上所述,2012-2017年我院极低/超低出生体质量儿败血症无论EOS还是LOS病原均以G-菌为主,EOS以大肠埃希菌为主,LOS以肺炎克雷伯菌为主,有助于指导经验性抗生素的使用。胎膜早破、产后心肺复苏、生后第1天机械通气能增加EOS发生风险,机械通气能增加LOS发生风险。但本研究为单中心研究,样本量较小,结论有待进一步探讨。
