腰硬联合麻醉与持续硬膜外麻醉在经脐单孔腹腔镜子宫肌瘤剔除术中的应用比较
2021-01-31河南省光山县人民医院465400于利文
河南省光山县人民医院(465400)于利文
子宫肌瘤为女性常见生殖系统良性肿瘤,近年来,其发病率逐年增加。经脐单孔腹腔镜子宫肌瘤剔除术为子宫肌瘤有效治疗方法,选择合适的麻醉策略尤为重要[1]。腰硬联合麻醉、持续硬膜外麻醉为子宫肌瘤剔除术常用麻醉方案,其中腰硬联合麻醉兼具两者优点,以其起效快、肌松效果好、镇痛作用强等优势,临床应用日益广泛[2]。本研究选取我院子宫肌瘤患者92例,均行经脐单孔腹腔镜子宫肌瘤剔除术,探究腰硬联合麻醉与持续硬膜外麻醉应用效果。报道如下。
1 资料与方法
1.1 一般资料 选取我院2018年8月~2019年9月子宫肌瘤患者92例,均行经脐单孔腹腔镜子宫肌瘤剔除术,随机数字表法分组,各46例。A组年龄34~62岁,平均年龄(45.83±4.86)岁,体质量45~75kg,平均体质量(56.32±5.06)kg,肿瘤位置:上部16例,中部15例,底部15例,肌瘤直径1~4cm,平均肌瘤直径(2.06±0.39)cm,美国麻醉医师协会(ASA)分级:Ⅰ级7例,Ⅱ级26例,Ⅲ级13例;B组年龄34~64岁,平均年龄(46.43±5.27)岁,体质量45~75kg,平均体质量(57.15±5.49)kg,肿瘤位置:上部17例,中部13例,底部16例,肌瘤直径1~4cm,平均肌瘤直径(2.12±0.45)cm,ASA分级:Ⅰ级8例,Ⅱ级24例,Ⅲ级14例。两组基线资料均衡可比(P>0.05)。
附表 两组舒张压、收缩压、心率对比(±s)
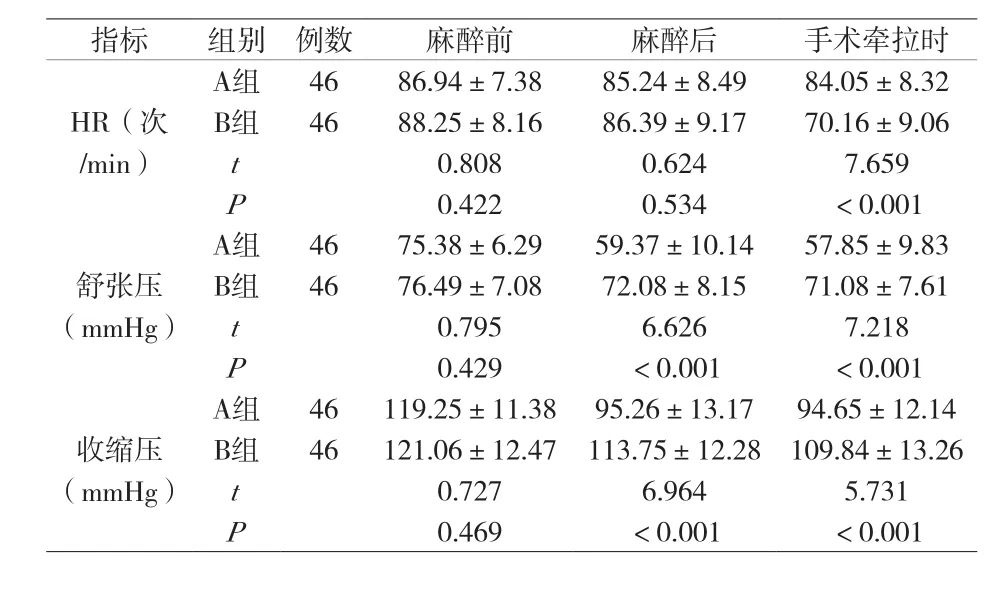
附表 两组舒张压、收缩压、心率对比(±s)
指标 组别 例数 麻醉前 麻醉后 手术牵拉时HR(次/min)A组 46 86.94±7.38 85.24±8.49 84.05±8.32 B组 46 88.25±8.16 86.39±9.17 70.16±9.06 t 0.808 0.624 7.659 P 0.422 0.534 <0.001舒张压(mmHg)A组 46 75.38±6.29 59.37±10.14 57.85±9.83 B组 46 76.49±7.08 72.08±8.15 71.08±7.61 t 0.795 6.626 7.218 P 0.429 <0.001 <0.001收缩压(mmHg)A组 46 119.25±11.38 95.26±13.17 94.65±12.14 B组 46 121.06±12.47 113.75±12.28 109.84±13.26 t 0.727 6.964 5.731 P 0.469 <0.001 <0.001
1.2 方法 两组术前0.5h均给予阿托品0.5mg、异丙嗪25mg肌肉注射。①A组给予腰硬联合麻醉。L2~3椎间隙穿刺,成功后经硬膜外针内置入25G腰麻针,进入蛛网膜下腔,脑脊液流出为确定标准,注入15mg0.5%布比卡因,腰麻后,迅速拔出腰穿针,头端置硬膜外导管3~4cm。②B组给予持续硬膜外麻醉。L2~3椎间隙穿刺,进硬膜外腔后,头端置管3~4cm,注入2%利卡多因5ml,是否加量根据患者实际情况而定。
1.3 观察指标 ①麻醉效果。无任何不适,无内脏牵拉反应,肌肉松弛,顺利完成手术为优;轻微不适,轻度内脏牵拉反应,肌肉松弛,需辅助用药为良;明显疼痛感,内脏牵拉反应严重,肌肉紧张,改全麻为差;将优、良计入优良率。②两组麻醉前、麻醉后、手术牵拉时舒张压、收缩压、心率。③麻醉起效时间、阻滞完全时间。④不良反应。
1.4 统计学分析 采用SPSS21.0统计数据,计量资料以(±s)表示,两组间比较采用t检验;计数资料以率表示,两组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 麻醉效果 A组麻醉优良率95.65%(44/46)高于B组的76.09%(35/46),差异显著(P<0.05)。
2.2 舒张压、收缩压、心率 麻醉前两组舒张压、收缩压、心率无显著差异(P>0.05);麻醉后、手术牵拉时A组舒张压、收缩压低于B组,手术牵拉时A组HR高于B组(P<0.05)。见附表。
2.3 麻醉起效时间、阻滞完全时间 A组麻醉起效时间(1.19±0.58)min、阻滞完全时间(7.14±2.08)min均短于B组的(5.36±1.27)min、(18.53±5.16)min,差异显著(P<0.05)。
2.4 不良反应 A组不良反应情况:牵拉反应0例,恶心呕吐0例;B组牵拉反应24例(52.17%),恶心呕吐9例(19.57%);A组不良反应发生率低于B组(P<0.05)。
3 讨论
子宫肌瘤剔除术需采用盆腔深部和阴道操作,要求控制麻醉平面在T6~S4间需阻滞15对以上脊神经,故对麻醉要求较高,要求镇痛充分,子宫相关肌肉松弛且无内脏牵拉反应[3]。
研究指出,持续硬膜外麻醉完全阻滞平面多在T8~L4间,即椎管旁开始,经蛛网膜绒毛对脊神经根进行阻滞,以脊麻为主,脊神经根外由神经鞘包裹,可导致无法完全阻滞,故麻醉起效缓慢,肌松效果差,且易出现严重内脏牵拉反应[4]。而腰硬联合麻醉可对骶神经进行完善阻滞,完全阻滞T6以下全部脊神经,局麻药直接进入蛛网膜下腔,对脊神经根、脊髓表面部分、脊根神经节产生不同程度阻滞,可有效减轻内脏牵拉反应,且具有阻滞完善、阻滞速度快、肌松及镇痛效果好等优势。
本研究结果显示,A组麻醉优良率高于B组,麻醉后、手术牵拉时A组舒张压、收缩压低于B组,手术牵拉时A组HR高于B组,A组麻醉起效时间、阻滞完全时间短于B组(P<0.05)。表明与持续硬膜外麻醉相比,腰硬联合麻醉应用于经脐单孔腹腔镜子宫肌瘤剔除术患者,具有起效时间短、麻醉效果好的优势,但血流动力学指标波动较明显,与李琪等[5]研究一致。持续硬膜外麻醉药物主要作用于脊椎,无法完全对脊神经进行阻滞,增加麻醉起效时间,且手术过程中常因肌肉紧绷、疼痛对手术产生不良影响。腰硬联合麻醉完全阻滞T6下脊神经,有效避免持续硬膜外麻醉的不足,减少不良反应状况发生[6]。本研究中,A组不良反应发生率低于B组(P<0.05)。表明与持续硬膜外麻醉相比,腰硬联合麻醉应用于经脐单孔腹腔镜子宫肌瘤剔除术患者,可降低不良反应发生率低。
综上可知,与持续硬膜外麻醉相比,腰硬联合麻醉应用于经脐单孔腹腔镜子宫肌瘤剔除术患者,具有起效时间短、不良反应发生率低、麻醉效果好等优势,但血流动力学指标波动较明显。
