保留幽门及迷走神经的胃部分切除术治疗早期胃癌患者的效果
2021-01-30左海波
左海波
(沈阳市第九人民医院,辽宁 沈阳 110000)
胃癌是一类常见的消化系统恶性肿瘤,其发病率在各类肿瘤中居第2位,危害极大,病死率极高[1]。早期胃癌患者多采取手术方式进行治疗,传统的胃切除手术无法保留患者幽门及迷走神经,术后并发症发生率较高,且该类手术操作复杂、创伤性大[2]。近年来,随着医疗技术的不断进步,功能型保留切除手术逐渐在临床上应用和推广。在此情况下,保留幽门及迷走神经的胃部分切除术也在早期胃癌患者的治疗中得到了越来越广泛的应用,且取得了较好的临床疗效。该手术不会影响患者的胃肠功能,能显著降低并发症发生率,改善患者的生存质量,获得了患者及患者家属的肯定和认可[3]。本研究旨在分析保留幽门及迷走神经的胃部分切除术治疗早期胃癌患者的效果。
1 资料与方法
1.1 一般资料 随机选取我院在2017年8月至2018年8月收治的62例早期胃癌患者参与本次试验,采取硬币法将其分为试验组(31例)和对照组(31例)。试验组中男性、女性分别有17例、14例;年龄42~78岁,平均年龄为(59.50±5.10)岁;肿瘤直径0.5~4.0 cm,平均直径为(2.00±0.70)cm;低分化7例,中分化15例,高分化9例。对照组中男性、女性分别有19例、12例;年龄43~80岁,平均年龄为(59.90±5.40)岁;肿瘤直径0.4~4.2 cm,平均直径为(2.10±0.90)cm;低分化8例,中分化16例,高分化7例。统计学分析显示,两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:所有患者均确诊为原发性早期胃癌,肿瘤远端与幽门距离超过5 cm。排除标准:合并其他严重器质性疾病者;认知功能障碍者;手术耐受性差者。本次试验符合医学伦理学的相关要求,所有患者均签署了知情通知书,在患者及患者家属同意且自愿参与的情况下进行。
1.2 方法 试验组患者采取保留幽门及迷走神经的胃部分切除术治疗,指导患者取仰卧位,气管插管麻醉后,给予消毒处理;选择患者腹部正中处作为手术切口,待视野充分显露后,对病灶情况进行探查,之后将脾脏拖起,将纱布垫于其后方,在距离肿瘤5 cm处进行近侧切除,在距离幽门括约肌3 cm处进行远侧切除,并清除胃右动脉和静脉处的淋巴结,在保留迷走神经的前提下将胃右侧动脉第1条分支血管切断,在清除淋巴结时对迷走神经腹腔支进行游离,但需注意保护脾脏、肝脏周围的组织神经丛,切除预定的部分胃组织,在与幽门距离2.5 cm处进行胃胃吻合,关闭腹腔,缝合手术切口。对照组患者采取常规胃部分切除术进行治疗,除未保留幽门和迷走神经,其他操作方法与试验组一致。
1.3 评价标准 ①比较两组患者的手术时间、术中出血量、住院时间。②比较两组患者在治疗后1年内的疾病复发率和生存率。③比较两组患者在术后发生食物淤滞、反流、倾倒综合征等并发症的发生情况。
1.4 统计学方法 采用SPSS 19.0统计学软件对数据进行分析。手术时间、术中出血量、住院时间等计量资料采用()表示,组间比较行t检验;复发率、生存率、并发症发生情况等计数资料采用[n(%)]表示,组间比较行χ2检验;P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者的手术时间、术中出血量、住院时间比较 试验组患者的手术时间和住院时间均短于对照组,术中出血量少于对照组,组间差异均有统计学意义(P<0.05)。见表1。
表1 两组患者的手术时间、术中出血量、住院时间比较()
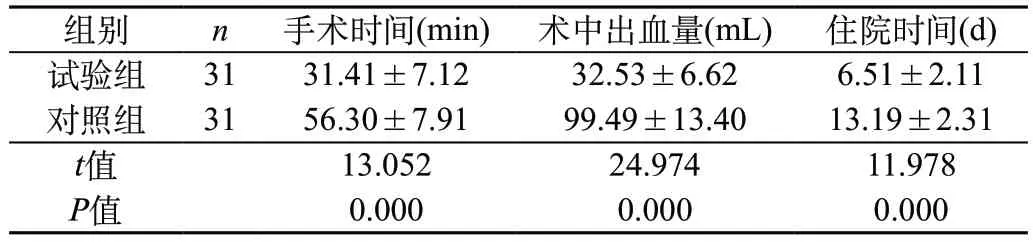
表1 两组患者的手术时间、术中出血量、住院时间比较()
2.2 两组患者的疾病复发率和1年内生存率比较 观察组疾病复发率低于对照组,1年内生存率高于对照组,差异无统计学意义(P>0.05)。见表2。
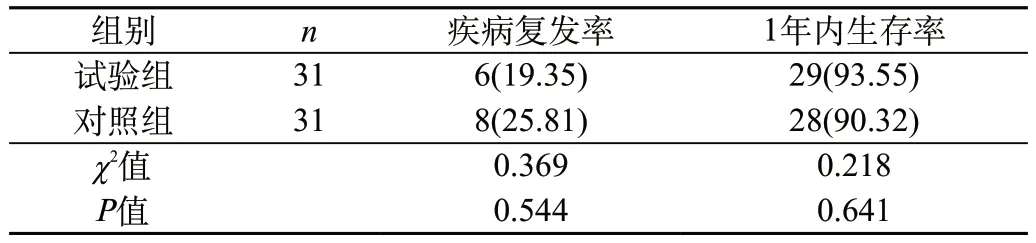
表2 两组患者的疾病复发率和1年内生存率比较[n(%)]
2.3 两组并发症发生情况比较 试验组患者并发症发生率低于对照组,组间差异有统计学意义(P<0.05)。见表3。

表3 两组不良反应发生情况比较[n(%)]
3 讨 论
胃癌在临床中较为常见,病因复杂,与饮食、环境、遗传等因素相关。胃癌按大体形态可分为早期胃癌和进展期胃癌两大类。早期胃癌是指癌组织仅局限于胃黏膜及黏膜下层,而进展期胃癌癌组织浸润深度已超过黏膜下层[4-5]。早期胃癌患者多无明显症状,极易漏诊和误诊,但近年来随着消化道内镜检查的普及,早期胃癌的诊断率也在逐步提升[6]。早期胃癌患者如果及时进行治疗是可以痊愈的,以往临床多采取不保留幽门及迷走神经的胃部分切除术对患者进行治疗,切除范围较大,创伤大,患者对手术的耐受性较差,且会影响其胃肠道功能,在术后发生各类并发症的概率较高[7-8]。近年来,许多学者主张对早期胃癌患者实行功能保留型胃切除术,这一术式相比于传统的手术疗效和安全性而言,效果更佳。在对胃癌患者的幽门和迷走神经进行保留后,可进一步恢复和保持患者的肠胃功能[9-11]。相关研究认为,保留幽门及迷走神经的胃部分切除术在手术创伤、术后康复等方面均较常规胃部分切除术更具优势,患者的认可度和手术耐受性也更佳[12-13]。与常规的胃部分切除手术相比,该手术操作简单,手术时间短,并发症发生率低,有助于促进术后快速恢复。本次试验结果显示,试验组患者手术时间和住院时间均短于对照组,术中出血量少于对照组,并发症发生率低于对照组,组间差异均有统计学意义(P<0.05);两组患者疾病复发率和1年内生存率比较,组间差异无统计学意义(P>0.05)。本次试验结果类似于相关研究[10]结果。
可见,对早期胃癌患者实行保留幽门及迷走神经的胃部分切除术治疗可取得较好的临床疗效,且并发症较少。
