凶险性前置胎盘患者子宫切除相关因素logistic回归分析
2021-01-29许兵兵
许兵兵
许昌市妇幼保健院产科,河南 许昌 461670
前置胎盘常见于多产妇,其中有剖宫产史的前置胎盘常常因为伴有严重的产科出血及不良的母儿预后而被定义为凶险性前置胎盘,其病因目前尚不十分清楚[1]。考虑与如下因素有关:人工流产次数过多、多次行剖宫产手术、妊娠次数过多、多次进行刮宫术等,均会给子宫内膜造成不同程度的伤害;当受精卵植入子宫蜕膜时为摄取恒定营养而将胎盘面积延展至子宫下段;多胎妊娠由于胎盘面积大,也可能会延伸至宫颈口内;孕妇有吸烟或吸食毒品的行为也可能会造成胎盘为获取充分供氧而其扩大面积,形成前置胎盘[2]。妊娠晚期时发生不明原因的阴道出血是前置胎盘最明显的临床特征,随着子宫下段不断伸展,出血往往反复发生,且出血量亦越来越多,大量出血时可出现脉搏微弱增快、贫血样貌、血压下降等出血性休克表现,在产前若未对产妇进行预判,会造成产后子宫穿孔及大出血的形成,严重威胁的产妇生命安全[3]。本研究凶险性前置胎盘(PPP)患者子宫切除相关因素logistic回归分析进行探讨,报告如下。
1 资料与方法
1.1 一般资料
选取于2016年3月—2017年7月间许昌市妇幼保健院收治的234例凶险性前置胎盘围产妇作为研究对象,根据是否进行子宫切除将选入对象分为子宫切除组(24例)和子宫未切除组(210例);子宫未切除组:年龄26~43岁,平均年龄(31.09±2.42)岁;子宫切除组:年龄27~44岁,平均年龄(32.78±2.89)岁。均获得患者及其家属知情同意并签署知情同意书。
1.2 入选标准
纳入标准:(1)经超声检查确诊为凶险性前置胎盘者[4];(2)无其他生殖性系统疾病者;(3)依从性好,交流无障碍者;(4)临床资料完整者。
排除标准:(1)合并其他妊娠并发症者;(2)临床资料不完整者;(3)有其他重大脏器疾病者;(4)存在子宫相关性疾病者。
1.3 方法
对在我院进行子宫切除的胎盘前置孕产妇进行基本资料的收集,以评估产妇是否有发生凶险型前置胎盘的可能性。于清晨抽取所有孕产妇空腹时的血清3.5 ml,每分钟4500转,离心25分钟,静置分层后取血清,放置于-80℃冰箱保存待测。C-反应蛋白(CRP)采用德林BNP特种蛋白分析仪进行检测,而Hb采用免疫荧光法进行检测。
1.4 评价指标
(1)两组子宫切除率及年龄、流产史、胎数及Hb水平等基本临床特征情况;(2)影响凶险性前置胎盘患者子宫切除的相关因素。
1.5 统计学方法
数据采用SPSS 23.0软件进行统计分析,采用多因素logistic回归分析探讨凶险性前置胎盘孕妇子宫切除的相关因素,计数资料以例数和百分比(%)表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 前置胎盘患者子宫切除率的情况
在234例前置胎盘围产期妇女中有24例行子宫切除,子宫切除率为10.25%。
由两组患者的临床资料统计分析结果可以看出:有流产史、安胎史、剖宫产史、胎数过多、胎盘植入、Hb<60 g/L、年龄≥35岁患者子宫切除率较高(P<0.05),而CPR水平对子宫切除率没有显著影响(P>0.05),见表1。
2.2 子宫切除的危险因素分析
将子宫是否切除作为因变量(是为1,否为0),以年龄、剖宫产史等有统计学意义的变量作为自变量,进行二分类logistic回归分析显示,年龄≥35岁、Hb<60 g/L及有剖宫产史是凶险性前置胎盘围产期孕妇是否进行子宫切除的危险因素(P<0.05),见表2。
3 讨论
通常胎盘生长于子宫底部或侧壁[5-6],但是当子宫内膜受到损伤(多次人工流产、感染等可能原因)时,胎盘异生于子宫颈附近,子宫颈口被部分或完全遮盖,称为前置胎盘[7]。临床按胎盘与子宫颈内口的关系将前置胎盘分为大致四类[8]:完全性前置胎盘、部分性前置胎盘、边缘性前置胎盘、低置胎盘。作为妊娠晚期的严重并发症及产科最常见急症之一,前置胎盘与围生期母儿生命健康安全密切相关,常导致严重产后出血及孕产妇、胎儿死亡。目前,随着全面二孩政策的放开,前置胎盘发病率不断上升。因此,识别其中凶险性前置胎盘的特征,以及导致凶险性前置胎盘子宫切除的危险因素,对于制定针对性的高危孕产妇管理及治疗具有重要意义。

表1 不同临床特征前置胎盘患者子宫切除情况的比较 例(%)
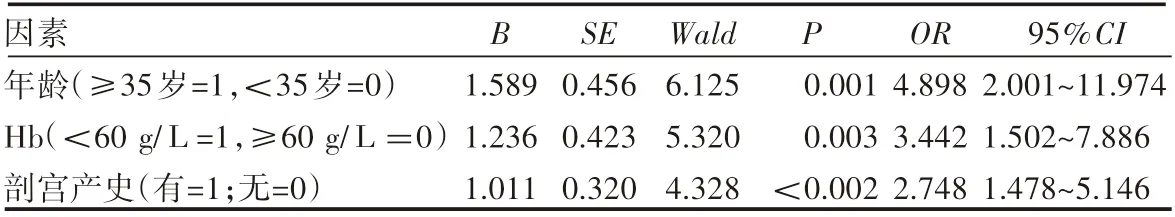
表2 影响凶险性前置胎盘孕妇围产期子宫切除的危险因素
在妊娠晚期,由于子宫增大,子宫颈附近的子宫肌肉拉长发生较大的变化,导致胎盘与子宫壁发生分离,引起无痛性的阴道出血。凶险性前置胎盘可导致孕妇在生产过程中出现大出血情况,可以造成孕妇贫血,抵抗力下降,引发感染等并发症的发生,并影响胎儿的正常发育生长,严重会威胁产妇的生命安全及胎儿的正常分娩[9-10],严重的产后出血是导致子宫切除的主要原因,子宫的缺失会对患者的心理及生理造成极大的伤害,因此对于凶险性前置胎盘的患者进行准确的预判,可以降低此类患者的子宫切除率。本研究经多因素logistic回归分析显示,年龄大于或等于35岁、Hb<60 g/L及有剖宫产史的患者,子宫切除的风险比较高。有剖宫产史、年龄≥35岁及Hb<60 g/L可作为凶险性前置胎盘风险的预警指标,术前应向患者及家属充分告知风险,并预测各项可能出现的情况做好预防措施,可降低凶险性前置胎盘孕妇子宫切除风险。
综上所述,有剖宫产史、年龄≥35岁及Hb<60 g/L可作为凶险性前置胎盘围产期孕妇导致子宫切除的危险性因素,在临床妇产科产检过程中应注意监查相关指征状况并采取相应预防方法,可为指导孕产妇安全生产提供基础指导。
