围产期心肌病的预后影响因素*
2021-01-27亓西美张萍萍王冬梅
亓西美 杜 洋 张萍萍 王冬梅 杜 波
泰安市中心医院心内科,山东 泰安 271000
围产期心肌病(peripartum cardiomyopathy, PPCM)多数是在妊娠最后1个月或者分娩后5个月内发病。患者出现呼吸困难症状,超声心动图提示左心室收缩功能减弱。目前我国PPCM实际发病率不详,预后变化很大。随着我国二胎政策开放,高龄孕产妇、经产妇、多胎妊娠妇女作为围产期心肌病的高危人群数量持续扩大。因PPCM症状无特异性,容易误诊或漏诊,如治疗不及时可发展成为永久性难治性心衰。本研究回顾分析我院PPCM的临床特点、辅助检查结果、治疗方案及转归情况,为围产期心肌病的诊疗提供参考依据。
1 资料与方法
1.1 研究对象
1.1.1研究对象纳入标准 (1)2008年1月至2019年5月间本院分娩;(2)诊断PPCM;(3)有随访资料。
1.1.2PPCM诊断标准 34例患者入选标准符合2010年欧洲心脏病学会发布的指南:(1) 明确的心衰症状;(2) 出现在妊娠最后1个月至产后5个月以内;(3) 除外其他导致心衰的疾病;(4)超声心动图测量的左室射血分数(left ventricular ejection fraction,LVEF)低于45%。
1.1.3随访 采用心脏彩超进行复查。研究期间本院共分娩75 240例,诊断PPCM 44例,其中34例有完整随访资料,纳入回顾性分析。
1.2 研究方法
1.2.1分组及相关定义 根据彩超复查结果,将34例患者分为治愈组(23例)和未愈组(11例)。治愈标准:复查结果左室舒张末内径(left ventricular end diastolic diameter,LVED)≤50 mm,LVEF≥50%;未愈标准:复查结果LVED>50 mm,LVEF<50%。治愈患者中在确立PPCM诊断6个月内LVEF恢复至不低于50%称为早期恢复。
1.2.2资料收集 查阅病历,收集患者年龄、体重指数、既往史、胎次、胎数、孕期血压、发病史、首次诊断时的临床情况和辅助检查结果(血红蛋白、C-反应蛋白、血糖、尿酸、促甲状腺激素、肌钙蛋白I、心肌酶、脑利钠肽、蛋白尿、心电图和超声心动图)以及随访时心电图、超声心动图结果;药物治疗方案和疾病转归结果。
1.3 统计学分析

2 结 果
2.1 34例患者诊断时的一般资料
34例患者出现心力衰竭症状到就诊确诊时间显示:18例(53%)为1周,6例(18%)为1月,5例(15%)为2月,3例(9%)为3月,2例(6%)为4月。治愈患者中11例(48%)为1天,5例(21%)为1周,2例(9%)为1月,3例(13%)为2月,2例(9%)为3月;未治愈患者中2例(18%)为1周,4例(36%)为1月,2例(18%)为2月,1例(9%)为3月,2例(18%)为4月。34例患者诊断PPCM时的年龄(31.8±6.9)岁,体重指数(31.2±3.7) kg/m2,其中初次妊娠15例(44%),经产妇19例(56%), 单胎妊娠27例(79%),双胎妊娠7例(21%),孕期发病10例(29%),剖宫产术后发病24例(71%),孕期发病者均急症剖宫产,24例剖宫产术后发病患者中,除1例(甲亢危象死亡者)当地医院已诊断为PPCM 5年外,余23例患者中,最短术后1天发病,最长术后120天发病,平均28天发病。在产后2月内发病比例18例(53%),上呼吸道感染诱发2例(6%)。
2.2 34例患者诊断时的临床表现
34例患者主诉中胸闷、憋喘、乏力29例(85%),心慌27例(79%),夜间不能平卧16例(47%),咳嗽2例(6%),合并贫血24例(71%),合并高血压15例(44%),下肢动脉栓塞1例(3%)。
2.3 34例患者诊断时的辅助检查结果
血液化验指标显示,HGB 90~120 g/L者20例(59%),60~90 g/L者4例(12%);尿蛋白(+)8例(23%),(2+)7例(21%),(3+)6例(18%);肌钙蛋白I升高者6例(17%),NT-proBNP均明显升高(12 455.5±9 238.1) ng/L;心电图检查窦性心动过速20例(59%),胸前导联或下壁导联T波低平、倒置10例(29%),室性心动过速1例(3%);超声心动图测量:左室舒张末内径为(60.3±7.1)mm,LVEF为(35.9±9.8)%;7例(21%)有胸腔积液,2例(6%)有心室血栓,16例(47%)有二尖瓣返流,其中5例(15%)返流I度,10例(29%)二尖瓣返流II度,1例(3%)返流III度。
2.4 治愈组与未愈组患者的治疗和转归分析
34例完成随访的患者在住院期间均予利尿剂治疗,26例(77%)接受了ACEI/ARB(ACEI:血管紧张素转化酶抑制剂;ARB:血管紧张素II受体拮抗剂)治疗,28例(82%)接受了β受体阻滞剂治疗,25例(74%)接受了地高辛治疗,16例(47%)接受了溴隐亭治疗。对合并下肢动脉栓塞1例(3%)、心室血栓2例(6%)患者加用低分子肝素联合华法林抗凝,调整INR(国际标准化比值)2~3之间,接受抗凝治疗后血栓消失。23例治愈者的恢复时间为9-730天,中位数90天,其中17例(74%)患者表现为早期恢复;11例未治愈患者中最长发病时间距现在(2019年5月)6年。
2.5 治愈组与未愈组患者的临床资料分析比较
2.5.1治愈组与未愈组诊断时临床特点比较:两组在诊断时既往史、年龄、血压、心率、发病时间、术后发病时间方面差异均无统计学意义(P>0.05);治愈组较未愈组体重指数(t=8.940,P<0.001)低、胎次(P<0.001)及胎数(P<0.001)少,治愈组以首次妊娠、单胎所占比例高。见表1。
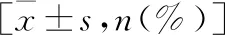
表1 两组诊断时临床特点比较
2.5.2治愈组与未愈组诊断时血化验指标比较 两组在诊断时血红蛋白、血糖、C反应蛋白、促甲状腺激素、肌酸激酶、肌酸激酶同工酶、NT-proBNP、尿酸方面差异均无统计学意义(P>0.05);治愈组较未愈组肌钙蛋白(Z值=2.024,P=0.043)高、尿蛋白(P=0.002)少,无尿蛋白占得比例高。见表2。
2.5.3治愈组与未愈组诊断时超声心动图检查结果比较 两组在诊断时肺动脉压方面差异无统计学意义(P>0.05),左室舒张末内径(t值=2.965,P=0.006)、LVEF(t值=2.633,P=0.012)、二尖瓣返流(P<0.001)、胸腔积液(P<0.001)方面差异有统计学意义,治愈组较未愈组左室舒张末内径偏小,LVEF偏高,二尖瓣返流、胸腔积液程度轻,无二尖瓣返流及胸腔积液占得比例高,左室舒张末内径为63 mm时,两组比较P=0.026(参考Fisher精确概率值),差异具有统计学意义。见表3。
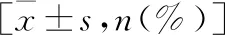
表2 两组诊断时血化验指标比较
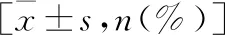
表3 两组诊断时心脏彩超比较
2.5.4治愈组与未愈组治疗方法的分析比较:两组在应用ACEI或ARB、β受体阻滞剂、地高辛方面差异无统计学意义(P>0.05),应用溴隐亭(P<0.001)方面差异有统计学意义,治愈组较未愈组应用溴隐亭所占比例高,见表4。
3 讨 论
在我国围产期心肌病(PPCM)是一类少见而预后不佳的非家族遗传性特异性心肌病。该病于1971年Demakis等人[1]首次命名定义,经多次补充修改,2010年欧洲心脏病学会对PPCM进行明确的定义[2],即:妊娠晚期或产后数月内出现LVEF<45%(扩张型心肌病)伴或不伴左室扩张,除外其他引起心力衰竭的疾病[3-4]。现有的PPCM的流行病学显示,欧美亚非洲发病率总体不高,发生率与地域和人种相关,非裔美国人中该病的发生率较高[5-6]。

表4 两组治疗方法比较[(n(%)]
近年来由于PPCM诊断和鉴别技术提高,高龄产妇增加,再生技术发展以至多胞胎妊娠增加,使得该病的病例报道出现上升趋势,发病率从1︰100至1︰4 000不等[6]。我国尚未见大型流行病学资料报道[7],北京协和医院对1995年1月—2014年12月期间住院的患者进行调查后得到PPCM 的发病率约为1︰1 067[8]。
PPCM发病机制尚不明确,近期研究发现,氧化应激、泌乳素—组织蛋白酶D(cathepsin D)在PPCM的病理生理过程中可能发挥重要作用。除此以外,炎症、病毒、自身免疫反应、遗传等因素也可能参与PPCM的起病过程[9]。本研究中,未愈组平均年龄、体重指数明显高于治愈组,经产妇占56%,双胎占21%,高血压占44%,产后2月内发病占53%,符合文献报道的种族、高龄(>30岁)产妇、妊娠高血压、慢性高血压、多胎妊娠、经产妇、孕妇过度肥胖或产程延长等[10]是引起PPCM的危险因素。随着我国二胎政策的开放,多关注高龄、肥胖产妇、多次妊娠,多胎妊娠等PPCM高危人群,提高警惕,加强预防,是减少PPCM发病的重要途径。
本研究中患者主诉胸闷、憋喘、乏力占85%,下肢动脉栓塞占3%,室性心动过速占3%,符合PPCM以心力衰竭为主要临床表现[11],常出现呼吸困难、乏力,偶可见恶性心律失常,血栓栓塞如肺栓塞、脑栓塞等,临床上常易漏诊,妊娠晚期或产后出现上述症状的患者应高度警惕此病。超声心动图是诊断及评估PPCM的重要检查,该病的超声心动图诊断标准包括:LVEF<45%和(或)M型超声左室缩短分数<30%,且左室舒张内径>2.7 cm2/体表面积(m2)[12-13]。超声心动图还可发现潜在的附壁血栓、二尖瓣三尖瓣反流、右室收缩功能不全及心包积液。本研究发现未愈组较治愈组左室偏大、LVEF值偏低,常合并中度二尖瓣返流、少到中量胸腔积液,符合心力衰竭预后不佳的危险因素,也与国外研究结果类似。本研究中左室舒张末内径大小在治愈组和未愈组间比较显示,左室舒张末内径为63 mm时,两组比较P=0.026(参考Fisher精确概率值),差异具有统计学意义,提示左室舒张末内径明显扩大(≥63 mm)的患者预后欠佳,与国外研究类似。Chapa等[14]随访观察32例PPCM患者后发现诊断时左心室舒张末内径>60 mm以及LVEF<20%显著增加左心室功能持续减退的风险。Goland[15]等也发现LVEF<25%是PPCM患者发生严重心血管不良事件的预测因素。Biteker等[16]则提出较高的基线LVEF水平是左心室功能恢复的独立预测因素。建议PPCM患者应在出院时、产后6周、产后6个月、此后每年动态复查超声心动图[17]。此外,N 端脑钠肽前体(NT-proBNP) 作为诊断心力衰竭的敏感指标,在大多数PPCM 患者中明显升高[18],本研究中未愈组(NT-proBNP)较治愈组明显增高,肌钙蛋白未愈组较治愈组偏低,提示心衰的严重程度、心肌损伤程度或者就诊时发病时间均影响该病的愈后。
及早诊断并接受正规的治疗可缓解症状、缩短左心室功能恢复的时间、降低死亡率。对产后非哺乳患者,所有抗心力衰竭药物均可使用,哺乳者应慎用ACEI或ARB类药物(但卡托普利、依那普利相对安全),呋塞米、噻嗪类利尿剂、β-受体阻滞剂、螺内酯、地高辛可考虑使用[19]。通常抗心力衰竭药物治疗应至少维持12个月,对发病6~12个月心功能仍未恢复正常者,应考虑延长用药时间甚至终身药物治疗[20]。近年研究发现,多巴胺D2受体激动剂溴隐亭,可通过抑制泌乳素释放,阻断氧化应激-Cathepsin D-16kU泌乳素片段的级联反应,是目前治疗PPCM的新靶点。在标准抗心力衰竭治疗基础上,联合溴隐亭能显著改善患者左室收缩功能及预后,并能在一定程度上预防再次妊娠时疾病的复发[21-22]。同时2016年欧洲心脏病学会(European Society of Cardiology,ESC)关于PPCM管理指南中也建议,对心力衰竭失代偿的PPCM患者可考虑在标准抗心力衰竭药物基础上加用溴隐亭(2.5 mg每日2次口服维持2周后减为2.5 mg每日1次口服维持6周)治疗[23]。由于围产期血液呈高凝状态,患者常可发生脑、肺、冠脉、肠系膜等多部位的系统性血栓栓塞,左室血栓在心脏扩大、LVEF<35%的患者中并不罕见[4]。对LVEF<35%、存在系统性血栓、合并心房颤动或心房扑动或服用溴隐亭的患者应给予抗凝治疗[24]。本研究中,70%的治愈组患者接受溴隐亭治疗,治愈时间9~30天,达到了早期恢复。接受溴隐亭治疗患者,联合阿司匹林肠溶片抗凝,卧床期间联合低分子肝素钠抗凝,所有患者未发生血栓栓塞事件。
接受标准抗心力衰竭治疗后,在确立PPCM诊断6个月内LVEF恢复至不低于50%称为早期恢复,在第6个月LVEF仍小于50%或确诊后死亡的称为病情迁延[8]。本研究中,50%患者达到了早期恢复。既往PPCM患者再次妊娠时疾病的复发率和死亡率均较高,对初次发病时LVEF<25%或左室收缩功能在产后尚未恢复正常者不建议再次妊娠,对产后心功能恢复正常(LVEF>50%) 者也建议尽量避免再次妊娠[4]。文献报道有PPCM病史的女性即使LVEF已经恢复正常,再次妊娠后心力衰竭复发的风险仍高达20%以上。所以做好疾病宣教对预防PPCM复发尤为重要。
PPCM在我国的发病属少见病,多关注肥胖产妇、多次妊娠,多胎妊娠等PPCM高危人群,提高警惕,加强预防,是减少PPCM发病的重要途径。对妊娠晚期出现呼吸困难、乏力的孕妇需完善超声心动图检查,对彩超提示左室舒张末内径明显扩大(≥63 mm)的患者提示预后欠佳,溴隐亭作为PPCM治疗的新靶点,可改善患者预后。本研究为单中心回顾性研究,因患者联系方式的更换或者拒绝复查,故样本量较小,结论还需要大样本研究的进一步验证。
