2016—2018年11所医院儿童血培养分离菌的耐药性分析
2021-01-22景春梅许红梅赵瑞秋王传清邓继岿赵瑞珍华春珍陈英虎陈学军陈益平杨锦红邓慧玲曹三成林爱伟王世富赫建华0巍0黄圆圆冀旭峰
景春梅, 许红梅, 赵瑞秋, 王传清, 俞 蕙, 邓继岿, 赵瑞珍, 华春珍, 陈英虎,陈学军, 陈益平, 杨锦红, 张 婷, 张 泓, 邓慧玲, 曹三成, 曹 清, 王 星,林爱伟, 王世富, 赫建华0,高 巍0,黄圆圆,冀旭峰
血流感染是一种严重的全身感染性疾病。周梦兰等[1]报道我国儿童血流感染患者病死率为28.7%。儿童由于自身免疫功能较低,很容易发生血流感染,特别是新生儿和婴幼儿。由于血流感染具有起病急骤、病情进展迅速、致死率高等特点,预后差。血培养是诊断血流感染疾病的金标准[2]。了解儿童血培养阳性常见病原菌及其耐药特点,是重症感染初期患儿在缺乏病原学资料时经验治疗的关键。中国儿童细菌耐药监测组(Infectious Disease Surveillance of Paediatric,ISPED)主要由三级儿童医院组成,旨在监测感染儿童的细菌。本研究对ISPED 11所医院2016-2018年疑似血流感染患儿血培养阳性分离菌的特征及耐药性进行分析,能够为我国儿童血流感染合理用药提供依 据。
1 材料与方法
1.1 菌株来源
2016-2018年11所参加ISPED的医院中,诊断为血流感染的0~14岁儿童,按照第三版《全国临床检验操作规程》进行血培养,检测出的临床分离细菌,剔除污染菌和同一患者检出的重复菌 株。
1.2 细菌鉴定及药敏试验
1.2.1 细菌鉴定 采用BD Phoenix 100全自动微生物鉴定/药敏系统(美国)、VITEK 2-Compact 自动细菌鉴定药敏仪、梅里埃API 系统、VITEK质谱系统(法国)将细菌鉴定到种。质控菌株为铜绿假单胞菌ATCC 27853、大肠埃希菌ATCC 25922、流感嗜血杆菌ATCC 49247、粪肠球菌ATCC 29212、肺炎链球菌ATCC 49649、金黄色葡萄球菌ATCC 25923和ATCC 29213。
1.2.2 药敏试验 微量稀释法:采用BD Phoenix 100全自动微生物鉴定/药敏系统、VITEK 2-Compact自动细菌鉴定药敏仪准确测定MIC。纸片法:采用纸片扩散法(K-B 法),药敏纸片为OXOID公司生产的商品。普通细菌药敏试验培养基使用 MH琼脂,肺炎链球菌使用5%脱纤维羊血MH琼脂培养基,流感嗜血杆菌药敏试验使用HTM培养基。按照《全国临床检验操作规程》第三版进行药敏试验。参照2018年CLSI M100-S28推荐的折点标准[3]判读结果。其中头孢唑林的折点是针对非尿标本分离的大肠埃希菌和肺炎克雷伯菌等肠杆菌科细菌,肺炎链球菌对青霉素等β内酰胺类抗菌药物使用非脑膜炎折点。
1.3 统计学分析
数据分析采用WHONET 5.6软件。
2 结果
2.1 细菌分布
2016-2018年11所医院300 500份儿童血培养标本中细菌培养阳性标本15 626份,阳性率5.2%,剔除重复菌株和污染菌,共检出病原菌14 078株。其中革兰阳性菌9 141株,占64.9%;革兰阴性菌4 937株,占35.1%。具体分布见表1。
2.2 常见革兰阳性菌对抗菌药物的药敏结果
2.2.1 葡萄球菌属 共检出金黄色葡萄球菌746株,其中耐甲氧西林金黄色葡萄球菌(MRSA)占31.6%(236/746);凝固酶阴性葡萄球菌5 814株,其中耐甲氧西林菌株(MRCNS)占81.4%(4 732/5 814)。MRSA和MRCNS对红霉素、克林霉素、四环素、环丙沙星、左氧氟沙星等的耐药率均高于甲氧西林敏感株(MSSA和MSCNS)。MRCNS对甲氧苄啶-磺胺甲唑、环丙沙星、左氧氟沙星、庆大霉素的耐药率明显高于MRSA。未检出对万古霉素和利奈唑胺耐药的葡萄球菌属细菌。见表2、 3。

表1 细菌的分布Table 1 Distribution of bacterial species
2.2.2 肠球菌属 共检出932株肠球菌属细菌,其中粪肠球菌308株、屎肠球菌556株,分别占肠球菌属33.0%和59.7%,其他肠球菌68株,占7.3%。粪肠球菌对四环素的耐药率高于屎肠球菌,但对其他抗菌药物耐药率均低于屎肠球菌。屎肠球菌和粪肠球菌对高浓度庆大霉素的耐药率分别为35.7%和22.1%。未检出利奈唑胺和万古霉素耐药的粪肠球菌和屎肠球菌。见表4。
2.2.3 链球菌属 此次血培养阳性的链球菌属细菌包含有肺炎链球菌500株(3.6%)、β溶血链球菌187株(1.3%)和草绿色链球菌431株(3.1%)。其中β溶血链球菌中A组、B组和C组分别占17.6%、79.1%和3.2%。药敏结果见表5。按脑膜炎、非脑膜炎株折点统计肺炎链球菌对青霉素的敏感率和耐药率分别为:18.0%、82.0%和89.0%、1.6%,按脑膜炎、非脑膜炎株折点统计头孢曲松的敏感率和耐药率分别为44.8%、80.7%和16.6%、10.2%;头孢噻肟的敏感率和耐药率分别为30.5%、73.2%和26.0%、12.8%。肺炎链球菌对红霉素、克林霉素的耐药率超过90%。未检出对万古霉素、利奈唑胺耐药的肺炎链球菌。见表6。
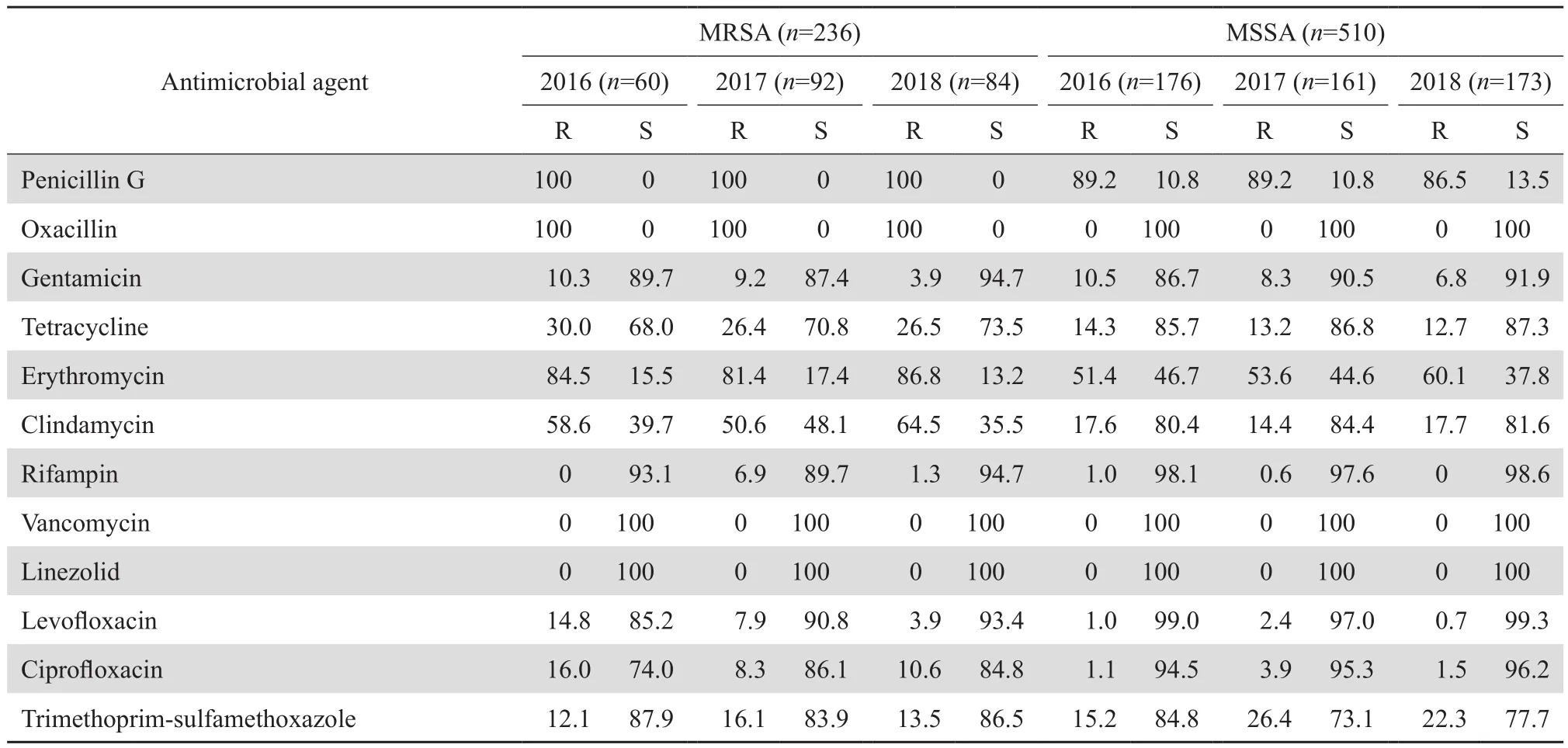
表2 金黄色葡萄球菌对抗菌药物的耐药率和敏感率Table 2 Susceptibility of Staphylococcus aureus to antimicrobial agents(%)
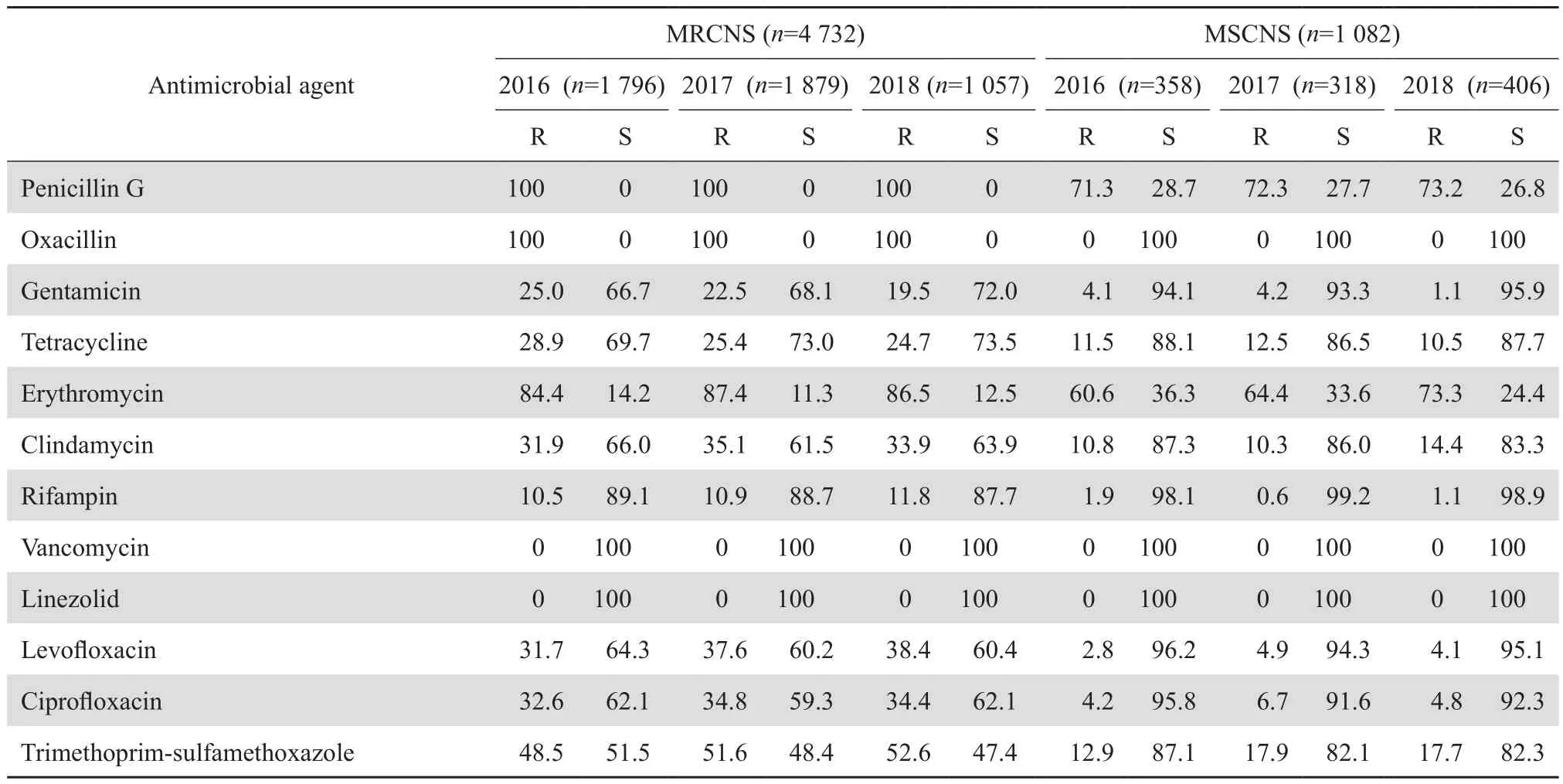
表3 凝固酶阴性葡萄球菌对抗菌药物的耐药率和敏感率Table 3 Susceptibility of coagulase negative Staphylococcus strains to antimicrobial agents(%)

表4 粪肠球菌和屎肠球菌对抗菌药物的耐药率和敏感率Table 4 Susceptibility of Enterococcus faecalis and Enterococcus faecium to antimicrobial agents(%)
2.3 常见革兰阴性菌对抗菌药物的药敏结果
2.3.1 肠杆菌科细菌 大肠埃希菌对头孢唑林、头孢曲松和甲氧苄啶-磺胺甲唑的耐药率均 > 50%。肺炎克雷伯菌对头孢唑林、头孢呋辛和头孢噻肟的耐药率均>60%。耐碳青霉烯类大肠埃希菌和肺炎克雷伯菌分别检出50株和197株,占各自菌种的4.4%和21.5%,对氨苄西林、头孢唑林、头孢呋辛、头孢噻肟和头孢曲松耐药率100%,对阿米卡星和左氧氟沙星耐药率较低。除大肠埃希菌和肺炎克雷伯菌外的其他肠杆菌科细菌对头孢曲松耐药率逐年增加,对氨苄西林-舒巴坦耐药率逐年降低。肠杆菌科细菌的药敏结果见表7~9。
2.3.2 不发酵糖革兰阴性杆菌 铜绿假单胞菌和鲍曼不动杆菌对亚胺培南、美罗培南、阿米卡星的平均耐药率分别为13.2%、12.5%、2.5%和37.7%、40.9%和32.7%。嗜麦芽窄食单胞菌对左氧氟沙星、甲氧苄啶-磺胺甲唑、米诺环素的耐药率分别为0.5%、0.6%、0.3%。除嗜麦芽窄食单胞菌、铜绿假单胞菌和鲍曼不动杆菌外的其他不发酵糖革兰阴性菌对左氧氟沙星耐药率最低(2.4%),对头孢他啶耐药率最高(22.2%)。见表10、11。
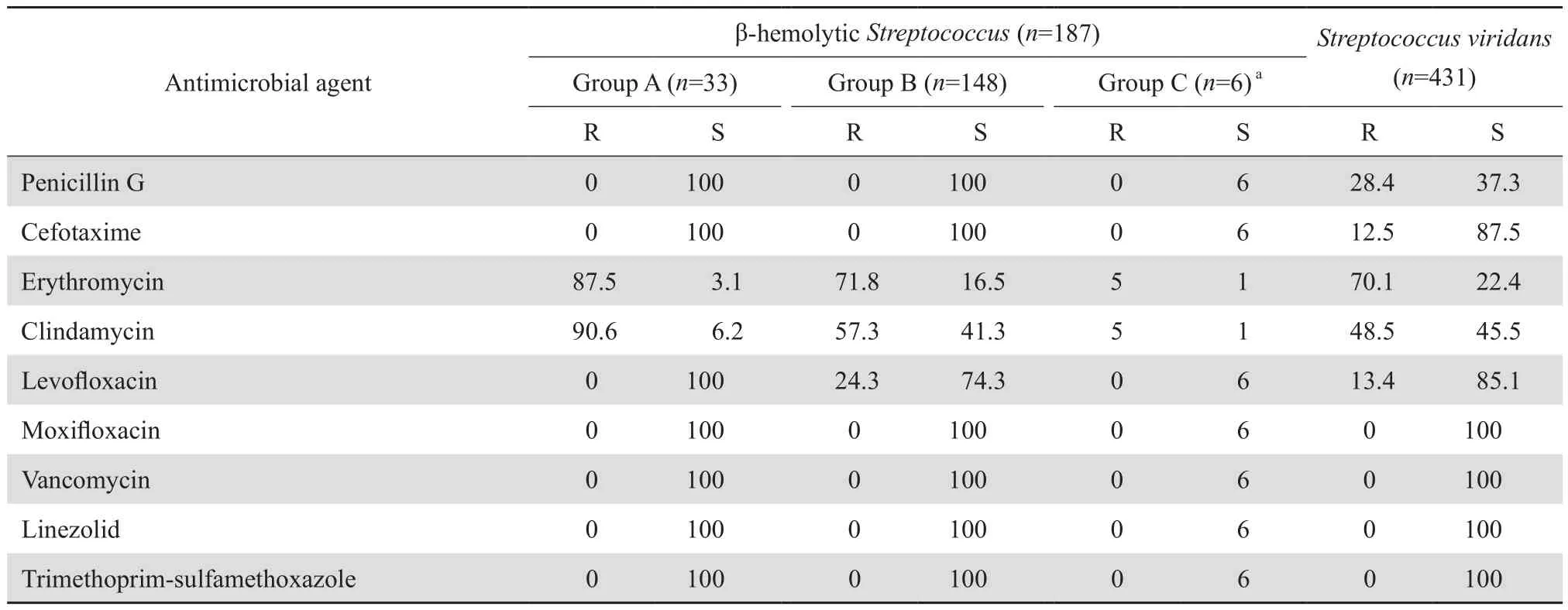
表5 β溶血链球菌和草绿色链球菌对抗菌药物的耐药率和敏感率Table 5 Susceptibility of β-hemolytic Streptococcus and Streptococcus viridans to antimicrobial agents(%)
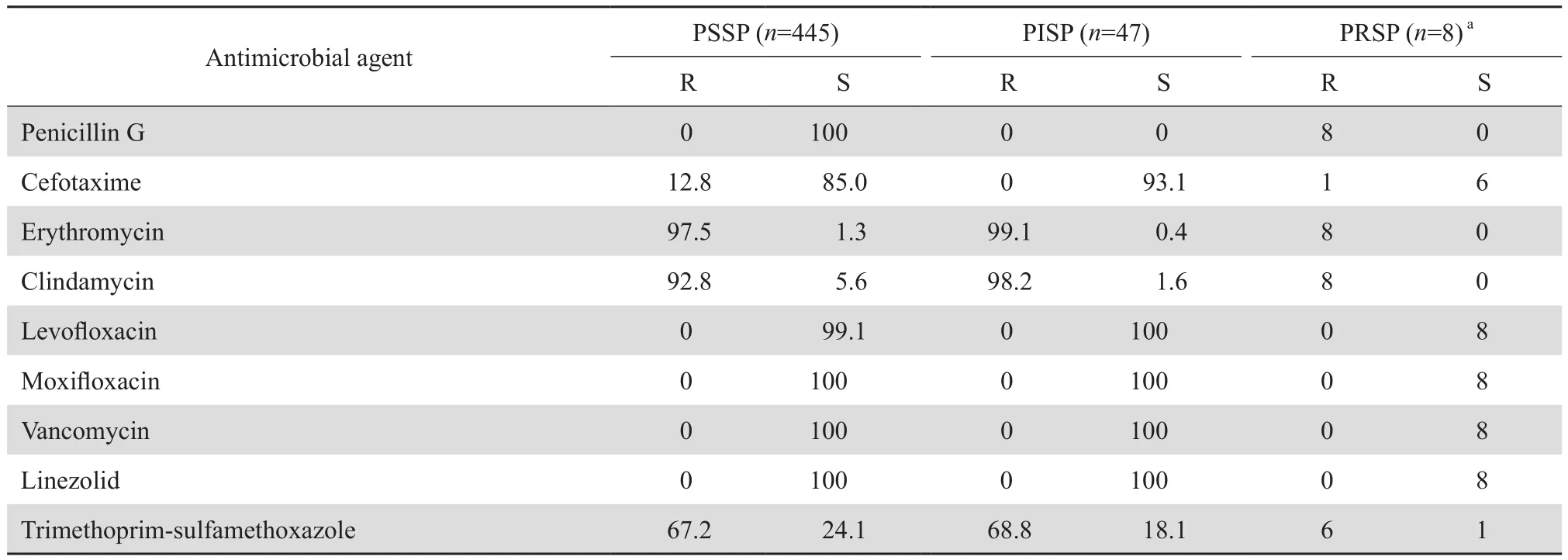
表6 肺炎链球菌对抗菌药物的耐药率和敏感率Table 6 Susceptibility of Streptococcus pneumoniae to antimicrobial agents(%)
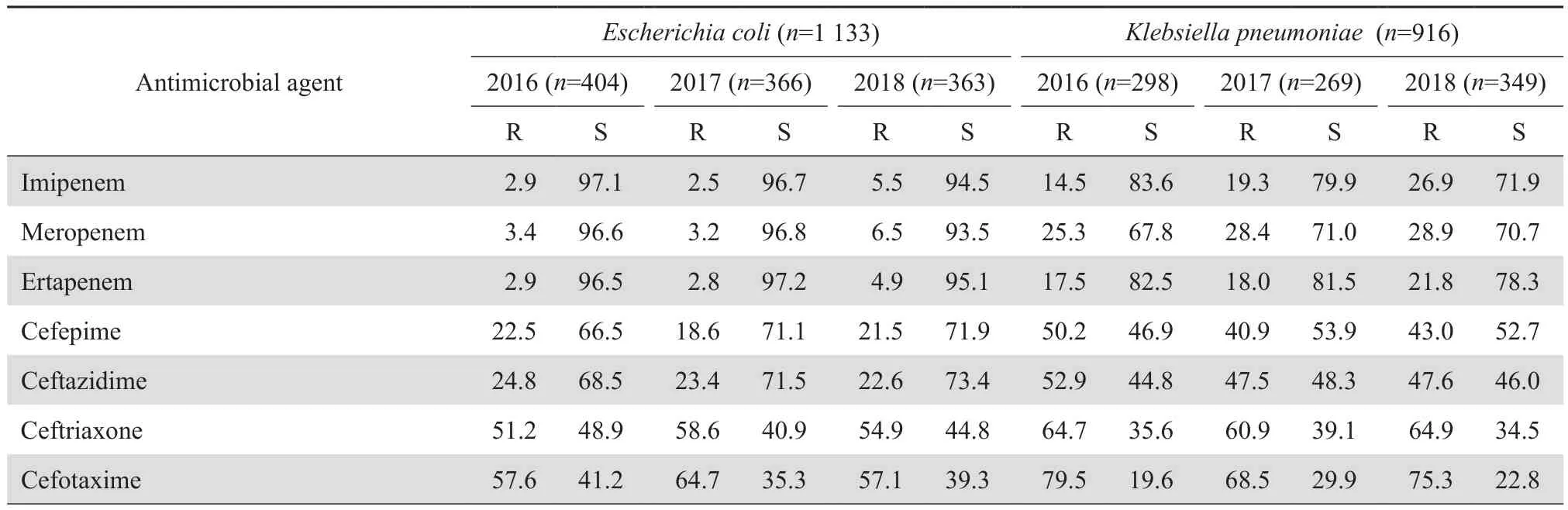
表7 大肠埃希菌和肺炎克雷伯菌对抗菌药物的耐药率和敏感率Table 7 Susceptibility of Escherichia coli and Klebsiella pneumoniae to antimicrobial agents(%)
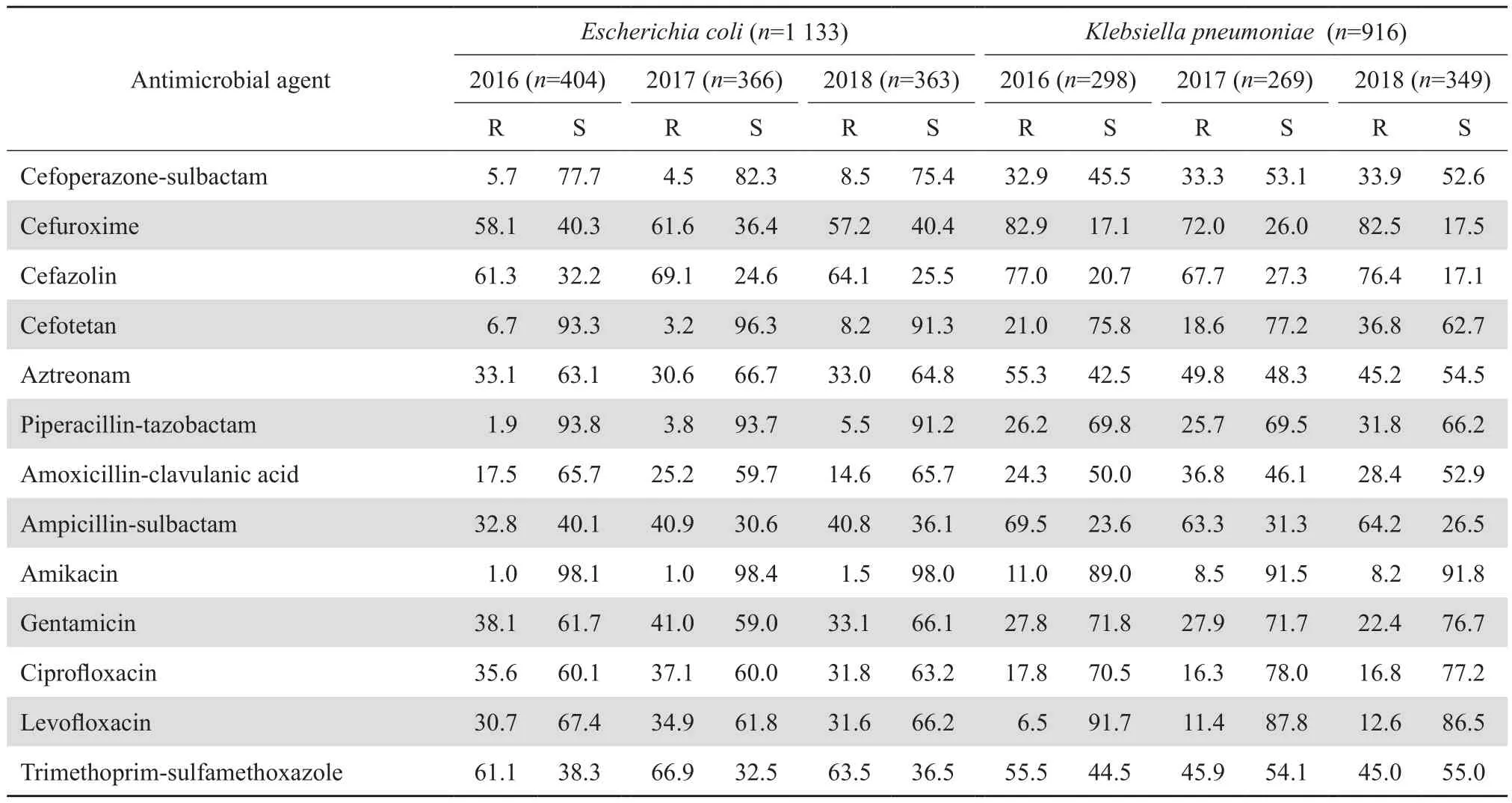
表7(续)Table 7(continued)(%)

表8 其他肠杆菌科细菌对抗菌药物的耐药率和敏感率Table 8 Susceptibility of other Enterobacteriaceae strains to antimicrobial agents(%)
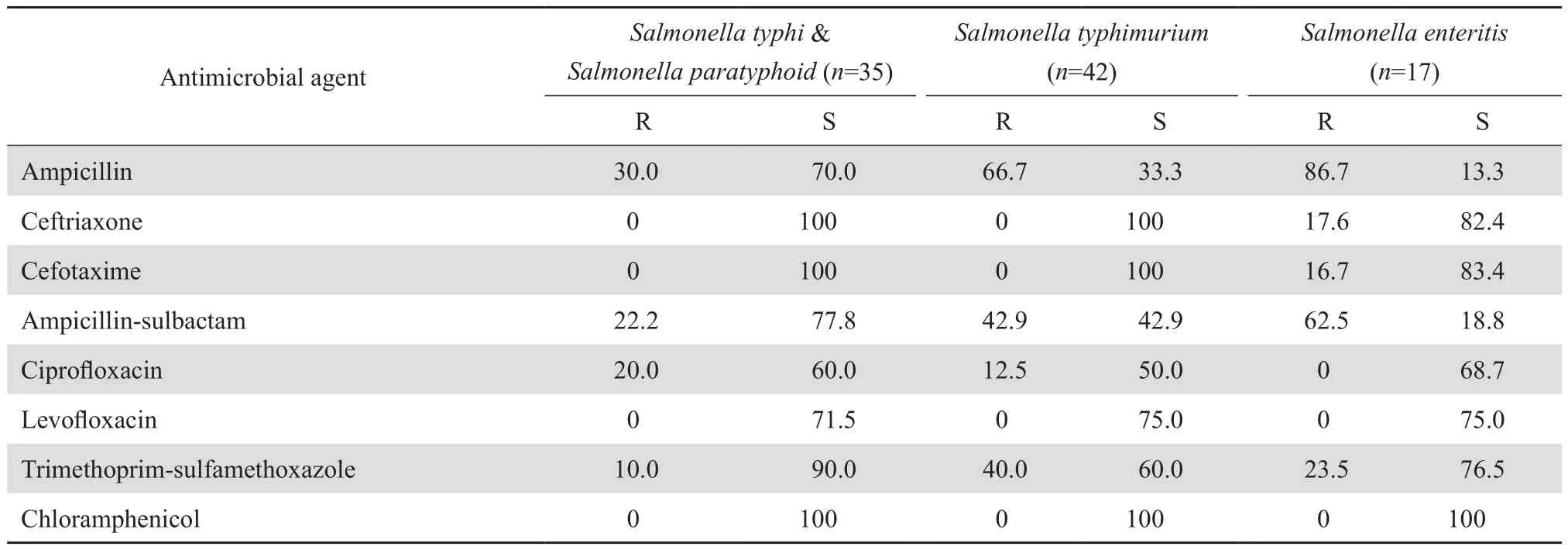
表9 沙门菌属细菌对抗菌药物的耐药率和敏感率Table 9 Susceptibility of Salmonella species to antimicrobial agents(%)
2.3.3 其他革兰阴性菌 流感嗜血杆菌和卡他莫拉菌的药敏结果见表12。

表10 鲍曼不动杆菌和铜绿假单胞菌对抗菌药物的耐药率和敏感率Table 10 Susceptibility of Acinetobacter baumannii and Pseudomonas aeruginosa to antimicrobial agents(%)
2.4 各医院重要耐药菌株的检出率 11所医院MRSA的平均检出率为31.7% (3.1%~71.4%)。MRCNS的平均检出率为81.4%(70.5%~88.1%)。碳青霉烯类耐药的铜绿假胞菌和鲍曼不动杆菌平均检出率分别为13.2%和40.9%。见表13。
3 讨论
血流感染是一种严重的感染性疾病,血培养是明确血流感染病原菌的直接途径,能快速、准确地获得血培养阳性的病原菌和药敏结果,对于改善患者治疗效果具有非常重要的价值。本组资料显示,中国儿童细菌耐药监测组2016-2018年血培养阳性率5.2%,低于凌华志等[4]报道的7.1%和尧荣凤等[5]报道的12.8%。革兰阳性和阴性菌的占比分别为64.9%和35.1%,显示以革兰阳性菌为主,与张秀兰[6]报道的儿童监测数据和2010年中国CHINET血培养阳性率一致[7]。儿童血培养阳性率较低,推测可能与医院感染控制程度、未按双侧双套抽血送检以及采血后未能及时运输至实验室培养等因素有关。
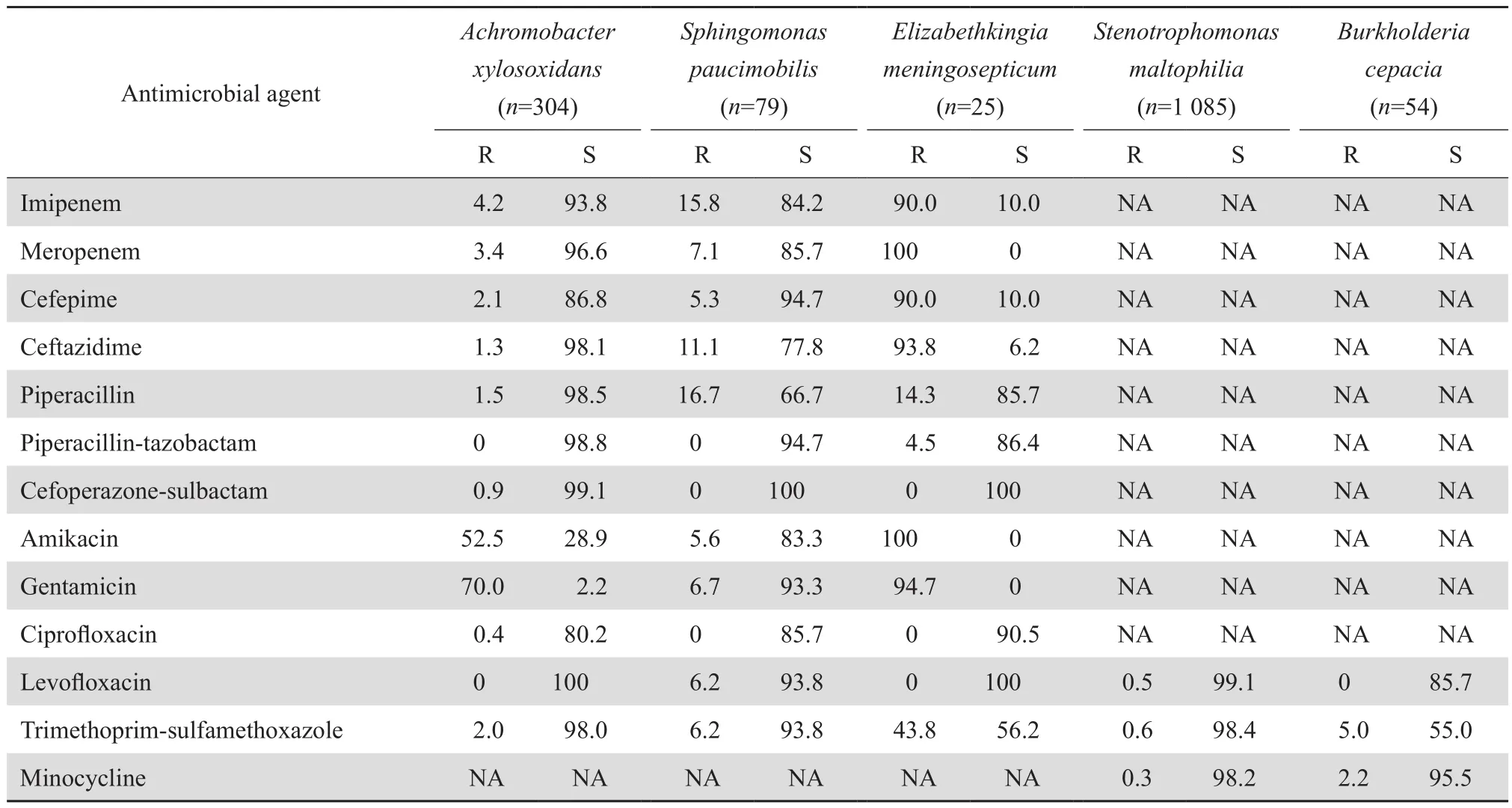
表11 其他不发酵糖革兰阴性菌对抗菌药物的耐药率和敏感率Table 11 Susceptibility of non-fermentative gram-negative bacilli to antimicrobial agents(%)
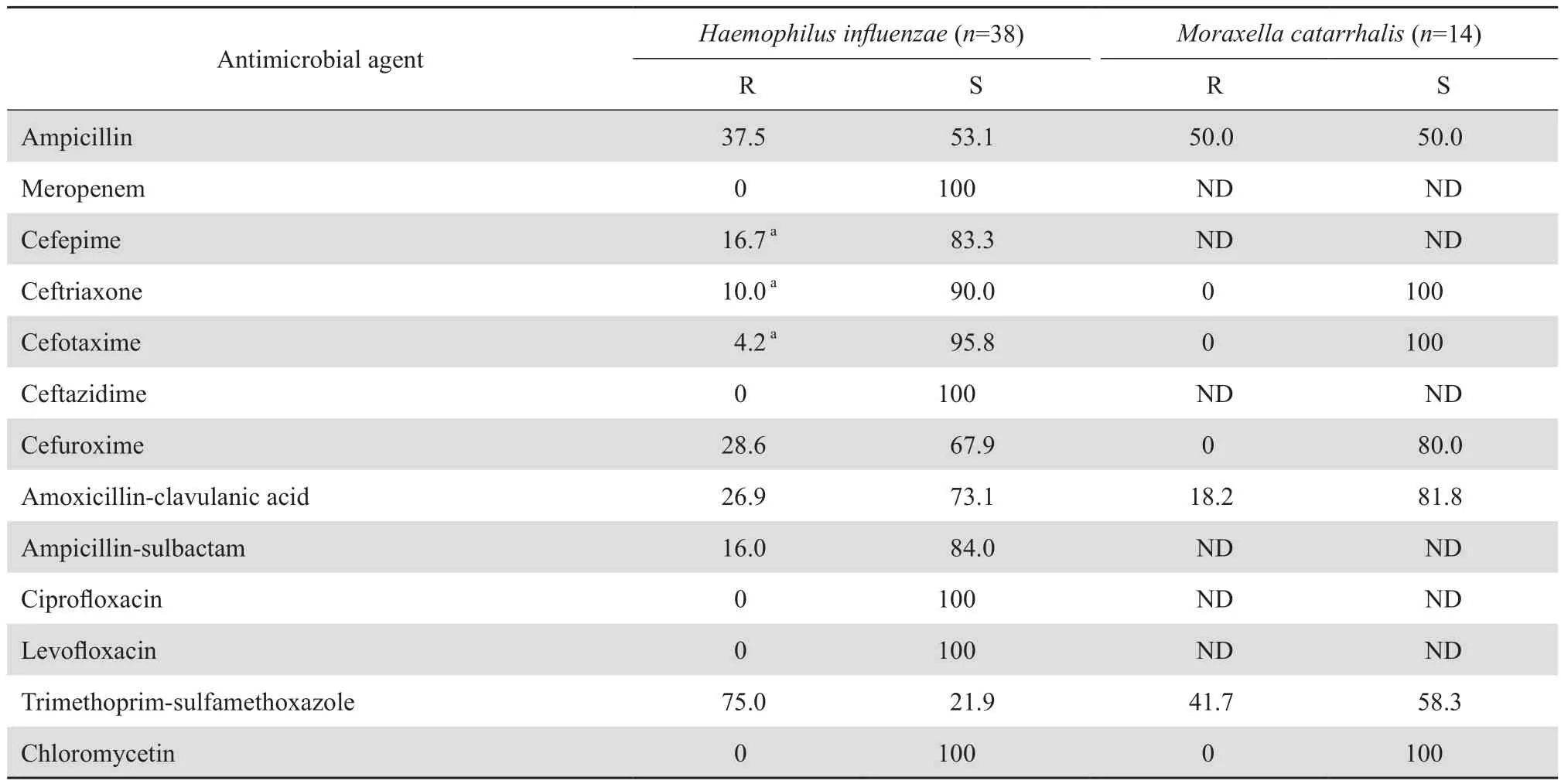
表12 流感嗜血杆菌和卡他莫拉菌对抗菌药物的耐药率和敏感率Table 12 Susceptibility of Haemophilus influenzae and Moraxella catarrhalis to antimicrobial agents(%)
金黄色葡萄球菌毒力很强,可引起细菌性肺炎、脑膜炎、败血症、脓毒血症等全身感染,甚至可致死亡[8],特别是MRSA的多重耐药,患儿获此感染的死亡风险更大。本组资料显示,儿童血培养阳性的金黄色葡萄球菌中MRSA 的检出率为31.6%,低于马梦亭等[9]的报道。表皮葡萄球菌和人葡萄球菌是血培养阳性凝固酶阴性葡萄球菌中最多见的革兰阳性菌,与国内外相关报道一致[10-11];均属于人体皮肤黏膜定植菌[12],儿童由于皮肤黏膜发育尚未完全成熟,定植菌容易入血引起血流感染。药敏结果显示,MRSA和MRCNS对多数抗菌药物的耐药率高于MSSA和MSCNS,可见MRSA和MRCNS一旦引起血流感染,由于耐药现象严重,患儿的死亡风险更大。本组资料显示所有葡萄球菌对万古霉素、利奈唑胺100%敏感,与国内外报道的糖肽类、唑烷酮类等抗菌药物仍然是治疗血流感染革兰阳性菌的有效手段一 致。

表13 各医院重要耐药菌株的检出率Table 13 Prevalence of important resistant strains
粪肠球菌和屎肠球菌在肠球菌属中的占比为92.7%,二者占比分别为33.0%和59.7%,与黄仁刚等[13]的研究结果一致。除四环素外,粪肠球菌对其他抗菌药物耐药率均低于屎肠球菌,与刘春林等[14]的报道一致。万古霉素、利奈唑胺对肠球菌属细菌依然保持极强的抗菌活性,未检出对这两种抗菌药物耐药的肠球菌属细菌。
肺炎链球菌是引起儿童黏膜感染和侵袭性感染的重要病原菌之一,患者可能会出现严重和潜在危及生命的不良预后。本组资料显示,肺炎链球菌对青霉素G的耐药率仅为1.6%,低于2015年和2017年CHINET中国细菌耐药性监测网报道的儿童患者青霉素G 7.2%和2.2%的耐药率[15-16]。主要由于后者报道的肺炎链球菌绝大部分分离自呼吸道分泌物[15]。不同的标本耐药菌的检出率是不一样的,血液标本分离的肺炎链球菌对青霉素的耐药率低于呼吸道等其他标本分离菌株。
肠杆菌科细菌导致的菌血症,往往因病原菌呈现多重耐药而显著增加了临床抗感染治疗难度[17]。本组资料显示,导致儿童血流感染的肠杆菌科细菌主要是大肠埃希菌,其次为肺炎克雷伯菌,与刘周等[18]报道一致。对三种碳青霉烯类抗菌药物的耐药率,大肠埃希菌(<5%)明显低于肺炎克雷伯菌(>15%),与徐浩峰等[19]报道的研究结果一致。引起儿童血流感染的非发酵菌中,嗜麦芽窄食单胞菌在血培养分离菌株中的占比多于鲍曼不动杆菌和铜绿假单胞菌,与其他研究结果有差异[18-19]。鲍曼不动杆菌对头孢噻肟的耐药率,铜绿假单胞菌对美罗培南、环丙沙星、哌拉西林-他唑巴坦、阿米卡星和哌拉西林的耐药率逐年增加,提示临床上应更加合理使用这些抗菌药物,可采取交替或联合用药的方式,以减少耐药菌株的产生。
综上所述,儿童血培养分离菌以革兰阳性菌为主,凝固酶阴性葡萄球菌和大肠埃希菌是血培养最常见的临床分离菌。肠杆菌科细菌对碳青霉烯类抗菌药物的耐药率呈上升趋势。临床应重视血培养分离菌的耐药性监测,合理使用抗菌药物,加强医院感染控制措施,抑制耐药菌的传 播。
