2019年上海市三级医院细菌耐药监测
2021-01-22胡付品蒋晓飞朱德妹陈思佳王传清何磊燕应春妹张景皓庄亦晖陈祝俊周春妹黄声雷胡海清刘耀婷瑾0琼0刘庆中孙康德虞中敏瞿跃红周华敏潘秋辉黄卫春孙景勇谢潋滟张灏旻秦娟秀卫颖珏杨海慧瑛0峰0李志兰别立翰胡晓波王海英王蒋君张雯雁叶杨芹袁应华侯伟伟邢晓宇李妮娅刘淮玉建0霓0赵新宇杨乐园尹利娟余方友高荣樑蔡金凤曹宇硕陈君灏
吴 湜 , 胡付品, 蒋晓飞, 朱德妹, 刘 云, 秦 琴, 王 敏, 陈思佳, 王传清,何磊燕, 应春妹, 高 晶, 方 毅, 张景皓, 庄亦晖, 陈祝俊, 周春妹, 黄声雷,胡海清, 刘耀婷, 汤 瑾0,吴 琼0,刘庆中,汤 荣,张 泓,王 春,孙康德,虞中敏,瞿跃红,周华敏,潘秋辉,黄卫春,孙景勇,谢潋滟,李 丽,周 敏,张灏旻,秦娟秀,卫颖珏,杨海慧,刘 瑛0,陈 峰0,李志兰,别立翰,胡 骏,胡晓波,乔 昀,赵 琳,王海英,王蒋君,张雯雁,叶杨芹,袁应华,刘 妍,侯伟伟,江 涟,李 娜,邢晓宇,李妮娅,刘淮玉,郭 建0,钟 霓0,奚 卫,赵新宇,杨乐园,尹利娟,余方友,高荣樑,蔡金凤,曹宇硕,陈君灏,张 珏
近年来,随着抗菌药物使用增加,细菌耐药问题日益突出,为临床的抗感染治疗带来巨大挑战[1-2]。细菌耐药监测工作是了解耐药菌变迁、遏制耐药菌进一步流行播散最重要的基础工作之一。上海市细菌真菌耐药监测网包含35所三级医院。现将2019年上海市细菌真菌耐药监测网中三级医院细菌耐药监测结果报道如下。
1 材料与方法
1.1 材料
1.1.1 细菌 收集2019年1月1日-12月31日上海市细菌真菌耐药监测网中35所三级医院的临床分离株,剔除同一患者分离的重复菌株,剔除非无菌体液标本分离的凝固酶阴性葡萄球菌和草绿色链球菌。
1.2 方法
1.2.1 药敏试验和折点 按上海市细菌真菌耐药监测统一方案进行细菌对抗菌药物的敏感性试验,采用纸片扩散法及自动化仪器法进行。药敏折点采用2019年CLSI M100文件推荐的判断标准[3],替加环素参照美国食品药品监督管理局(FDA)推荐的判断标准[4]。药敏试验质控菌株为金黄色葡萄球菌(金葡菌)ATCC 25923、大肠埃希菌ATCC 25922、铜绿假单胞菌ATCC 27853、肺炎链球菌ATCC 49619和流感嗜血杆菌ATCC 49247。
1.2.2 β内酰胺酶检测 流感嗜血杆菌中的β内酰胺酶采用头孢硝噻吩定性试验检测。肠杆菌目细菌中大肠埃希菌、肺炎克雷伯菌、产酸克雷伯菌和奇异变形杆菌的超广谱β内酰胺酶(ESBL)检测按CLSI推荐的纸片法酶抑制剂增强试验确证[3]。
1.2.3 青霉素不敏感肺炎链球菌(PNSP)检测 PNSP包括青霉素中介(PISP)和青霉素耐药(PRSP)株,按2019年CLSI M100文件相关标准[3]判定。按CLSI要求,1 μg/片苯唑西林纸片法抑菌圈直径≥20 mm者为青霉素敏感株(PSSP);若 ≤19 mm者,则采用E试验条测定青霉素对其的最低抑菌浓度(MIC)。
1.2.4 糖肽类不敏感革兰阳性球菌检测 对常规药敏试验显示万古霉素和利奈唑胺不敏感(包括中介和耐药)者,应按CLSI要求对细菌进行重新鉴定确认,并采用肉汤微量稀释法对万古霉素和利奈唑胺的MIC值进行复核确认。
1.2.5 碳青霉烯类耐药革兰阴性杆菌 碳青霉烯类耐药肠杆菌目细菌(carbapenem-resistantEnterobacterales,CRE)定义为对亚胺培南、美罗培南或厄他培南中任一种抗生素耐药者[5];摩根菌属、变形杆菌属等细菌为除对亚胺培南之外的任一碳青霉烯类抗生素耐药者。此外碳青霉烯类耐药鲍曼不动杆菌(CRAB)和碳青霉烯类耐药铜绿假单胞菌(CRPA)与CRE的判别标准相同。
1.2.6 广泛耐药(XDR)菌株检测 对所有受试药物中除了1~2类药物(如多黏菌素和替加环素)敏感外,对其他测试的抗菌药物都耐药的菌株[6]。
1.2.7 人群分类 儿童分离株指分离自上海市的3所儿童医院以及综合性医院中年龄<18岁患者的临床分离细菌;成人分离株指年龄≥18岁患者的临床分离细菌。
1.2.8 数据统计分析 数据统计分析采用WHONET 5.6软件。
2 结果
2.1 细菌分布
2019年共收集临床分离株119 318株,其中革兰阳性菌和革兰阴性菌分别占29.1%(34 756/119 318)和70.9%(84 562/119 318)。住院患者和门急诊患者分离的菌株分别占80.0%(95 442/119 318) 和20.0% (23 876/119 318)。菌株分离自痰液等呼吸道分泌物(40.4%)、尿液(26.4%)、血液(9.0%)、伤口脓液(6.5%)、脑脊液(0.5%)、其他无菌体液(5.3%)、生殖道分泌物(1.6%)、粪便(0.7%)、其他标本(9.6%)。呼吸道分泌物中以肺炎克雷伯菌、铜绿假单胞菌和鲍曼不动杆菌为主;尿标本以大肠埃希菌、肠球菌属和肺炎克雷伯菌为主;血标本以凝固酶阴性葡萄球菌、大肠埃希菌和肺炎克雷伯菌为主;伤口脓液则以金葡菌、大肠埃希菌和肺炎克雷伯菌为主。肠杆菌目细菌占所有分离菌株的46.0%(54 888/119 318),其中最多见者依次为大肠埃希菌(42.2%)、肺炎克雷伯菌(33.0%)、阴沟肠杆菌(5.9%)、奇异变形杆菌(4.6%)。不发酵糖革兰阴性杆菌占所有分离菌株的22.6%(26 992/119 318),其中最多见者依次为铜绿假单胞菌(39.8%)、鲍曼不动杆菌(33.3%)、嗜麦芽窄食单胞菌(13.9%)和卡他莫拉菌(3.8%)。革兰阳性菌中最多见者依次为金葡菌(32.4%)、粪肠球菌(18.1%)、β溶血链球菌(14.3%)和屎肠球菌(13.1%)。119 318株细菌的分布见表1。
2.2 耐药菌的检出率
2.2.1 甲氧西林耐药葡萄球菌 金葡菌中甲氧西林耐药株(MRSA)的检出率为43.4%,表皮葡萄球菌中甲氧西林耐药株(MRSE)的检出率为83.2%,其他凝固酶阴性葡萄球菌(除假中间葡萄球菌和施氏葡萄球菌外)中甲氧西林耐药凝固酶阴性葡萄球菌(MRCNS)的检出率为76.6%。
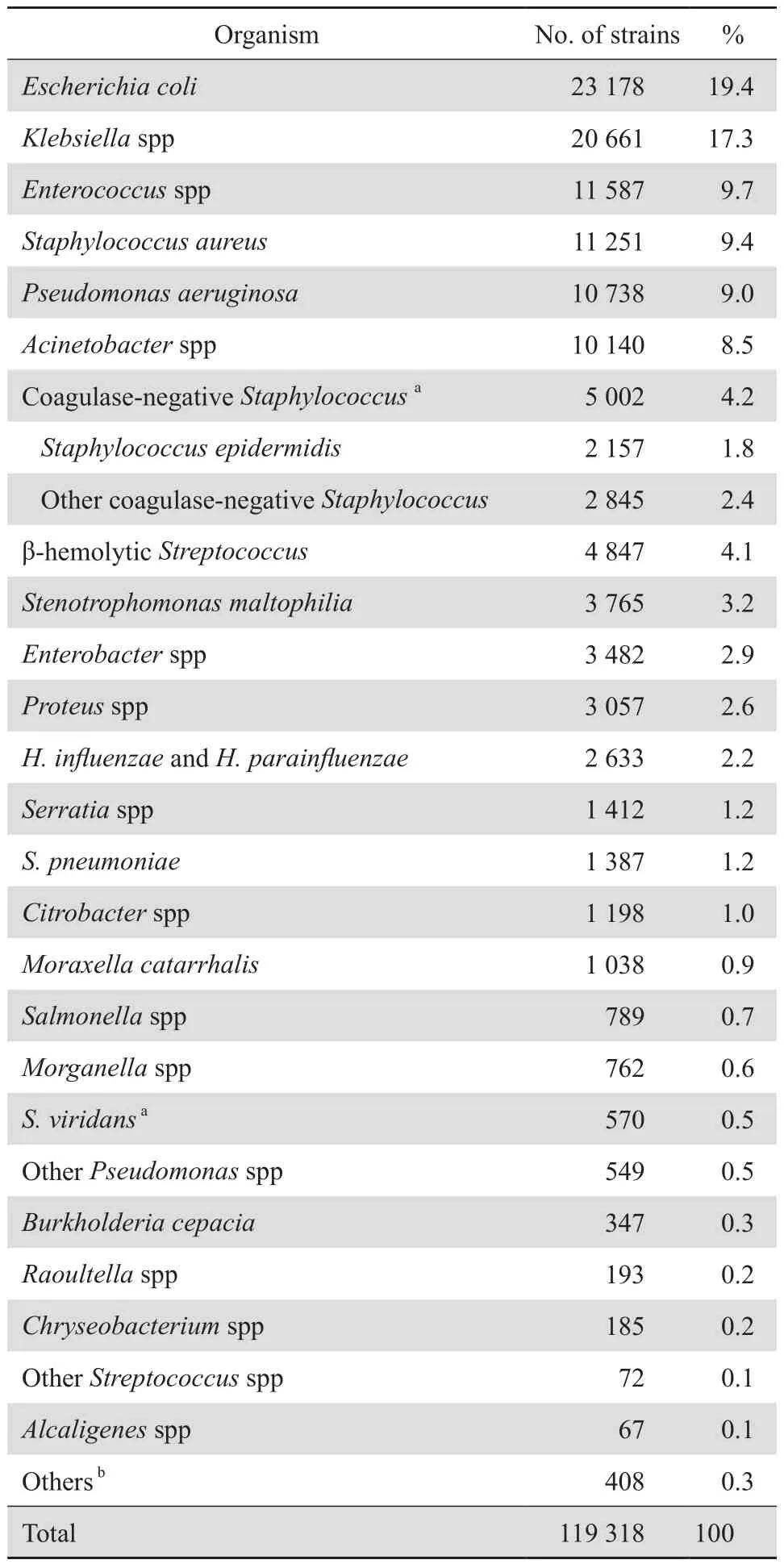
表1 2019年上海市三级医院临床分离菌的分布Table 1 Distribution of bacterial species isolated from tertiary hospitals across Shanghai in 2019
2.2.2 PRSP 1 387株肺炎链球菌中测试青霉素药敏的有1 364株,81.4%分离自儿童(1 110/1 364),18.6%分离自成人(254/1 364)。其中儿童PRSP占0.7%(8/1 110),成人PRSP占2.0%(5/254)。
2.2.3 万古霉素耐药肠球菌 6 302株粪肠球菌中未发现万古霉素耐药菌株,4 561株屎肠球菌万古霉素耐药率为0.4%,两者对利奈唑胺耐药率分别为1.7%和0.2%。
2.2.4 产ESBL肠杆菌科细菌 23 178株大肠埃希菌中有17 966株检测ESBL,阳性率为54.7%(9 842/17 966);肺炎克雷伯菌中有13 873株检测ESBL,阳性率为33.8%(4 688/13 873);奇异变形杆菌中有1 631株检测ESBL,阳性率为40.0%(650/1 631)。
2.2.5 碳青霉烯类耐药革兰阴性杆菌 肠杆菌目细菌CRE检出率为13.5%(7 385/54 888),其中肺炎克雷伯菌占72.1%(5 326/7 385),大肠埃希菌占6.9%(511/7 385)。鲍曼不动杆菌中CRAB检出率63.0%(5 662/8 993),铜绿假单胞菌中CRPA检出率31.8%(3 411/10 738)。
2.3 革兰阳性球菌对抗菌药物的敏感率
2.3.1 葡萄球菌属 MRSA、MRSE和其他MRCNS对大环内酯类、氨基糖苷类和喹诺酮类等抗菌药物的耐药率均显著高于甲氧西林敏感株(MSSA、MSSE和其他MSCNS);但MRSA对甲氧苄啶-磺胺甲唑的耐药率略低于MSSA(5.2%与8.4%)。MRSE对甲氧苄啶-磺胺甲唑的耐药率明显高于MRSA和其他MRCNS(44.6%与5.2%和26.8%),但MRSA对克林霉素的耐药率显著高于MRSE和其他MRCNS(51.2%与23.0%和29.1%)。葡萄球菌属中未发现万古霉素耐药株和利奈唑胺耐药株。见表2。
2.3.2 肠球菌属细菌 粪肠球菌和屎肠球菌分别占肠球菌属细菌的54.4%(6 302/11 587)和39.4%(4 561/11 587)。其中粪肠球菌对绝大多数受试抗菌药物的耐药率均显著低于屎肠球菌,其对呋喃妥因、磷霉素和氨苄西林的耐药率较低,分别为1.6%、3.1%和3.2%,但屎肠球菌对呋喃妥因和氨苄西林的耐药率均较高,分别为34.8%和90.2%。两者对高浓度庆大霉素的耐药率分别为35.1%和41.2%,见表3。粪肠球菌中未发现万古霉素耐药株,但屎肠球菌中有少数该耐药株,粪肠球菌和屎肠球菌中均有少数利奈唑胺耐药株。万古霉素和利奈唑胺耐药菌株经E试验法复核确认。
2.3.3 肺炎链球菌 1 364株肺炎链球菌均为非脑脊液分离株。儿童患者 1 110株,PSSP、PISP和PRSP的检出率分别为96.8%、2.5%、0.7%;成人患者254株, PSSP、PISP和PRSP分别为96.9%、1.2%、2.0%,见表4。药敏试验结果显示儿童株和成人株对红霉素、克林霉素和甲氧苄啶-磺胺甲唑耐药率均较高;儿童患者分离株中检出2株左氧氟沙星的耐药株,较成人株(12株)为少。未发现万古霉素和利奈唑胺耐药株,见表5。

表2 葡萄球菌属细菌对抗菌药物的耐药率和敏感率Table 2 Susceptibility of Staphylococcus spp. to antimicrobial agents (%)
2.3.4 溶血链球菌 4 973株β溶血链球菌中A、B、C各组分别为2 486、2 093和260株;血液或脑脊液等无菌体液标本中的草绿色链球菌570株。未发现对青霉素耐药的β溶血链球菌,但6.7%草绿色链球菌对青霉素耐药。各组链球菌属对红霉素和克林霉素的耐药率均超过40%。除B组β溶血链球菌对左氧氟沙星的耐药率最高(39.6%)外,其他β溶血链球菌对左氧氟沙星均高度敏感,耐药率为0.2%~2.8%。未发现万古霉素和利奈唑胺耐药的链球菌属细菌。见表 6。
2.4 革兰阴性杆菌对抗菌药物的敏感率
2.4.1 肠杆菌目细菌 大肠埃希菌对头孢曲松、头孢呋辛、头孢唑林、哌拉西林和氨苄西林的耐药率在54.1%~82.1%,对环丙沙星的耐药率为41.3%;尿液标本分离大肠埃希菌对磷霉素的耐药率低,为19.2%。肠杆菌目细菌对2种碳青霉烯类的耐药率仍较低,除克雷伯菌属对亚胺培南和美罗培南的耐药率分别为26.6%和27.2%外,沙雷菌属的耐药率分别为19.4%和17.5%;大肠埃希菌的耐药率仍分别为2.0%和2.1%;其他肠杆菌目细菌中除摩根菌属和变形杆菌属对亚胺培南的耐药率为20.1%和14.5%外,耐药率均低于10%,见表7。沙门菌属细菌对氨苄西林的耐药率高(63.8%~81.2%);对氯霉素的耐药率约为60%,但对环丙沙星的耐药率为10%左右,见表8。主要肠杆菌目细菌对常用抗菌药物的耐药率和敏感率见表9。

表3 粪肠球菌和屎肠球菌对抗菌药物的耐药率和敏感率Table 3 Susceptibility of Enterococcus species to antimicrobial agents (%)
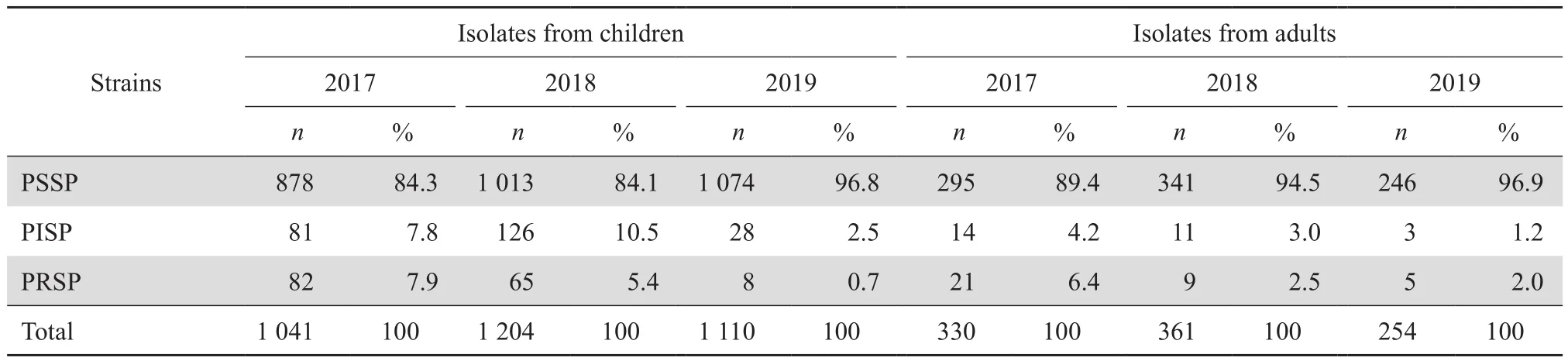
表4 儿童和成人患者中非脑膜炎肺炎链球菌的分布Table 4 The distribution of nonmeningitis S. pneumoniae isolates from children and adults
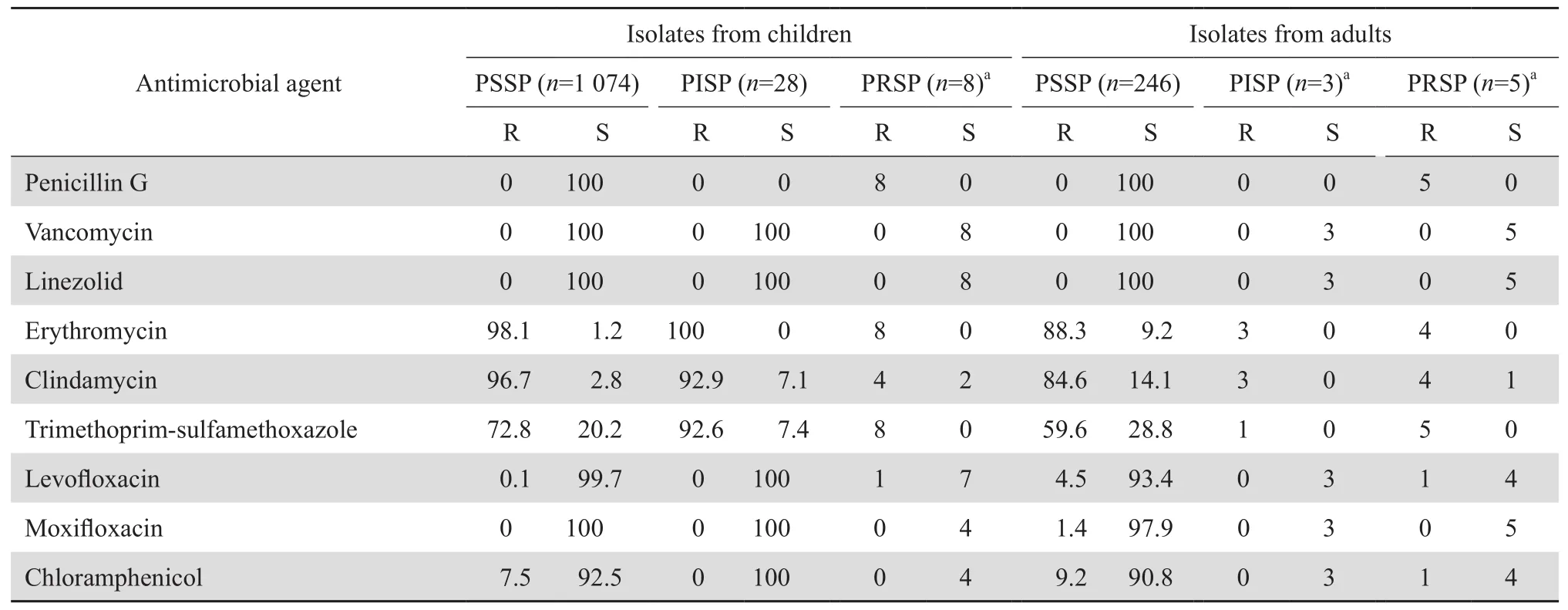
表5 儿童和成人患者中非脑膜炎肺炎链球菌对抗菌药物的耐药率和敏感率Table 5 Susceptibility of nonmeningitis S. pneumoniae strains isolated from children and adults to antimicrobial agents(%)

表6 链球菌属细菌对抗菌药物的耐药率和敏感率Table 6 Susceptibility of Streptococcus species to antimicrobial agents(%)
2.4.2 不发酵糖革兰阴性杆菌 铜绿假单胞菌对亚胺培南和美罗培南的耐药率分别为30.0%和26.1%;对多黏菌素B和阿米卡星的耐药率分别为0.8%和6.4%;对所测试的两种酶抑制剂合剂、庆大霉素、环丙沙星、左氧氟沙星、头孢吡肟、氨曲南和哌拉西林的耐药率<25%。不动杆菌属中对亚胺培南和美罗培南的耐药率分别为63.4%和63.1%;对头孢哌酮-舒巴坦和米诺环素的耐药率分别为37.1%和21.5%,对多黏菌素B和替加环素的耐药率较低(0.2%和3.9%),对其他受试药物的耐药率多在50%以上。嗜麦芽窄食单胞菌对甲氧苄啶-磺胺甲唑和米诺环素耐药率低于8%,对左氧氟沙星的耐药率为10.7%。洋葱伯克霍尔德菌除对氯霉素的耐药率为22.1%外,对头孢他啶、美罗培南、左氧氟沙星、甲氧苄啶-磺胺甲唑和米诺环素耐药率均低于20%。见表10。

表7 肠杆菌目细菌对抗菌药物的耐药率和敏感率Table 7 Susceptibility of Enterobacterales species to antimicrobial agents(%)
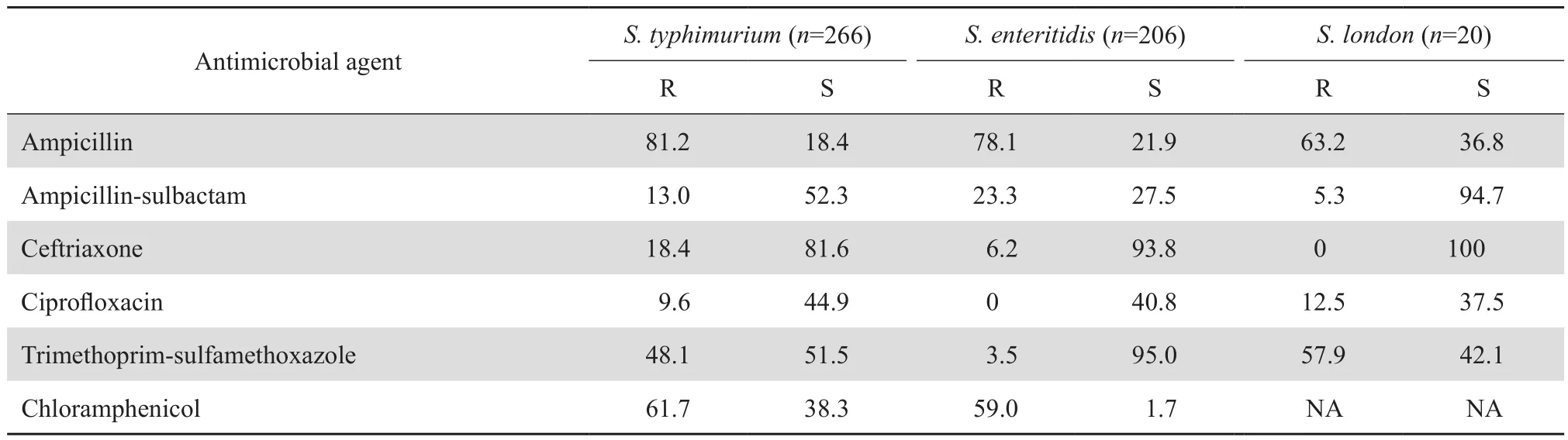
表8 沙门菌属细菌对抗菌药物的耐药率和敏感率Table 8 Susceptibility of Salmonella species to antimicrobial agents(%)
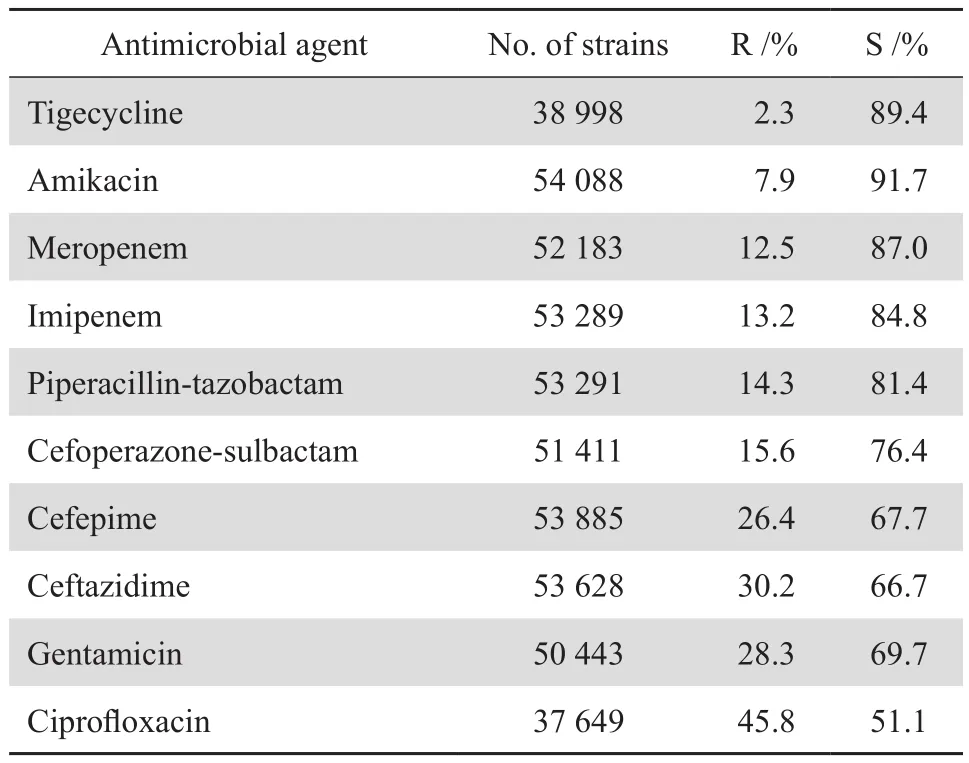
表9 肠杆菌目细菌对抗菌药物的耐药率和敏感率Table 9 Susceptibility of Enterobacterales strains to antimicrobial agents
2.4.3 其他革兰阴性杆菌 2 580株流感嗜血杆菌中,儿童分离株占63.2%,成人分离株占36.8%。儿童株和成人株的β内酰胺酶阳性检出率分别为67.0%和51.9%。流感嗜血杆菌对氨苄西林耐药率超过50%,对头孢曲松、美罗培南、左氧氟沙星和氯霉素保持高度敏感,耐药率<10%,且成人株耐药率略高于儿童株。但儿童株对阿奇霉素的非敏感率达41.6%,高于成人株的非敏感率。见表 11。
共监测到卡他莫拉菌1 038株,由于对该菌的认知度有限且药敏试验还未普及,仅个别医疗单位进行药敏试验,大多数单位仅测定其产酶的特性,975株卡他莫拉菌检测了β内酰胺酶,产酶率为93.6%。就进行药敏试验单位的结果显示该菌对阿莫西林-克拉维酸的耐药率为7.2%,敏感率为92.8%;对甲氧苄啶-磺胺甲唑的耐药率和敏感率分别为4.6%和94.7%;对阿奇霉素和红霉素的不敏感率达41.4%和36.3%。
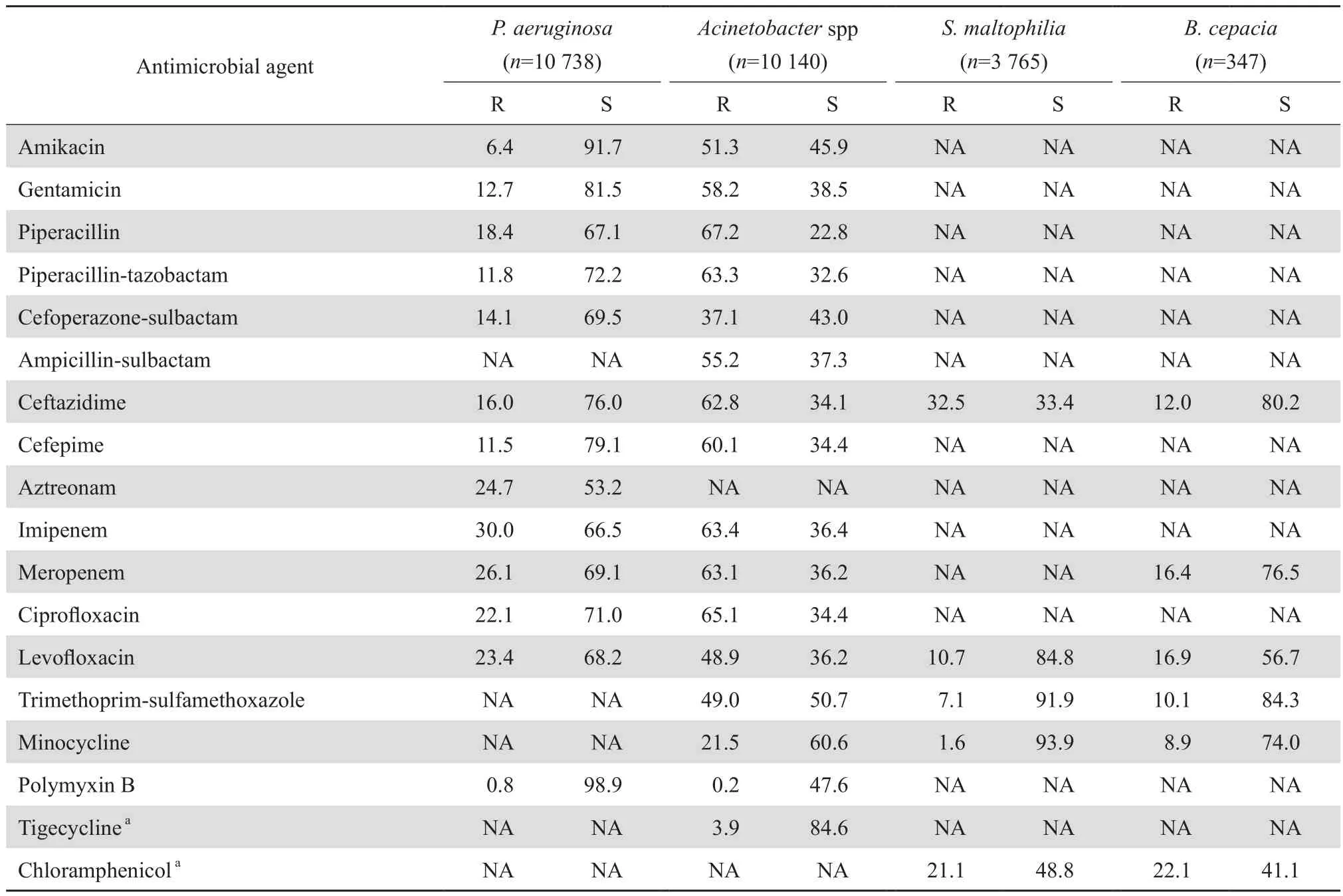
表10 不发酵糖革兰阴性菌对抗菌药物的耐药率和敏感率Table 10 Susceptibility of non-fermentative gram-negative bacilli to antimicrobial agents(%)
3 讨论
上海市细菌真菌耐药监测网是国内最早开始进行耐药监测的省级监测网络之一。自2008年至今已有56个成员单位,包括35所三级甲等医院和21所二级医院。本次纳入数据分析的35所三级甲等医院中,包含3所儿童专科医院,1所妇产科专科医院,5所中西医结合医院。2019年35所三级医院共监测细菌119 318株,菌群分布特点与2018年相比大致相仿,以革兰阴性菌为主,检出率排名前六的细菌分别为大肠埃希菌、克雷伯菌属、肠球菌属、金葡菌、铜绿假单胞菌和不动杆菌属。MRSA、MRSE和其他MRCNS的检出率分别为43.4%、83.2%和76.6%,与2018年三级医院基本相仿。儿童和成人患者中PNSP较2018年有明显降低(3.2%比15.9%,3.2%比5.5%)。万古霉素耐药屎肠球菌检出率略有下降(0.4%比0.7%),利奈唑胺耐药粪肠球菌检出率略有上升(1.7%比1.1%)。产ESBL大肠埃希菌、肺炎克雷伯菌和奇异变形杆菌检出率较2018年三级医院略有下降(54.7%、33.8% 和 40.0%比55.8%、39.1% 和46.5% ),CRE、CRPA和CRAB检出率则略有上升(13.5%比11.7%,31.8%比28.7%,63.0%比62.5%)[7]。与同年上海市二级医院的结果相比,三级医院的MRSA、成人PRSP的检出率低于二级医院(43.4%、2.0%比49.6%、4.5%)、万古霉素耐药屎肠球菌(0.4%比0.3%)和利奈唑胺耐药粪肠球菌(1.7%比0.4%)略高于二级医院,但是革兰阴性菌中产ESBL的大肠埃希菌和肺炎克雷伯菌(54.7%、33.8%比52.1%、28.1%)、CRE(13.5%比10.7%)、CRPA(31.8%比23.5%)和CRAB(63.0%比56.9%)的检出率均高于二级医院;奇异变形杆菌ESBL检出率低于二级医院(40.0%比46.9%)。

表11 流感嗜血杆菌对抗菌药物的耐药率和敏感率Table 11 Susceptibility of H. influenzae strains to antimicrobial agents(%)
碳青霉烯类耐药革兰阴性杆菌的流行播散,是全球重大的公共卫生问题。由于碳青霉烯类耐药菌株往往表现为对其他临床常用抗菌药物也耐药,使临床的抗感染治疗面临无药可用的困境,进而导致其所致感染的高病死率[8]。欧洲的一项耐药菌感染所致死亡率调查研究结果发现,虽然对第三代头孢菌素耐药大肠埃希菌是引起感染死亡最多的病原菌,但碳青霉烯类耐药的肺炎克雷伯菌和大肠埃希菌感染均是导致死亡率上升速度最快的病原菌[9]。CHINET 2005-2019年分离的肺炎克雷伯菌对碳青霉烯类的耐药变迁结果显示,在此期间国内肺炎克雷伯菌对碳青霉烯类的耐药率呈持续上升趋势,对亚胺培南和美罗培南的耐药率分别从2005年的3.0%和2.9%上升至2019年的26.6%和27.2%[1-2,10-11]。同期上海市细菌耐药性监测资料显示亦是如此。本组资料显示,7 385株CRE中,占比高的前两位是肺炎克雷伯菌(72.1%, 5 326/7 385)和大肠埃希菌(6.9%,511/7 385)。此外,沙雷菌属对碳青霉烯类耐药率较2018年三级医院监测结果有所升高,检出率为20.4%,应引起重视。基于碳青霉烯类耐药菌株的XDR特征,常规药敏试验结果往往显示仅对替加环素、多黏菌素和头孢他啶-阿维巴坦敏感。为应对此类XDR细菌所致感染,实验室需与临床积极沟通,开展多黏菌素、替加环素和头孢他啶-阿维巴坦的药敏试 验。
肠杆菌目细菌产生对碳青霉烯类耐药的碳青霉烯酶种类繁多,包括KPC、NDM、OXA-48、VIM和IMP等 。近年来,碳青霉烯类耐药肺炎克雷伯菌中又开始流行D类OXA-48型碳青霉烯酶[12-13]。酶抑制剂阿维巴坦和头孢他啶合剂对KPC酶/OXA-48型酶具有高度的抑酶活性[14],从而可使头孢他啶恢复对细菌的抗菌活性;但此酶抑制剂复合制剂对产金属酶菌株的抗菌活性差。因此,建议微生物实验室对碳青霉烯类耐药菌株应按CLSI推荐的检测方法开展碳青霉烯酶耐药表型的检测,并同时进行头孢他啶-阿维巴坦药敏试验。如有可能,有条件的实验室还应开展联合药敏试验以筛选有效的精准治疗抗菌药物。如对于产KPC型碳青霉烯酶菌株可进行亚胺培南与克拉维酸的联合药敏试验[15-16]。
2019年上海市三级医院的监测数据显示细菌耐药性形势不可低估,应继续做好细菌耐药监测,为临床提供精准的药敏报告,多学科协作,遏制耐药细菌的发生发展。
致谢:本研究受上海市细菌真菌耐药监测网(编号3030231003)经费支持。
