个性化护理在早发型子痫前期患者剖宫产术后护理中的效果
2021-01-20韩会敏肖文霞
韩会敏 肖文霞
子痫前期是妊娠期特有的多系统性高血压疾病,全球发病率可达8%,以妊娠20周以后出现高血压和蛋白尿为特征[1]。子痫前期是导致孕妇和新生儿发病和死亡的主要原因之一。子痫前期可分为两种类型:早发型子痫前期(发生在<34周)和晚发型子痫前期(发生在≥34周)[2]。目前子痫前期的发病机制尚未阐明,但多数学者认为胎盘在子痫前期的发病中起关键作用,而娩出胎盘终止妊娠是唯一的明确的治疗方法[3]。然而早发型子痫前期由于孕周小,胎儿肺发育不成熟,终止妊娠可引起医源性早产,可引起新生儿呼吸窘迫综合征、肺炎及颅内出血等,给家庭和社会造成严重的经济和精神负担;并且由于早发型子痫前期孕妇的宫颈不成熟,多数以剖宫产手术终止妊娠。因此,早发型子痫前期的术后护理显得非常重要。而常规护理是一种大众化的以疾病本身为中心的护理,缺乏对患者的病情、心理及情绪等方面的护理。本研究采用个性化护理对2016年1月-2019年12月在本院行剖宫产终止妊娠的早发型子痫前期患者进行护理,探讨其效果,现报告如下。
1 资料与方法
1.1 一般资料
选取2016年1月-2019年12月在本院住院行剖宫产终止妊娠的早发型子痫前期患者92例为研究对象。纳入标准:参照文献[4]诊断标准,妊娠20周后出现收缩压≥140 mm Hg,和/或舒张压≥90 mm Hg,伴有蛋白尿≥0.3 g/24 h,或随机尿蛋白(+),并且<34周发病。排除标准:孕前或妊娠20周前发现血压升高、HELLP综合征。随机分为对照组和观察组,各46例。观察组年龄22~41岁,平均(29.2±0.3)岁;终止妊娠孕周33+4~34+6周,平均(34.2±0.4)周。对照组年龄20~38岁,平均(28.9±0.4)岁;终止妊娠孕周33+2~34+6周,平均(34.4±0.3)周。两组一般资料比较差异无统计学意义(P>0.05),有可比性。所有新生儿术后送新生儿科进一步治疗,产妇均回产科病房。孕妇均签署知情同意书,研究经本院医学伦理委员会批准。
1.2 方法
对照组进行术后常规护理:术后回病房立即给予监测生命体征、管理输液速度、按压宫底、观察阴道出血及尿量、进行饮食指导、乳房护理及防止并发症等。
观察组进行个性化护理:(1)制定个性化护理方案。根据患者的病情严重程度、终止妊娠孕周、对疾病的认知程度、情绪状况和自我管理能力等制定个性化的护理方案,对不同患者采用不同的护理方案,不同患者有不同的护理侧重点。(2)健康教育。将子痫前期的相关知识及术后注意事项向患者及家属进行宣教,使患者及家属提高认识,并宣教术后静脉滴注硫酸镁的必要性,以及术后静脉滴注或口服降压药的注意事项,以增加患者的配合度。(3)心理干预。早发型子痫前期发病孕周小,孕妇出现高血压、水肿及蛋白尿等,使得患者及家属十分焦虑,担心孕妇的健康状况;而剖宫产术后新生儿为早产儿,并且送新生儿科进行监护及治疗,导致母婴分离,孕妇及家属担心新生儿的治疗及预后。因此,根据不同的患者给予不同的心理疏导,鼓励患者倾诉、听舒缓音乐来消除孕妇的担心和焦虑;给患者以鼓励,并且积极向儿科医生了解新生儿情况,告知孕妇;充分与家属沟通,使家属了解孕妇所面临的心理问题,从而帮助孕妇提高信心和保持乐观的心态。(4)生活指导。术后回病房后给予去枕平卧6 h,之后可以枕枕头,床上翻身、活动四肢,并可进流食;术后第2天鼓励患者下床活动,拔除尿管后鼓励多饮水、解小便;排气后可进普食。(5)乳房护理。由于术后母婴分离,不能进行母婴接触和母乳喂养,因此给予乳房护理,及时排空乳房,吸出乳汁送新生儿科备用。
1.3 观察指标及评价标准
对比两组术后6、24、48 h平均动脉压;对比两组术后24、48 h子宫高度;术后48 h采用焦虑自评量表(SAS)及抑郁自评量表(SDS)对比两组心理状态。
SAS量表包括20个条目,由患者自行填写,每个问题根据患者焦虑程度评分,分为1~4分,根据每个问题的分数相加后得到初分,初分乘1.25得总分。SDS量表包括20个条目,20个条目反映4组特异性症状:精神性情感症状、躯体性障碍、精神运动性障碍和抑郁的心理障碍,初分乘以1.25得总分。SAS评分标准:50~59分为轻度焦虑,60~69分为中度焦虑,69分以上为重度焦虑。SDS的评分标准:53~62分为轻度抑郁,63~72分为中度抑郁,72分以上为重度抑郁[5]。
1.4 统计学处理
本研究数据采用SPSS 19.0统计学软件进行分析和处理,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组术后6、24、48 h平均动脉压比较
观察组术后6、24、48 h平均动脉压明显低于对照组,差异有统计学意义(P<0.01),见表1。
表1 两组术后6、24、48 h平均动脉压比较 [mm Hg,(±s)]
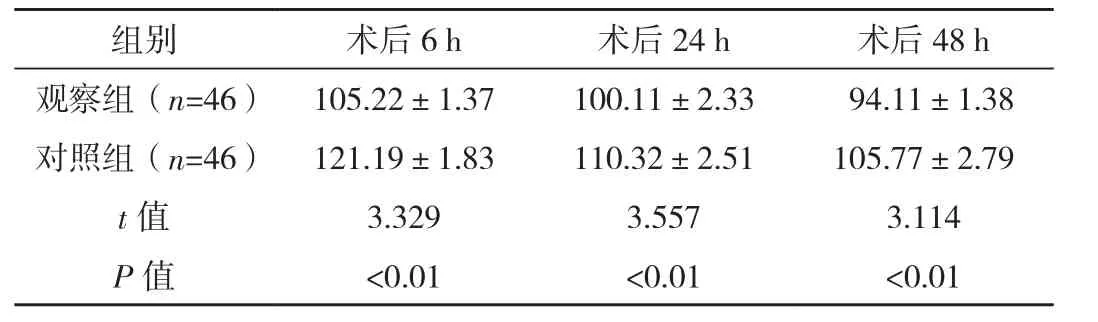
表1 两组术后6、24、48 h平均动脉压比较 [mm Hg,(±s)]
组别 术后6 h 术后2 4 h 术后4 8 h观察组(n=4 6) 1 0 5.2 2±1.3 7 1 0 0.1 1±2.3 3 9 4.1 1±1.3 8对照组(n=4 6) 1 2 1.1 9±1.8 3 1 1 0.3 2±2.5 1 1 0 5.7 7±2.7 9 t值 3.3 2 9 3.5 5 7 3.1 1 4 P值 <0.0 1 <0.0 1 <0.0 1
2.2 两组术后24、48 h子宫高度比较
观察组术后24、48 h子宫高度明显低于对照组,差异有统计学意义(P<0.01),见表2。
表2 两组术后24、48 h子宫高度比较 [cm,(±s)]

表2 两组术后24、48 h子宫高度比较 [cm,(±s)]
组别 术后24 h 术后48 h观察组(n=46) 10.22±0.57 6.32±1.39对照组(n=46) 14.66±1.48 8.03±0.28 t值 6.937 4.849 P值 <0.01 <0.01
2.3 两组术后 48 h SDS、SAS 评分比较
观察组术后48 h SDS、SAS评分均低于对照组,差异有统计学意义(P<0.01),见表3。
表3 两组术后48 h SDS、SAS评分比较 [分,(±s)]

表3 两组术后48 h SDS、SAS评分比较 [分,(±s)]
组别 S D S评分 S A S评分观察组(n=4 6) 3 9.4 4±1.5 9 3 8.3 4±2.0 5对照组(n=4 6) 5 0.7 9±8.2 2 4 8.1 6±5.3 6 t值 9.5 5 4 8.9 8 2 P值 <0.0 1 <0.0 1
3 讨论
随着医学的发展,剖宫产手术已成为处理产科并发症的常规手术[6]。尽管剖宫产手术可有效快速娩出胎儿,挽救母儿生命,但剖宫产是一种外科手术,可以带来许多不良影响,如肠梗阻、术后住院时间长、术后发病率及医疗费用增加[7]。另有研究表明:与正常阴道分娩相比,剖宫产术后产妇伤口感染、头痛、背痛、悲伤、焦虑、沮丧、疲惫及创伤后应激综合征的发病率明显增高[8-9]。此外,剖宫产手术也可导致产妇术后恢复时间长、再住院率增加及产后体重保留[10]。术后产妇经历疼痛及限制身体活动,不能走路、咳嗽、哺乳及照顾婴儿,从而会感到不安及焦虑。因此,剖宫产术后的积极护理非常重要。良好的术后护理可以帮助患者树立信心,配合治疗,从而促进身体和精神康复。早发型子痫前期是产科的危重症之一,可给母体和胎儿造成不良结局,其严重程度与发病孕周相关,发病越早造成的不良后果越严重[11]。目前学者们普遍认为早发型子痫前期主要起源于胎盘,与子宫螺旋动脉重铸异常有关,认为是胎盘性子痫前期,因此终止妊娠是唯一的有效方法[1]。而早发型子痫前期孕妇病情较重,宫颈不成熟,往往不能耐受长时间的产程,从而大多数采用剖宫产终止妊娠。手术本身既是一种应急和创伤,加之术后胎盘娩出导致血流动力学改变,从而导致血压波动极大,容易出现心脑血管意外等,因此术后是子痫前期患者的危险期,更需要精细的个性化的照顾与护理。本研究显示:观察组术后6、24、48 h平均动脉压明显低于对照组,差异有统计学意义(P<0.01),这说明通过个性化护理,可以帮助患者较好的控制血压,有利于身体恢复。分析原因可能为:(1)常规护理是一种以疾病为中心的护理模式,可对患者做出一般护理,但缺乏针对性。而个性化护理针对不通患者采取不同的护理方式,除了照顾患者的医学需要之外,更多地照顾患者的生活和心理需求,使患者积极配合治疗,及时口服降压药及促进睡眠药物,并保持心情平静,避免情绪激动,从而能更好地保持血压稳定;(2)由于早发型子痫前期的新生儿均为早产儿,新生儿在儿科进一步监护与治疗,患者往往因看不到新生儿、担心其安全而焦虑不安。个性化护理注重患者焦虑的原因,及时和儿科医生沟通,及时把新生儿信息反馈给患者,使其保持情绪稳定,消除顾虑,有利于血压稳定。
本研究显示:观察组术后24、48 h子宫高度明显低于对照组,差异有统计学意义(P<0.01),这说明通过个性化护理有利于患者子宫收缩,有利于患者恢复。个性化护理注重对患者提供有针对性的护理,尤其对于乳头皲裂、乳头凹陷患者,由于新生儿不能吮吸,容易涨奶,不仅容易患乳腺炎,还影响子宫收缩。个性化护理根据不同情况帮助患者按摩和排空乳房,帮助患者尽早下地活动,从而能更好促进子宫收缩。
产后抑郁是一种严重的精神疾病,指妇女产后出现持续的低情绪,伴随着悲伤、自卑及失望等情绪[12]。产后抑郁可发生于自娩妇女,也可发生于剖宫产术后妇女,而剖宫产手术本身即是一种创伤,可导致产妇悲伤、焦虑、沮丧,从而加重心理负担、增加产后抑郁的发生[8]。另外子痫前期妇女产后抑郁的发病率是正常妊娠妇女的两倍,子痫前期是产后抑郁的独立危险因素[13]。由此可见,早发型子痫前期患者剖宫产术后是产后抑郁的高发病人群,应当给予足够重视。本研究显示:观察组术后48 h抑郁、焦虑评分均低于对照组,差异有统计学意义(P<0.01)。本研究重视早发型子痫前期的发病机制,采取针对性护理,给患者讲解早发型子痫前期的发病机制及预后,及时给予心理疏导,提供单人病房,保持环境安静,并配合舒缓音乐使患者放松,同时对家属进行宣教,让家属参与患者的心理疏导,从而解除患者的焦虑、不安和紧张,从而减少了抑郁和焦虑的发生。
综上所述,个性化护理是充分体现人文关怀的一种护理模式,既关注患者的生理需求,也关注患者的心理需求,对早发型子痫前期患者采取有针对性的个性化护理,可以有效控制血压,可促进子宫收缩,并可减少产后抑郁和焦虑的发生,值得临床推广。
