血液指标在不同程度和类型急性胰腺炎中的表现
2021-01-15史新格
史新格
(信阳市中心医院,河南 信阳 464000)
急性胰腺炎(Acute pancreatitis,AP)是临床常见的急腹症,早期诊断和针对性的治疗对于疾病的进展和预后有着直接的影响。目前AP的临床诊断除常规的持续腹痛、血清淀粉酶或脂肪粉升高以及腹部成像特征外,大多采用量表评分对疾病的严重程度进行判断[1-3],而这些量表评估结果不仅受患者配合度的影响,其结果本身也缺乏客观性。因此寻求有效快速的客观性参考指标成为本次研究的出发点。血液常规检查在早期临床疾病诊断中具有准确、快速、客观的优势,通过对比不同严重程度和不同类型AP患者的血常规炎症因子水平的差异,以及在AP中的诊断价值可以为早期AP提供诊断方向,有利于治疗方案的优化,为缩短病程,提高疗效和预后奠定基础。
1 资料与方法
1.1 研究对象经我院医学伦理委员会批准,选取2018年3月至2019年5月间经我院收治的103例急性胰腺炎患者作为研究对象。(1)纳入标准:①符合急性胰腺炎的诊断标准[4];②发病至入院时间<24 h;③发病后以本院为首诊医院,无其他药物治疗史。(2)排除标准:①既往有急性胰腺炎病史者;②近期有抗感染药物治疗史者;③伴有其他感染、炎症或血液功能异常疾病者。患者年龄28~73岁,平均年龄(49.34±12.15)岁,男性44例,女性59例。
1.2 方法(1)诊断标准:根据临床诊断标准[4],将患者分为重症和轻症,经超声检查后分为胆源性和非胆源性,所有患者均满足急性胰腺炎诊断标准,即腹部持续性疼痛>30 min,血清淀粉酶或脂肪粉升高超过3倍,经腹部影像学检查提示胰腺或可有形态改变。重症AP:Ranson评分≥3项,APACHE-Ⅱ评分≥8分,CT分级为D~E级,经手术确诊局部胰腺坏死、脓肿或伴有假性囊肿。轻症AP:Ranson评分<3项,或APACHE-Ⅱ评分<8分,或CT分级为A~C级。入院后进行腹部超声检查确定病因,伴有急性胆囊炎、胆石症或其他胆道结石的患者则为胆源性AP,无上述症状者则为非胆源性AP。(2)研究方法:入院后抽取静脉血,由本院检验科进行血常规、C反应蛋白、淀粉酶、脂肪酶检测,并计算中性粒细胞/淋巴细胞比值。
1.3 统计学方法将数据录入SPSS 24.0进行统计分析,性别、不同类型患者人数分布采用例表示,组间比较采用卡方检验;血液参数指标符合正态分布采用“均数±标准差”表示,组间比较采用t检验。采用GraphPad Prism 8.3绘制受试者工作曲线(receiver operating characteristic curve,ROC),采用Z检验比较曲线下面积,以P<0.05为差异有统计学意义。
2 结果
2.1 不同程度急性胰腺炎患者临床资料比较组间比较,重度组患者白细胞计数、C反应蛋白以及中性粒细胞淋巴细胞比率水平均明显高于轻度组,差异具有统计学意义(P<0.05),见表1。

表1 不同程度急性胰腺炎患者临床资料比较
2.2 重度AP患者ROC曲线图分析结果经ROC分析,C反应蛋白、白细胞计数以及中性粒细胞/淋巴细胞比率对于鉴别重症AP和轻症AP均显著的临床价值,其中以中性粒细胞/淋巴细胞比率敏感性和特异性最佳,见表2、图1。
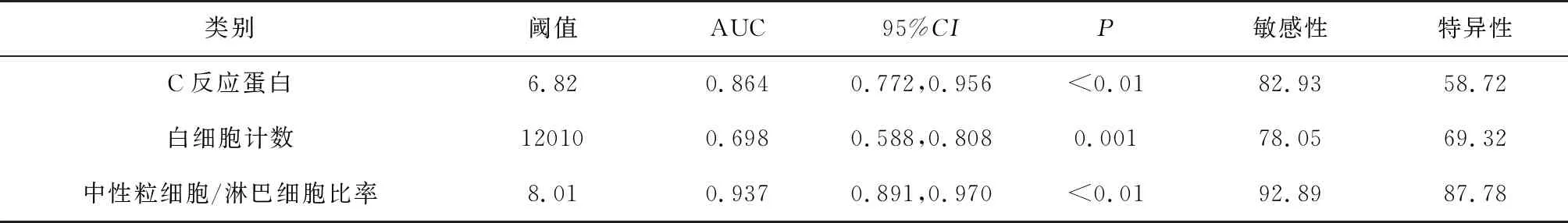
表2 重度AP患者ROC分析

图1 C反应蛋白、中性粒细胞淋巴细胞比率、白细胞计数对重度AP预测价值
2.3 胆源性和非胆源性AP临床资料比较根据患者是否为胆源性AP进行分组比较,结果显示胆源性AP患者淀粉酶、脂肪酶水平均高于非胆源性AP组,差异具有统计学意义(P<0.05),见图2、图3。在年龄、性别、平均血小板体积、白细胞计数、C反应蛋白、中性粒细胞/淋巴细胞比率、红细胞分布宽度以及血小板计数方面两组患者差异无统计学意义(P>0.05)。

图2 胆源性和非胆源性淀粉酶水平比较
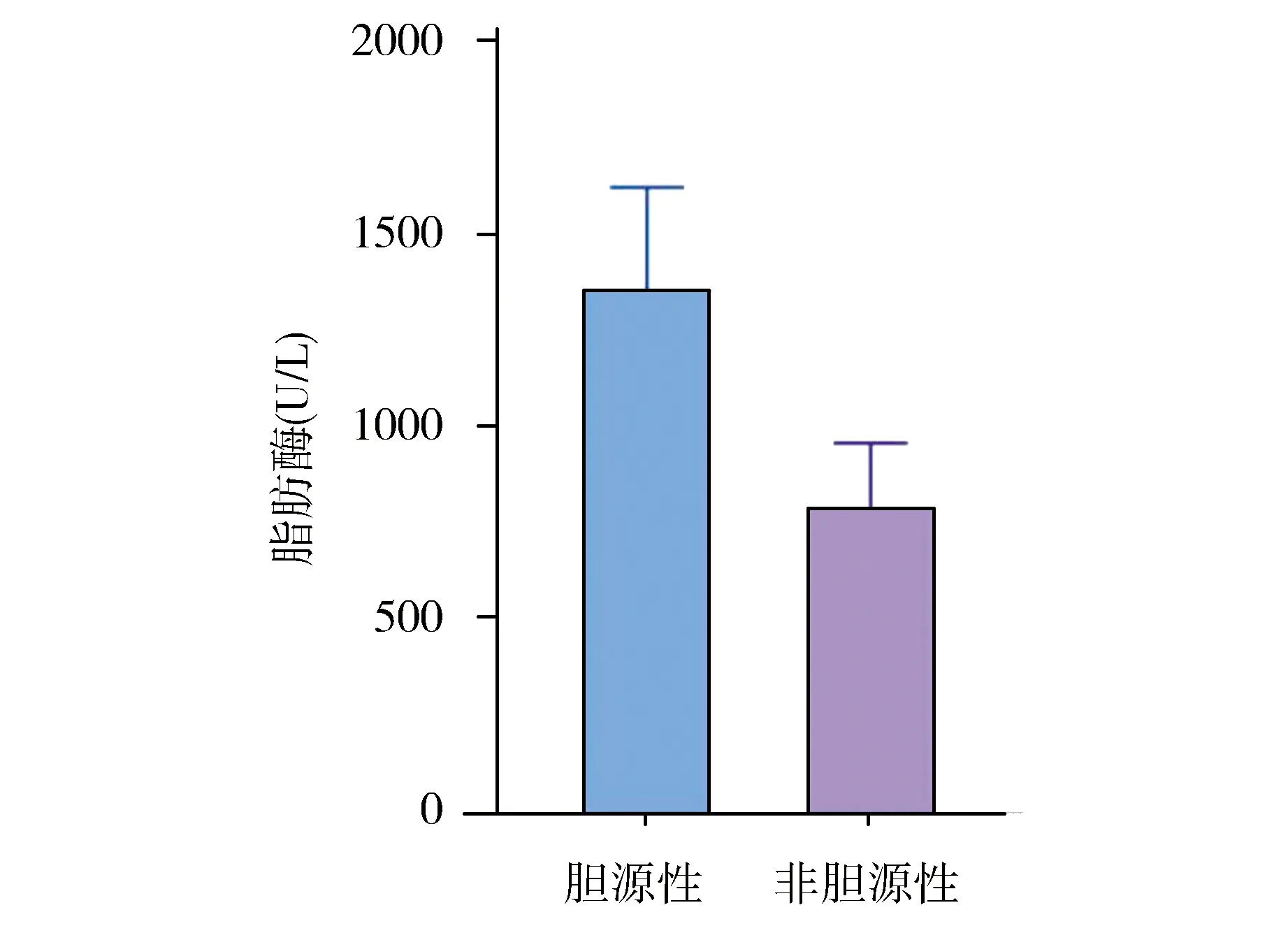
图3 胆源性和非胆源性脂肪酶水平比较
3 讨论
AP作为突发性炎症疾病,其发病机制主要由于胰腺内消化酶被不适当激活。正常情况下胰蛋白酶原并无活性,通常需要经过十二指肠受胆汁和肠激酶激活后才具有消化蛋白质的活性。但当胰蛋白酶在未进入十二指肠则被激活,则可激活包括弹性硬蛋白酶、磷脂酶A等酶反应,使胰腺自身消化作用产生,从而促进自身的坏死溶解,临床则表现为局部的持续性疼痛,重症AP则可发生脓肿或坏死性改变[5]。在这一过程中,AP的进展快,若转为重症AP则需手术治疗。因此对于早期发病的患者应给予快速的诊断,尽可能在轻症时及时治疗[6-7]。那么快速、便捷的诊断依据则显得尤为重要。以血常规为主的血液学参数检测是疾病早期诊断中最常见的手段,检测速度快,准确性高,其中白细胞计数、中性粒细胞、淋巴细胞等炎症反应细胞对于炎症类疾病均有一定的诊断价值,通过比浊法检测的C反应蛋白在脑卒中、心力衰竭、急性肺炎等多种急重症疾病中也显示出了较好的预测作用[8-10]。本次研究结果显示,对于早期轻重症AP白细胞计数、C反应蛋白和中性粒细胞/淋巴细胞比值具有显著的诊断价值,敏感性分别为78.05%、82.93%、92.89%,但其中C反应蛋白和白细胞计数的特异性较低,分别为58.72%和69.32%,相比较而言中性粒细胞/淋巴细胞比值特异性最佳为87.78%。既往有临床研究表明AP发生后的48 h内,C反应蛋白水平对于预测坏死性胰腺炎的特异性可达80%以上,认为C反应蛋白是预测重症胰腺炎的有价值的指标[11]。但也有学者发现,C反应蛋白在作为炎症标志物时通常在48~72 h时出现峰值,这对于AP的早期轻重症判断缺乏特异性[12],而这与本次研究结果较为一致,对于在发病24 h内入院的患者,C反应蛋白并未表现出上述较高的特异性。中性粒细胞/淋巴细胞比值在近年炎性疾病的研究中较为多见,国外学者通过观察AP患者发现,中性粒细胞/淋巴细胞比值在预测AP不良预后中的优势明显高于白细胞计数,且认为当其数值超过44.7时则可预测重症AP。在本研究中中性粒细胞/淋巴细胞比值的优势与上述研究结果一致,但在阈值方面则存在较大的差异,目前可以证实的是中性粒细胞/淋巴细胞比值在发病早期对于轻重症AP的判断具有较高的敏感性和特异性,但阈值需大样本量研究确定。
除此之外,本研究对胆源性AP和非胆源性AP也进行了相关血液参数的比较,但结果并不理想,除两组患者在血清淀粉酶和脂肪酶中具有差异外,并不具备鉴别诊断的价值。其原因推测,第一本次研究收纳胆源性AP样本量较小,也可能因此造成研究结果缺乏准确性。第二血液参数指标大多指向炎症反应,而AP炎症反应与胆局部炎症反应重合,而炎症指标水平并不因此而有突出的叠加反应。在进一步研究中应考虑胆源性相关血液参数指标。
综上所述,本研究认为在急性胰腺炎发病早期通过快速检测血液炎症因子可较为准确的预测疾病的严重程度,其中以中性粒细胞/淋巴细胞比值敏感性和特异性最佳,这有助于早期预测疾病的转归,为治疗方案的制定提供依据。
