颈前路手术治疗下颈椎骨折脱位并脊髓损伤患者的临床疗效
2021-01-13李玉琳
李玉琳
天津医科大学总医院骨科 (天津 300052)
下颈椎骨折脱位并脊髓损伤是脊柱外科常见疾病,一旦患病,将严重影响患者的日常生活。该病临床治疗难度高,患者面临较大的手术风险,因此,临床应格外重视该病治疗方式的选择[1]。颈前路手术是临床治疗下颈椎骨折脱位并脊髓损伤患者的常见术式,但是临床对手术效果的争议一直存在[2-3]。基于此,本研究选取40例患者进行手术后疗效的分析,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年12月至2018年12月我院收治的40例下颈椎骨折脱位并脊髓损伤患者作为研究对象,其中男18例,女22例;年龄21~66岁,平均(38.25±8.53)岁;脱节类型,单侧小关节脱位22例,双侧小关节脱位18例。本研究经我院医学伦理委员会批准,患者均已签署知情同意书。纳入标准:(1)符合下颈椎骨折脱位并脊髓损伤的临床诊断标准[4];(2)能严格遵医嘱完成有关治疗工作;(3)病情平稳,未合并其他心血管疾病;(4)损伤节段椎间盘突出或脱出。排除标准:(1)病历资料不全;(2)不能积极配合医护人员治疗;(3)关节突骨折导致的神经根损伤;(4)超过椎体前后径50%的脱位。
1.2 方法
所有患者均行颈前路手术治疗,入院后均接受CT、X线、MRI检查,综合评估损伤状况,同时行颅骨牵引,以保持颈椎稳定性,防止脊髓进一步损伤。(1)术前准备:患者均行气管插管全身麻醉,取仰卧位,垫高肩背部,使颈部略向后伸,确认颅骨牵引稳定,双臂向内收,固定身体两侧,向下牵引双肩,使颈部充分暴露,同时利于术中透视,对术野进行常规消毒、铺巾。(2)手术切口:依据受损状况取合适的手术切口,对于单一或两个节段的患者,从颈中线到胸锁乳突肌外侧边缘做横切口;对于多个节段的患者,在胸锁乳突肌前缘做纵切口。(3)暴露和定位:应用Smith-Robinson入路,在右颈前侧切开皮肤,分离皮下与颈阔肌组织,沿胸锁乳突肌前缘切开筋膜层,继续于颈动脉鞘与内脏鞘之间向下分离至椎前筋膜,并切开,以充分暴露受损椎体;在椎间盘内插入顿头针,长度为1.5 cm;于C型臂X线机透视下,确定骨折椎体位置,对伤椎行全切除手术。(4)减压:为确保手术顺利进行,达到充分减压的目的,应清除相邻椎体终板、上下间盘组织。(5)复位与内固定:在脱位节段上放置螺钉,再将撑开器固定在螺钉上,缓慢撑开头尾侧,进行骨折复位;取出牵开器,于C型臂X线机透视下复位满意后,植入能够吸收的钛网,然后选取合适的钢板进行内固定,之后缝合切口,并反复清洗切口,期间保持无菌操作及手术室卫生。
1.3 临床评价
于术前及术后12个月,评估患者骨折脱位情况及Frankel脊髓损伤分级。(1)骨折脱位情况:术前及术后12个月,患者均行X线、CT检查,测定Cobb角和椎体水平移位距离,以评估骨折脱位情况[5]。(2)Frankel脊髓损伤分级:丧失损伤平面下的感觉和运动为A级;丧失损伤平面下部分感觉,并且无运动为B级;损伤平面下存在部分感觉,运动无意义为C级;存在感觉和运动,但是神经系统有损伤表现为D级;感觉和运动正常为E级[6-7]。
1.4 统计学处理
2 结果
2.1 骨折脱位情况
术后12个月,患者的Cobb角和椎体水平移位距离均低于术前,差异有统计学意义(P<0.05),见表1。
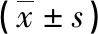
表1 手术前、后40例患者的骨折脱位情况比较
2.2 Frankel脊髓损伤分级
术后12个月,患者的Frankel脊髓损伤分级优于术前,差异有统计学意义(P<0.05),见表2。
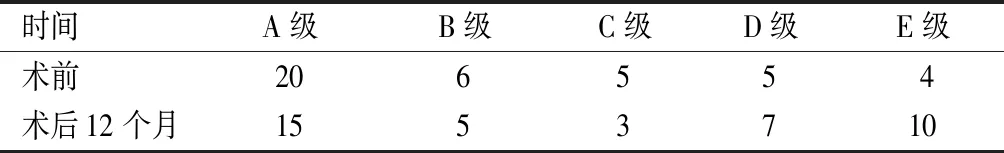
表2 手术前、后40例患者的Frankel脊髓损伤分级比较(例)
3 讨论
近年来,随着经济水平的不断提升,交通运输业和建筑业的迅速发展,交通事故和高处坠落事故频频发生,由其导致的下颈椎骨折脱位情况日益增加,且患者常伴有脊髓损伤,增加了临床治疗的难度[7-8]。有研究表明,颈前路手术患者体位改变少,切口可充分暴露,减压效果高,且术后恢复快[9]。因此,针对椎体骨折、椎间盘撕裂等情况,首先推荐行该术式。
本研究结果显示,术后12个月,患者的Cobb角和椎体水平移位距离均低于术前,差异有统计学意义(P<0.05),表明颈前路手术治疗下颈椎骨折脱位并脊髓损伤患者,可以改善骨折脱位情况。有研究表明,颈前路手术不仅可缓解脊椎压迫,治疗骨折脱位,还可减轻脊髓损伤[10]。本研究结果显示,术后12个月,患者的Frankel脊髓损伤分级优于术前,差异有统计学意义(P<0.05),证实了颈前路手术可减轻脊髓损伤程度。
综上所述,颈前路手术治疗下颈椎骨折脱位并脊髓损伤患者的临床效果显著,有利于改善骨折脱位情况,减轻脊髓损伤。
