胸科麻醉选择性肺段通气导管的设计
2021-01-11白云啸陈尧李浩明万彦彤叶靖杨斌
白云啸,陈尧,李浩明,万彦彤,叶靖,杨斌
1.南方医科大学麻醉学院,广东广州510515;2.南方医科大学南方医院麻醉科,广东广州510515;3.重庆大学附属肿瘤医院麻醉科,重庆400030
前言
胸科手术多需要实施单肺通气(One-lung Ventilation,OLV)为手术操作提供良好视野。由于术侧肺萎陷,使双肺均发生通气-灌注比例失调,流经非通气肺的血液未得到氧合便回到左心,造成静脉血掺杂、动脉氧分压下降,可致患者发生低氧血症和急性肺损伤[1]。尽管在临床实践中采用多种方法改善OLV 的氧合,并建立了预防OLV 低氧血症的规范化肺保护流程[1-4],但仍有小部分患者会出现难以纠正的低氧血症,影响手术进程和预后。本研究拟设计OLV 选择性肺段通气导管,对非手术肺段通气,增加胸科手术患者的安全性。
1 材料与方法
1.1 选择性肺段通气导管的设计要求
成年患者在胸科手术时,多使用双腔气管导管(双腔管)进行肺隔离,钳夹双腔管的气管腔对健侧肺实施OLV,使术侧肺萎陷。若发生低氧血症,可使用吸痰管向术侧肺吹氧2~3 L/min。但由于吸痰管的放置缺乏引导,且管径较粗大,可能会进入拟切除的肺叶,致使术侧肺膨胀,影响术野和手术操作空间,造成组织层次不清晰,甚至对非切除肺叶的损伤。因此,选择性肺段通气导管应满足以下要求:可进入任意肺段,可连接壁式供氧装置,在输送氧气的过程中保持较低通气压力和流速,通气压力上限为40 cmH2O,不致术侧肺膨胀。
1.2 选择性肺段通气导管最小内径的计算方法
气体在气管插管内流动时将产生气道阻力(R),气道阻力(R)受气流流速、气流形式、气道口径(r)、气体的粘滞性(η)和气道长度(L)等因素的影响,其中以气道口径对气道阻力的影响最大。根据泊肃叶定律,流体在水平圆管中作层流运动时,其体积流量(Q)与管子两端的压强差(ΔP)、管的半径(r)、长度(L)以及流体的粘滞系数(η)有以下关系:

根据泊肃叶定律计算出满足通气要求的内径最小值。
1.3 选择性肺段通气导管最小内径吹气流速的验证
为验证所计算的最小内径选择性肺段通气导管,经双腔管的气管腔进入目标肺段后,进行有效吹气产生的流速及压力,应用ANSYS Workbench 19.0仿真平台对所建模型的流体动力学参数进行分析模拟。采用ANSYS Workbench 19.0 构建比例为1:1 的选择性肺段通气导管模型,将导管连接壁式供氧器输出端设定为进气口,连接人体端设定为出气口。经过软件分析模拟,检测导管末端吹气的气体流速。
2 结果
2.1 选择性肺段通气导管外形和长度设计
根据胸科手术麻醉时插入左或右双腔气管导管在气道内的位置,结合成年人的气道数据,设计了选择性肺段通气导管的外形、长度、材质厚度以及导管连接壁式供氧器端的内半径、连接人体端的内半径(实用新型专利申请中,具体数值和详细图纸保密)。导管横切面见图1。
2.2 选择性肺段通气导管最小内径的计算
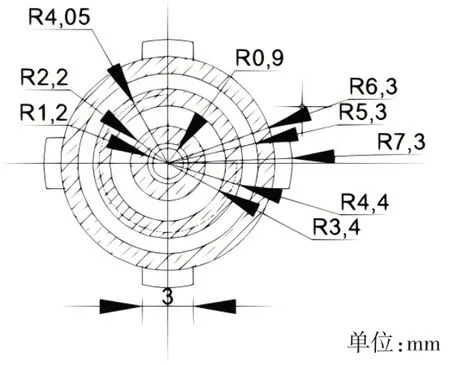
图1 选择性肺段通气导管横切面Fig.1 Transverse section of selective segmental ventilation catheter
麻醉中保护性通气策略潮气量为6~8 mL/kg,麻醉状态下呼吸频率为12次/min[5],男性平均体质量为70 kg,女性平均体质量为54 kg。计算可得男性平均所需通气量为5 040 mL,女性平均所需通气量为3 888 mL。当吸入气为纯氧时,男性平均所需通气量为1 008 mL,女性所需平均通气量为777.6 mL。故男性单一肺叶所需纯氧量为201.6 mL,女性单一肺叶所需纯氧量为155.5 mL。根据说明书,壁式供氧器出气口驱动压力为0.2~0.3 MPa,肺内压平均值为16 cmH2O,本研究所设计通气导管长度为保密值,空气粘滞系数为1.983×105Pa∙s,得到满足男性单一肺段通气量的最小半径为0.243 mm,女性的最小半径为0.228 mm。
2.3 双腔管内径、肺段支气管内径对气体流速的影响
临床根据患者的胸骨锁骨端气管横径选择双腔管的型号[6],绝大部分成年男性可插入37Fr 以上,女性为32Fr 以上,其气管腔内径分别为4.7 和3.5 mm。选择性肺段通气导管经气管腔进入目标肺段后,因与气管腔末端有一定距离,所以双腔管气管腔的内径不会影响选择性肺段通气导管的气体流速,肺段支气管内径才是影响导管吹出气体压力和流速的因素。由于文献报道大体解剖和影像学测量肺段支气管内径的数值差异较大[7],遂取最小值输入ANSYS Workbench 19.0 软件。为保证肺段通气稳定且充足,设定出气口流量为404 mL/min,导管末端通气压力设定为20 cmH2O,导管吹出气体的流速为0.5 m/s,见图2。这个通气压力和流速对于局部肺段是安全的。
3 讨论
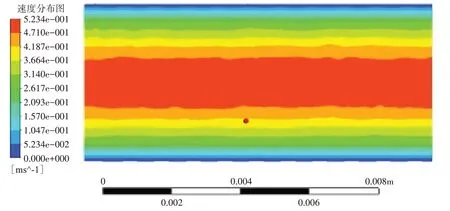
图2 ANSYS Workbench 19.0软件模拟计算导管末端吹气的流速Fig.2 The flow rate of air blowing at the end of the catheter was simulated and calculated by ANSYS Workbench 19.0 software
临床应用OLV 已有近百年历史,预防和治疗OLV 低氧血症的文献和指南不断更新,其预防措施为[4,8-11]:(1)加强术前评估,预测患者发生OLV 低氧血症的几率,高危因素包括曾行一侧肺叶切除术的患者需要行对侧肺叶切除术;一侧毁损肺的患者需行对侧肺叶手术;肺功能障碍需行肺叶切除术的支气管胸膜瘘患者、双肺肿瘤患者需同时行双侧肺叶切除。(2)劝导患者术前戒烟,积极呼吸功能锻炼,通过物理或药物治疗减少气道分泌物、改善心肺功能。(3)确保双腔管位置正确并维持血流动力学稳定。(4)预防气道痉挛或梗阻,充分吸痰。(5)尽量缩短OLV 的时程,减少牵拉和挤压肺脏的手术操作;应用肺保护药物抑制炎症反应,减轻急性肺损伤程度。(6)减少肺内分流,尽量不使用抑制缺氧性肺血管收缩(HPV)效应的药物。(7)保护性肺通气策略,减少肺损伤并减少肺泡塌陷,同时,应提高吸入氧浓度。
当采取了预防措施仍发现OLV 后患者脉氧饱和度下降,则应立即启动以下方案:对术侧肺持续气道正压通气或吹入低流量氧气、对通气的健侧肺作压力控制通气或增加呼气末气道正压[12]、结扎术侧肺动脉,不能等到发生低氧血症之后再处理[4]。但仍有极小部分患者在上述处理后,依然出现严重的持续低氧血症[13],只能被迫暂停手术操作,间歇双肺通气。由此带来的不良后果包括手术时间延长、多次萎陷/复张造成的额外肺损伤[14]、激发更严重的氧化应激[15]、术后持续漏气的几率增加[16]。因此,间歇双肺通气是最迫不得已的办法。另外,若对术侧肺持续气道正压通气或吹氧的压力和流速较大,也会导致术侧肺膨胀[17-18],挤占手术操作空间。然而术前已存在低氧血症高危因素的患者是否能够耐受手术应激、OLV 肺损伤、间歇双肺通气、术后并发症等多重打击呢?极个别术前肺功能较好的青壮年患者也可能出现未预料的、难以纠正的OLV 低氧血症。为对抗低氧血症而提高吸入氧浓度甚至长时间吸纯氧亦可引起肺损伤和术后肺不张[19]。因此,本团队在设计了选择性肺叶隔离导管、提出并建立了预防OLV低氧血症的规范化肺保护流程之后,又引入了选择性肺段通气、对术侧非切除肺段靶向通气的新概念。选择性肺段通气技术的目标是对远离术侧切除肺叶的保留肺段吹气,将细管径、低流速的导管用纤维支气管镜直视下引入靶肺段,可增加肺的有效通气面积,减少肺内分流率,改善氧合。本设计具有以下优点:(1)避免了插入吸痰管盲目吹氧的肺部膨胀,为术者提供清晰的术野,不影响OLV 和双肺通气的切换;(2)经导管的流速测试,在气体为层流的情况下,可为患者提供404 mL/min 的氧流量,满足患者术中对氧的需求;(3)操作方便,稳定性好,成本低廉;(4)适用于所有OLV患者。
综上所述,选择性肺段通气导管的设计和开发,将有助于预防OLV 相关性肺损伤,提高胸科手术的安全性,进一步改善患者的预后。