翼点入路显微镜下夹闭术治疗前循环不同部位出血性颅内动脉瘤的疗效观察
2021-01-07张磊
张磊
滑县人民医院,河南 安阳456400
颅内动脉瘤多发于颅底动脉环,主要由颅内动脉瘤管腔局部异常扩张引起,由于发病部位伴有不同程度管壁薄弱或缺损,极其造成前循环出血[1]。若未及时采取合理有效治疗,极易并发血管痉挛,严重威胁患者生命安全,病死率高达50%[2-3]。目前,临床主要采用手术治疗,其中血管介入术、显微镜下夹闭术应用较多,其中血管介入术确切,但对医疗设备要求高,费用昂贵,致使其临床应用受限。随着显微技术发展,显微镜下夹闭术逐渐应用于临床。本研究选取我院前循环不同部位出血性颅内动脉瘤患者73 例为研究对象,旨在探讨翼点入路显微镜下夹闭术疗效、安全性及对脑损伤的影响。现报告如下。
1 资料与方法
1.1 一般资料 选取2018 年8 月至2019 年11 月我院前循环不同部位出血性颅内动脉瘤患者73 例,其中采用血管介入术治疗的35 例为介入组,男性19 例,女性16 例,年龄43~67 岁,平均(53.85±4.91)岁;Hunt-Hess 分级:Ⅲ级8 例、Ⅱ级17 例、Ⅰ级10 例。采用翼点入路显微镜下夹闭术治疗的38 例为夹闭组,男性21例,女性17 例,年龄42~68 岁,平均(55.01±4.34)岁;Hunt-Hess 分级:Ⅲ级9 例、Ⅱ级18 例、Ⅰ级11 例。两组年龄、性别、Hunt-Hess 分级对比,差异无统计学意义(P>0.05),具有可比性。
1.2 入选标准 纳入标准:(1)均经DSA 检查确诊;(2)Hunt-Hess 分级为Ⅰ~Ⅲ级;(3)发病至手术时间<72h;(4)患者家属签署知情同意书。排除标准:(1)合并传染性疾病;(2)存在血液系统或免疫系统疾病。
1.3 方法
1.3.1 手术方法。介入组采用血管介入术治疗,全麻,股动脉穿刺,置入股动脉鞘,微导丝于数字减影血管造影(DSA)透视下送入动脉瘤处,选择与动脉瘤体积适合的弹簧圈,填塞后拔出导管。夹闭组采用翼点入路显微镜下夹闭术治疗,麻醉方式同介入组,取仰卧位,头部偏至病的对侧,于颧弓上缘行半圆形切口,游离结缔组织与骨膜,以翼点为关键孔,于颅骨上方钻孔,切除蝶骨嵴,解剖外侧裂,充分暴露两侧额叶、颞叶,进入硬膜,显微镜下明确动脉瘤位置,充分暴露动脉瘤、周边血管,确认动脉瘤后,选择适合的动脉瘤夹从其颈部夹闭,关颅。
1.3.2 检测方法。以普通真空管抽取3mL 晨空腹静脉血,室温凝固,离心10min,离心半径8cm,转速3500r/min,分离取上层血清,置于-80℃恒温箱待测。以酶联免疫吸附法检测神经元特异性烯醇化酶(NSE)、S100β蛋白水平。试剂盒由美国贝克曼库尔特公司提供。
1.4 观察指标 (1)比较两组手术时间。(2)比较两组术后3 个月疗效,以格拉斯哥预后量表(GOS)评估,分为恢复良好、中度残疾、严重残疾、植物生存、死亡五个等级。(2)比较两组术前及术后3 个月神经功能、日常生活能力,分别采用卒中量表(NIHSS)、Barthel 指数(BI)评估,评分范围为0~42 分、0~100 分,神经功能缺损程度、日常生活能力与得分成正比。(4)比较两组并发症发生率,包括脑血管痉挛、术中出血、动脉瘤破裂等。(5)比较两组术前、术后3d、术后7d 血清NSE、S100β 蛋白水平。
1.5 统计学分析 采用SPSS22.0 统计软件,计数资料以率表示,两组间比较采用χ2检验;等级资料采用Ridit检验,符合正态分布的计量资料以±s)表示,两组间比较采用t检验。检验水准α=0.05。
2 结果
2.1 两组患者手术时间比较 夹闭组手术时间(160.84±7.03)min 短于介入组(177.95±8.10)min(t=9.659,P<0.05)。
2.2 两组患者疗效比较 两组均未出现病死病例,夹闭组疗效优于介入组(P<0.05)。见表1。
2.3 两组患者并发症发生率比较 夹闭组并发症发生率低于介入组(P<0.05)。见表2。
2.4 两组患者NIHSS、BI 评分比较 两组术前NIHSS、BI 评分对比,差异无统计学意义(P>0.05),术后3 个月夹闭组NIHSS 评分低于介入组,BI 评分高于介入组(P<0.05)。见表3。
2.5 两组患者脑损伤因子比较 两组术前血清NSE、S100β 蛋白水平对比,差异无统计学意义(P>0.05),术后3d 两组血清NSE、S100β 蛋白水平均升高,但夹闭组低于介入组(P<0.05),术后7d 两组血清NSE、S100β蛋白水平降低,且夹闭组低于介入组(P<0.05)。见表4。

表1 两组患者疗效比较[例(%)]
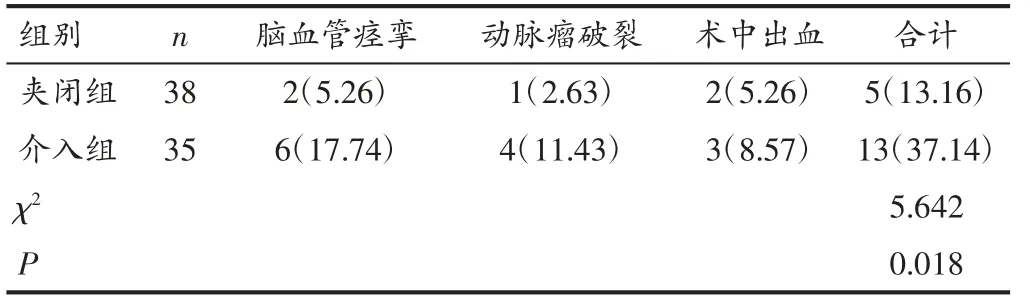
表2 两组患者并发症发生率比较[例(%)]
表3 两组患者NIHSS、BI 评分对比(分,±s)

表3 两组患者NIHSS、BI 评分对比(分,±s)
注:与同组术前对比,aP<0.05
组别 n NIHSS BI术前 术后3 个月 术前 术后3 个月夹闭组 38 25.49±4.13 10.67±4.59a 51.76±4.68 80.12±6.39a介入组 35 24.08±4.62 13.56±4.84a 53.02±4.27 72.34±6.82a t 1.377 2.618 1.198 5.032 P 0.173 0.011 0.235 <0.001
表4 两组患者脑损伤因子对比(μg/L,±s)

表4 两组患者脑损伤因子对比(μg/L,±s)
注:与同组术前对比,aP<0.05
组别 n NSE S100β 蛋白术前 术后3d 术后7d 术前 术后3d 术后7d夹闭组 38 45.91±7.07 50.73±6.02a 46.61±6.26 0.59±0.16 0.67±0.12a 0.60±0.10介入组 35 48.02±6.68 61.04±6.11a 52.10±6.79a 0.61±0.14 0.73±0.11a 0.68±0.13a t 1.308 7.258 3.595 0.566 2.221 2.961 P 0.195 <0.001 0.001 0.573 0.030 0.004
3 讨论
前循环颅内动脉瘤占全部颅内动脉瘤的92%左右,病情凶险,进展迅速,一旦确诊应及时行手术治疗,以确保患者生命安全[4-5]。血管介入术经导管将弹簧圈置入责任血管动脉腔内,依照患者动脉瘤直径选择合适的弹簧圈及栓塞方式,可利用弹簧圈填塞动脉瘤腔,还能维持载瘤动脉通畅,且整个操作于血管腔内完成,创伤较小,适用于深部动脉瘤及手术耐受力较差的患者。翼点入路显微镜下夹闭术以将蝶骨嵴切除且对外侧裂实施解剖,最终形成锥形空间,有利于充分暴露对侧脑底面,开颅后以侧裂为基点,充分暴露两侧额叶、颞叶,能有效提高治疗效果[6]。本研究结果显示,夹闭组手术时间短于介入组,并发症发生率低于介入组,与张成[7]研究结果基本一致。此外,本研究还发现,夹闭组疗效优于介入组,术后3 个月夹闭组NIHSS 评分低于介入组,BI 评分高于介入组,表明翼点入路显微镜下夹闭术治疗前循环不同部位出血性颅内动脉瘤可有效改善患者神经功能及日常生活能力,疗效显著。该术式视野暴露充分,能有效夹闭动脉瘤,阻断其血供,避免破裂出血有关,且并发症少,有利于患者术后恢复。但翼点入路显微镜下夹闭术对深部动脉瘤操作困难,可能增加并发症发生风险。
颅内血管走向复杂,对术者操作技巧及经验要求较高,极易损伤血管,造成脑损伤,影响手术效果。NSE、S100β 二者均为脑损伤典型生物标志物,可用于判断患者脑损伤程度。NSE 主要存在于神经内分泌细胞、神经元,神经元损伤后NSE 通过血脑屏障进入血液,血清NSE 水平异常升高;S100β 蛋白为特异性酸性钙结合蛋白,可调节细胞生长,参与细胞内信号传导,帮助损伤神经元存活,发挥神经元修复作用,低浓度的S100β 蛋白可发挥神经营养作用,但浓度过高则会致使神经元凋亡[8-9]。本研究中,术后3d 两组血清NSE、S100β 蛋白水平均升高,但夹闭组低于介入组,翼点入路显微镜下夹闭术于显微镜下进行,视野清晰,有利于明确血管分布,有效保护脑组织,维持组织正常功能运转,减轻脑损伤,术后7d 随着手术创伤恢复,两组血清NSE、S100β 蛋白水平均降低。但术中应注意根据动脉瘤形态、厚度判断夹闭动脉瘤时的最小夹闭力,同时结合动脉瘤颈位置及与周围组织关系选择合适的动脉瘤夹,但术中若出现瘤体破裂需及时采用有效止血措施,忌盲目夹闭。
综上所述,翼点入路显微镜下夹闭术治疗前循环不同部位出血性颅内动脉瘤可缩短手术时间,减轻脑损伤,改善患者神经功能及日常生活能力,疗效显著,且有利于降低并发症发生风险。
