急性脑血管疾病与心律失常相关性分析
2021-01-05梁金峰董琦何浩江谢国锋刘武鹏
梁金峰 董琦 何浩江 谢国锋 刘武鹏
[摘要] 目的 探讨急性脑血管病与心律失常的相关性。 方法 选取2017年1月至2019年7月我院80例急性脑血管病患者,均接受常规心电图检查,根据心电图结果分析急性脑血管病与心律失常的相关性。 结果 急性脑血管疾病患者中心律失常检出率为75.00%。脑出血心律失常发生率高于脑梗死、蛛网膜下腔出血,丘脑病变心律失常发生率高于基底节病变、脑叶病变、多发性病灶,昏迷、高血压合并昏迷症状出现时心律失常发生率高于高血压、颅内高压症状出现时,差异有统计学意义(P<0.05)。急性脑血管疾病的类型、部位、症状均与心律失常关系密切,差异有统计学意义(P<0.05)。 结论 急性脑血管病心电图检查中可发现部分患者存在明显心律失常现象,多见于脑出血、丘脑部位病变患者,且发生心律失常后病死率可明显增加,建议临床诊治时应关注患者心律,及时发现病情变化,预测预后。
[关键词] 急性脑血管病;心律失常;相关性;心电图
[中图分类号] R748.3 [文献标识码] B [文章编号] 1673-9701(2021)30-0066-04
[Abstract] Objective To explore the correlation between acute cerebrovascular disease and arrhythmia. Methods A total of 80 patients with acute cerebrovascular disease treated in our hospital from January 2017 to July 2019 were selected. All patients were given routine ECG examination. The correlation between acute cerebrovascular disease and arrhythmia was analyzed based on the results of ECG. Results The detection rate of arrhythmia in patients with acute cerebrovascular disease was 75.00%. The incidence of arrhythmia in patients with cerebral hemorrhage was higher than those in patients with cerebral infarction and subarachnoid hemorrhage. The incidence of arrhythmia in patients with thalamic lesions was higher than those in patients with basal ganglia lesions, lobe lesions, and multiple lesions. The incidence of arrhythmia when coma, hypertension and symptoms of coma appeared was higher than that when symptoms of hypertension and intracranial hypertension appeared, the differences was statistically significant (P<0.05). The type, location and symptoms of acute cerebrovascular disease were closely related to arrhythmia, the difference was statistically significant(P<0.05). Conclusion ECG examination of acute cerebrovascular disease can find obvious arrhythmia in some patients, which is more common in patients with cerebral hemorrhage and thalamic lesions. The mortality rate may increase significantly after arrhythmia occurs. It is recommended to pay attention to patient's heart rhythm during clinical diagnosis and treatment, to discover changes of disease in time and predict prognosis.
[Key words] Acute cerebrovascular disease; Arrhythmia; Aorrelation; Alectrocardiogram
急性腦血管病是机体脑部血管突然性破裂或堵塞,血液无法进入大脑所致,主要包括脑梗死、脑出血、蛛网膜下腔出血等,致死率、致残率均较高,一般患者会呈现头晕头痛、肢体麻木、吐字不清症状,病情严重时可引起心力衰竭或呼吸紊乱,乃至心肌缺血坏死现象,危及生命[1]。经长期研究发现,急性脑血管病患者心电图监测结果可出现异常,且病情严重程度与心电图异常状况密切相关,已深受临床医护工作者的重视[2]。在异常心电图监测结果中以心律失常最为常见,因此,分析急性脑血管疾病与心律失常的相关性十分重要。但是目前,临床并未对急性脑血管病引起的心电图改变对其心律失常情况及其预后影响作出过多研究,故本研究选取2017年1月至2019年7月本院收治的急性脑血管病患者80例,探讨疾病本身与心律失常之间的相关性,现报道如下。
1 资料与方法
1.1 一般资料
把相关研究资料提交至医院医学伦理委员会,并获得认可后,选择我院2017年1月至2019年7月收治的急性脑血管病患者作为本试验研究对象,共计80例,其中男46例,女34例;年龄45~81岁,平均(65.62±3.06)岁;病变类型:脑出血24例,脑梗死30例,蛛网膜下腔出血26例;经头部CT检查,丘脑部位病变26例,基底节部位病变22例,脑叶部位病变18例,多发性病灶14例。全部患者自愿参加试验,并且家属在知情同意书上签字。
1.2 方法
全部患者均接受为期3 d的心电监测仪监测(德国飞利浦公司生产的DigiTrak XT动态心电图系统),每日1次常规心电图检查,注意心电图的走纸速度控制在25 mm/s,标准电压维持10 mm/s,采样率控制在800 sample/s。根据心电图结果诊断心律失常。
对所有患者的病例资料进行回顾性分析,分别从疾病类型(脑出血、脑梗死、蛛网膜下腔出血)、病变部位(丘脑、基底节、脑叶、多发性病灶)、临床症状(昏迷、高血压、高血压合并昏迷、颅内高压)等方面分析心律失常发生情况,研究急性脑血管疾病与心律失常关系。
1.3 统计学方法
采用SPSS 18.0统计学软件对上述数据进行分析,计数资料以[n(%)]表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
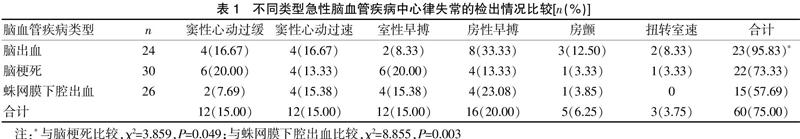
2.1 不同类型急性脑血管疾病中心律失常的检出情况比较
急性脑血管病的心律失常检出率是75.00%(60/80),其中脑出血的心律失常检出率高于脑梗死、蛛网膜下腔出血,差异有统计学意义(P<0.05)。见表1。
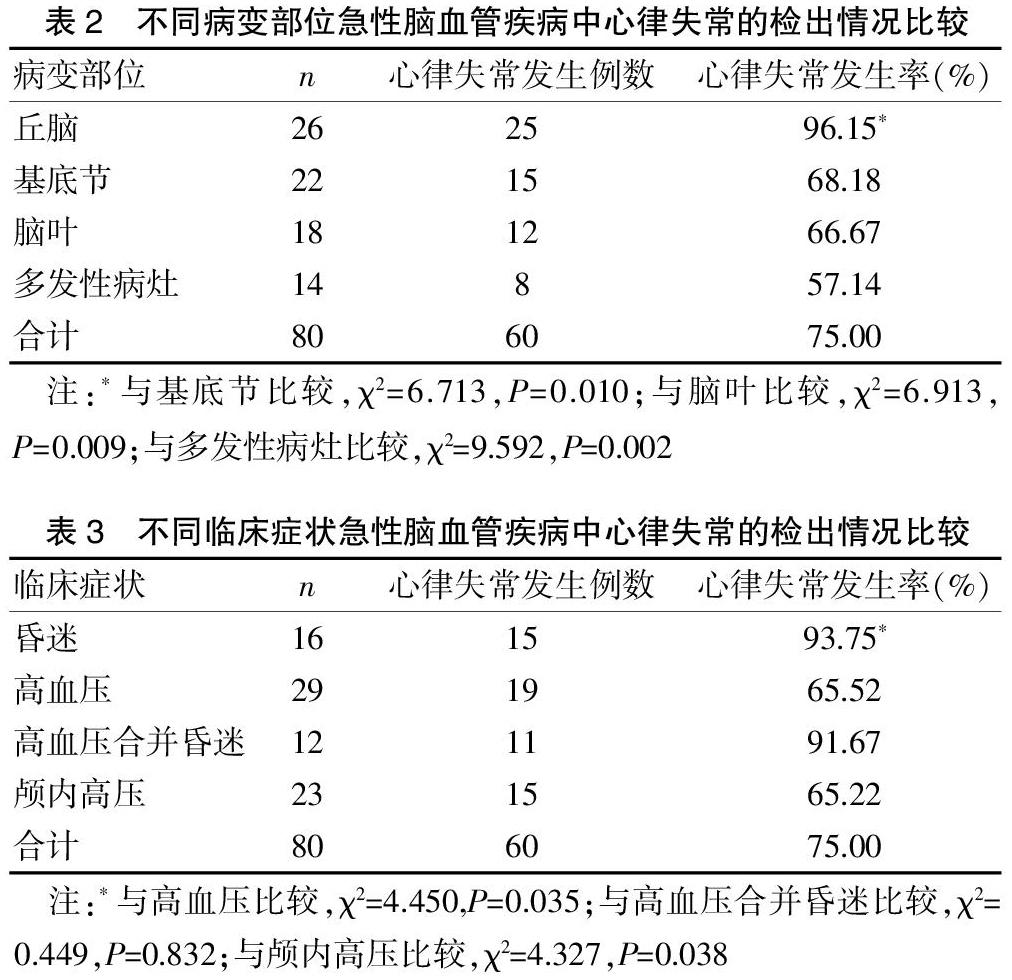
2.2 不同病变部位急性脑血管疾病中心律失常的检出情况比较
丘脑病变心律失常发生率(96.15%)高于基底节病变(68.18%)、脑叶病变(66.67%)、多发性病灶(57.14%),差异有统计学意义(P<0.05)。见表2。
2.3 急性脑血管疾病不同临床症状与心律失常发生的关系
昏迷、高血压合并昏迷症状出现时心律失常发生率(93.75%、91.67%)高于高血压(65.52%)、颅内高压(65.22%)症状出现时,差异有统计学意义(P<0.05)。见表3。
2.4 急性脑血管疾病与心律失常的相关性分析
急性脑血管疾病的类型、部位、症状均与心律失常关系密切,差异有统计学意义(P<0.05)。见表4。
3 讨论
急性脑血管病发病迅猛,病情严重,具有较高的致残与致死风险,对广大人群,尤其是中老年人群无疑是一个巨大威胁[3]。机体一旦出现急性脑血管病症,颅内血压可快速上升,影响机体脑部血液的正常流通,脑部氧气不足,使机体心血管调节中枢功能由此出现异常现象,从而诱发心律失常、心肌梗死等严重并发症[4],对患者的预后极其不利,甚至危及生命。急性脑血管疾病与心律失常合并发作的原因主要为两种疾病均存在共同的病理基础、高危因素和诱发因素,随着我国老龄化社会的加速,老年人群增多,各器官功能逐渐衰退,心肌萎缩、冠状动脉硬化使心脏泵血功能减退,心功能下降,进而引起心脏、脑部供血不足,增加发病概率,同时老年患者的应激反应下降,病情变化快、预后差。
通常,临床把心电图作为判断心脑血管病预后的重要参考,其原因主要是患者发生急性脑血管病时,机体脑干与下丘脑可出现损伤,引起机体脏器衰竭,最重要的当属心脏衰竭,严重危及到患者的生命安全,基于此,急性脑血管病患者的心电图指标往往呈现异常现象[5],如心律失常、继发性心肌缺血、心功能不全、心脏自主神经调节紊乱等。其中以心律失常最为常见。实际上,急性脑血管病患者常合并有脑水肿,会进一步加重脑部循环障碍,使神经功能发生紊乱,对机体肾上腺功能与丘脑垂体产生较强的刺激,使其兴奋性增加,过度分泌肾上腺素与儿茶酚胺,异常增多的肾上腺素可引起心脏血管痉挛或损伤心肌功能,儿茶酚胺则能导致心肌复极发生障碍,严重影响患者心肌功能,尤其是心肌缺血,使心电图发生异常[6],而且随着患者病情加重,心电图异常表现也越来越明显。另外,患者发生脑出血时颅内压会迅速升高,在颅内压升高的同时可能引起脑部损伤,脑部血流量急剧下降,进一步造成脑组织缺氧,使运送功能、呼吸功能与中枢系统功能异常,造成患者心肌损伤;而且中枢神经受损患者往往会出现恶心呕吐症状,不利于良好进食,与此同时,临床会选择脱水剂改善患者的脑水肿现象,可进一步减少机体内部的血容量与电解质含量,使患者存在低钾、低钠、低氧症状,血液长时间处于浓缩状态,继而引起心律失常性的心电图变化[7]。除此之外,不少急性脑血管病患者会合并基础性疾病,如冠心病、糖尿病等,使心电图存在异常;人体血浆中的氧自由基与内皮素细胞因子会在机体患有急性脑血管病期间加速释放,并直接作用在心肌部位,增加机体心肌损伤,最终亦可造成心电图变化[8]。急性脑血管病患者发病过程中,机体脑部的低氧状态与应激反应状态,都可影响患者的心脏功能,在出现脑部病变后,可在很大程度上增加患者的心脏负担,进一步加重患者心脏病变严重程度[9]。本研究发现急性脑血管病患者中心律失常检出率为75.00%,脑出血患者心律失常发生率高于脑梗死、蛛网膜下腔出血患者,差异有统计学意义(P<0.05)。这充分说明急性脑血管病与心律失常之间的关系十分密切,临床可把心电图检测出的心律失常症状作为判断急性脑血管病患者预后改善的一项参考指标。
人体的脑组织分为端脑、间脑、中脑、脑桥、延髓和小脑六个部分,每个部位的脑组织负责不同的神经功能,其中延髓中枢在人体心血管中枢系统中占据重要地位,且高级中枢系统处于机体下丘脑部位,皮质额叶、颞叶及其边缘系統异常都会在一定程度上干扰患者的心血管正常工作[10]。人体下丘脑是交感神经与副交感神经中枢的重要组成部位,窦房结受到刺激后,可出现明显异常,促使患者发生窦性心动过速、室性早搏、室性心动过速或室颤现象[11]。大脑皮质受到刺激后,患者亦可发生窦性心动过速或过缓、室性早搏、心室停搏等症状,而在刺激机体的腹侧海马与杏仁核内侧时,可造成T波倒置与QT间期增长现象。据相关资料显示,颅内疾病、脑血管意外、脑外伤及脑部肿瘤都可能会增加T波、增长QT间期,使U波异常,严重时可引起扭转室速[12]。而心律失常是在机体心脏激动的脐缘或传导异常的影响下,所出现的心率或心律的变化现象。基于此,急性脑血管疾病患者的实际病变部位密切相关于心律失常症状,这是因为急性脑血管疾病患者的颅内压较健康者高,使不同部位的脑部组织存在不同程度的挤压现象,干扰机体丘脑的正常调节功能,从而在很大程度上增加了急性脑血管疾病患者心律失常的发生风险[13]。本研究显示,丘脑病变患者心律失常发生率高于其他部位,差异有统计学意义(P<0.05)。说明发病部位在丘脑的急性脑血管病患者更易出现心律失常症状,原因主要是丘脑-垂体-肾上腺轴是神经内分泌系统的重要部分,丘脑通过紧密联系垂体将神经调节、体液调节统一,共同负责内分泌活动,当急性脑血管疾病发病时,丘脑-垂体-肾上腺轴被激活,儿茶酚胺的合成增多,发生心律不齐的几率越高。从而提示临床学者,受病变与机体丘脑下部植物神经中枢相关性的影响,急性脑血管病患者的病灶与脑中线部位越近,患者出现心律失常的风险越高;同时,出血性急性脑血管病患者与病情十分严重的急性脑血管病变患者的脑部组织损伤程度越重,机体神经中枢的刺激性越强烈,使心律失常的发生风险也就越高[14],患者的预后越差。上述结果表明,心律失常与患者预后有相关性,是重要的预后评估依据,临床医师可根据急性脑血管病患者的心律失常发生情况判断其预后改善效果[15]。本研究发现,昏迷、高血压合并昏迷症状出现时心律失常发生率高于高血压、颅内高压症状出现时,差异有统计学意义(P<0.05),说明急性脑血管病患者如果出现昏迷,其心律失常发生率高于出现其他症状,主要是因为脑血管疾病造成患者体内血流动力学发生障碍,心输出量减少,窦房结的节律、传导发生异常造成,因此,医生在对患者进行救治时需警惕昏迷的发生,一旦发生则应立即采取措施预防心律失常。合并高血压患者发生心律失常的风险也比较大,主要是由于高血压患者的外周阻力增大,心脏负荷增大,同时可能激活神经系统、使交感神经的兴奋性增高,造成左心室肥厚,冠状动脉血流量减少,心肌缺血严重,进而导致心律失常的发生,因此,医生在对患者进行治疗时应注意控制血压,避免过高或波动幅度过大,预防心律失常的发生。对上述结果进行相关性分析发现,急性脑血管疾病的类型、部位、症状均与心律失常关系密切(P<0.05),提示医生在对急性脑血管疾病患者进行诊治时,应警惕心律失常的发生,并提前做好复律的准备,以提高患者的预后。
综上所述,急性脑血管病类型、病变部位、临床症状与心律失常具有相关性,常見发病部位在机体丘脑,但因急性脑血管病具有发病复杂多变的特征,在临床实际诊断期间,除仔细观察患者生命体征外,还需要加强心电图检查,以此保证检验的科学性与合理性,尽可能提高患者预后。
[参考文献]
[1] MR thermometry in cerebrovascular disease:Physiologic basis,hemodynamic dependence, and a new frontier in stroke imaging[J]. AJNR. American Journal of Neuroradiology,2020,41(4):555-565.
[2] 李芳.心电图异常改变对急性脑血管病颅内病变部位与预后的评估[J].河南医学高等专科学校学报,2018, 30(6):558-560.
[3] 马蓉,徐弘扬,杨锡彤,等.急性脑卒中治疗的研究进展[J].重庆医学,2019,48(6):1010-1013,1017.
[4] 陈洪波,张艳,宿英英. 急性重症脑卒中患者脑心交互现象的临床特点与预后分析[J]. 中华危重病急救医学,2019,31(8):953-957.
[5] 刘方,刘恒方,张敏,等.脑缺血患者急性期心律失常监测临床研究[J].中国实用神经疾病杂志,2020,23(1):75-79.
[6] 王正芬.急性脑血管病并发心脏功能异常临床分析[J].世界最新医学信息文摘,2019,19(49):58,67.
[7] 肖美红.急性脑血管病心电图临床分析[J].心血管外科杂志(电子版),2019,8(1):77-78.
[8] Banerjee G,Chan E,Ambler G,et al.Effect of small-vessel disease on cognitive trajectory after atrial fibrillation-related ischaemic stroke or TIA.[J].Journal of Neurology,2019,266(5):1250-1259.
[9] 李名兰,潘碧云,陈仕银,等.缺血性脑卒中和出血性脑卒中患者心肌复极离散度差异研究[J].中国全科医学,2019,22(30):3667-3671.
[10] 王红芹,陈光忠,董孟琪,等.急性重症自发性蛛网膜下腔出血并发脑心综合征的临床分析[J].中华神经医学杂志,2017,16(7):715-718.
[11] 王淑银,王一书,李云,等.中老年急性脑血管病并发脑心综合征125例临床分析[J].中国医药导报,2017,14(20):86-89.
[12] 钟晓闵,蒋晗.103例急性脑血管病患者的心电图改变与预后相关性分析[J].中国实用神经疾病杂志,2015, 18(12):20-21.
[13] 李玉琴,张玉蛟.心律失常与急性脑血管病的关系分析[J].中国实用神经疾病杂志,2017,20(1):73-75.
[14] 刘淑婷.急性脑血管病并发脑心综合征临床观察[J].中国药物与临床,2019,19(4):610-611.
[15] 景昊,荣阳,荣根满.急性缺血性脑血管病应激状态的预后与临床研究[J].中国医药指南,2019,17(27):53-54.
(收稿日期:2021-06-04)
