开颅血肿清除联合骨瓣减压术对高血压脑出血患者炎性应激反应及预后的影响
2021-01-05张俊锋
张俊锋
高血压脑出血是患者在长期高血压状态下,脑底小动脉发生病变而造成的脑实质内出血现象,多发于中老年群体,是神经外科中常见的一种脑血管疾病,该病症发病急、进展快、致残率和致死率高且预后较差,严重影响患者的生活质量,并给家庭带来沉重的负担[1-2]。对于高血压脑出血而言,手术治疗是主要手段,随着社会的发展和人口老龄化的加剧,该群体日益增多,因此寻找一种科学合理的手术方式以改善患者预后,提高其生活质量迫在眉睫[3]。临床上常用的手术方式为开颅血肿清除术,该术式可有效地解除患者脑部血肿占位,减轻脑神经损伤[4-5],去骨瓣减压手术在高血压脑出血患者中的应用对于患者脑灌注水平的改善和颅内压的降低有积极的促进作用[6]。近年来,本院除对高血压脑出血患者行传统开颅血肿清除术外,也开展了开颅血肿清除与骨瓣减压联合术式,与传统术式相比效果显著,现报告如下。
1 资料与方法
1.1 一般资料 选取2015年1月—2018年9月本院收治的高血压脑出血患者85例,根据术式不同将患者分为对照组(42例)和观察组(43例)。对照组行开颅血肿清除术,观察组行开颅血肿清除术联合骨瓣减压术。纳入标准:(1)经院内诊断为高血压脑出血患者;(2)有高血压病史;(3)术后能进行正常沟通交流患者。排除标准:(1)脑部外伤或脑部肿瘤引起的出血;(2)合并脑干出血者;(3)合并肝肾功能严重损伤者;(4)精神疾病或智力障碍。2组患者一般资料比较差异无统计学意义,具有可比性(P>0.05)。见表1。
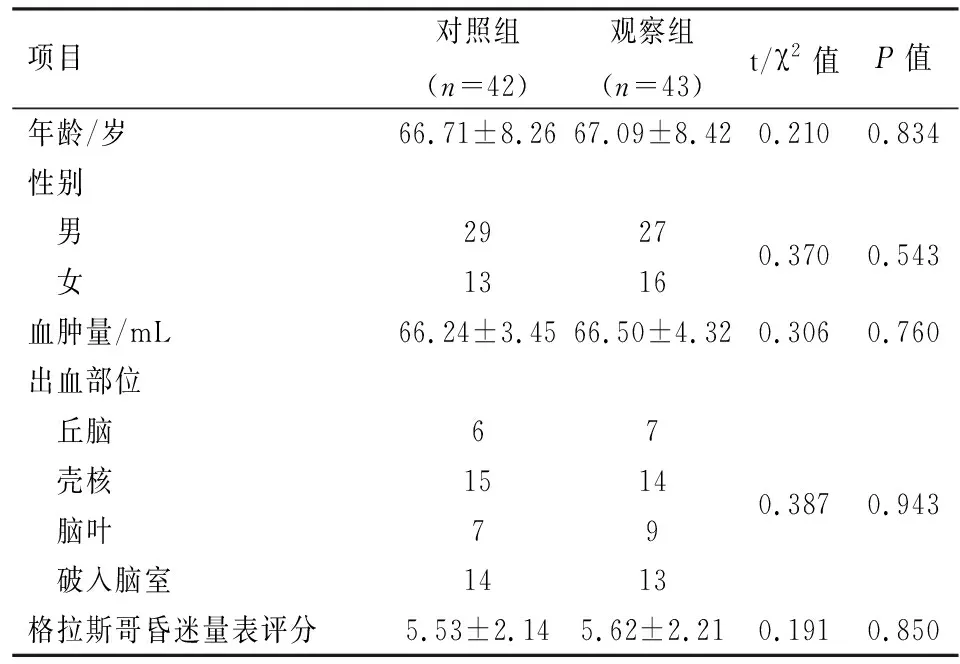
表1 2组患者一般资料比较
1.2 方法 对照组患者行开颅血肿清除术:(1)患者术前行常规CT检查,明确出血位;(2)术中仰卧,头偏健侧,行全身麻醉;(3)于颞额部做弧形切口,翻开皮瓣,暴露颅骨;(4)游离骨瓣,咬除蝶骨嵴,充分暴露岛叶;(5)穿刺针穿刺0.8 cm左右对岛叶的无血管区行穿刺,待有血液流出,切开岛叶,暴露血肿腔;(6)将血肿腔内血肿物抽吸干净,并用生理盐水对血肿腔行反复冲洗,待新鲜血液出现,放入引流管,缝合硬脑膜,放回骨瓣。观察组患者行开颅血肿清除术联合骨瓣减压术:(1)患者术前行常规CT检查,明确出血位;(2)术中仰卧,头偏健侧,行全身麻醉;(3)于颞额部做马蹄形切口,翻开皮瓣,暴露颅骨;(4)咬除颞骨,在脑部开一个适当大小的骨窗;(5)切开硬脑膜,清除颅内血肿物,对出血部位行压迫止血;(6)升高患者血压,如果没有发生再次出血,则放置引流管,硬脑膜行减张缝合,不放回骨瓣。
1.3 观察指标 (1)并发症发生率:记录患者术后并发症脑积水、硬膜下积水、癫痫和脑疝的发生情况,总发生率=([脑积水+硬膜下积水+癫痫+脑疝)/总例数]×100% 。(2)血清炎性因子:患者于术前和术后7天空腹取静脉血,静置离心,分离血清,放射免疫法检测肿瘤坏死因子-α(TNF-α)、酶联免疫法检测白细胞介素-6(IL-6)和基质金属蛋白酶9(MMP-9)、乳胶增强免疫透射法检测高敏C反应蛋白(hs-CRP)水平。(3)神经功能评价:采用美国国立卫生研究院卒中量表评分(NIHSS),于术前和术后7d对患者的神经病功能损伤程度进行评估,分数与患者的神经功能损伤程度呈正相关[7-8]。(4)日常生活能力评估:采用日常生活能力(ADL)评定量表[9],Ⅰ级:患者生活能力完全恢复正常,可自理;Ⅱ级:患者生活能力大部分恢复,简单家庭生活可独立进行;Ⅲ级:家庭生活需帮助,日常行走需工具辅助;Ⅳ级:日常卧床,不能下床活动;Ⅴ级:植物人状态。

2 结果
2.1 2组患者并发症发生率比较 2组患者并发症发生率比较差异无统计学意义(P>0.05)。见表2。
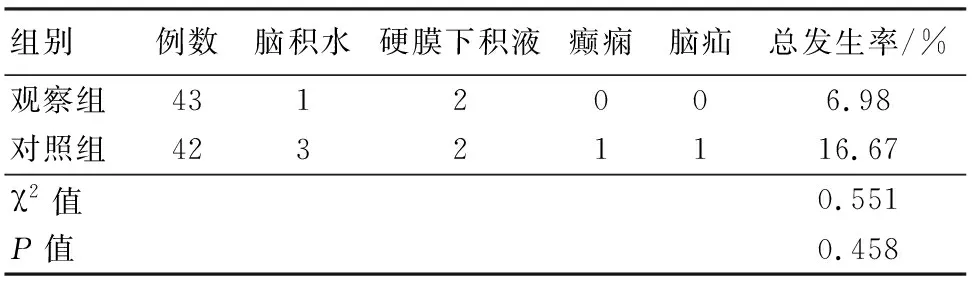
表2 2组患者并发症发生率比较
2.2 2组患者血清炎性因子水平比较 2组患者术前的血清hs-CRP、TNF-α、IL-6和MMP-9水平比较差异无统计学意义(P>0.05);术后7 d,2组患者的各炎性因子水平均有显著下降,且观察组患者下降更为明显,差异有统计学意义(P<0.05)。见表3。

表3 2组患者血清炎性因子水平比较
2.3 2组患者术前术后NIHSS评分比较 2组患者术前NIHSS评分比较差异无统计学意义(P>0.05);术后7 d,2组患者的NIHSS评分均显著降低,且观察组低于对照组,差异有统计学意义(P<0.05)。见表4。

表4 2组患者术前术后NIHSS评分比较
2.4 2组患者术后半年ADL等级比较 观察组患者术后半年ADLⅠ-Ⅱ级占比高于对照组,Ⅲ-Ⅴ级占比低于对照组,差异有统计学意义(P<0.05)。见表5。
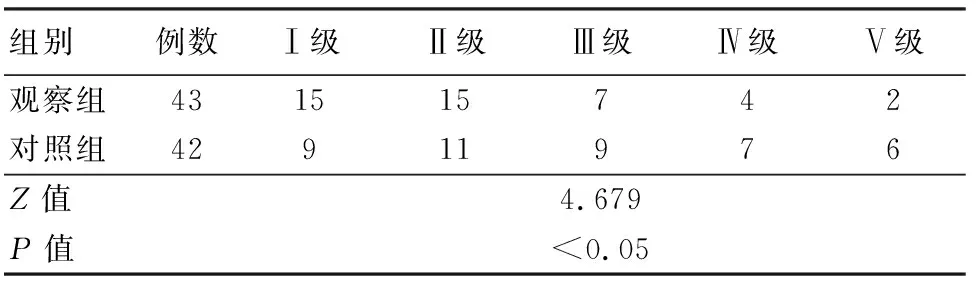
表5 2组患者术后半年ADL等级比较
3 讨论
高血压脑出血作为一种常见的心脑血管疾病,发病群体日益年轻化,且人数逐年增加。高血压脑出血形成的血肿可直接损伤患者神经细胞,对周围脑组织形成压迫,同时血清中的炎性因子大量增加,导致脑组织水肿,引发颅内压的升高,对于患者的生命和生活质量造成严重的威胁[10-11]。因此临床中,治疗的关键在于尽快解除脑部血肿占位,降低对脑组织的继发性损伤。颅内血肿清除术能够有效地清除血肿,解除局部脑组织压迫,从而缓解血肿产物对于神经细胞的损伤。然而,有研究[12]指出,该术式在清除脑部血肿的同时能迅速形成脑水肿,有造成颅内高压的风险。冯磊等[13]的研究显示,高血压脑出血患者可因继发性脑水肿而发生脑疝。去骨瓣减压术能够促进脑组织水肿部分向外侧膨胀,从而缓解脑水肿给脑室、中脑以及间脑造成的压迫,降低颅内压的同时开放侧支血管,改善脑部血流灌注情况,与血肿清除术联合在降低血肿对神经细胞损伤的同时,降低颅内压,保护患者的脑部功能,但同时有研究[14]指出去骨瓣减压术有较高的并发症发生率,需要慎重选择。本资料中观察组患者术后脑积水、硬膜下积液、癫痫和脑疝的发生率与对照组患者对比无显著差异,提示开颅血肿清除联合骨瓣减压术较传统的开颅血肿清除术并不会增加并发症,安全性较高,这可能与现代医学水平较高、联合术式各自优势发挥有关。
应激是机体在内外环境刺激下所做出的非特异性适应反应,高血压脑出血是因局部血管破裂所致,出血发生时病灶局部血供中断,导致缺血缺氧损伤的发生,激发体内炎性应激反应,对患者的神经功能造成严重影响。hs-CRP、TNF-α、IL-6是临床中常见的炎性因子,其含量可间接反映患者的脑损伤程度[15-16],MMP-9是脑出血后参与微循环功能损伤的一种关键性因子,该因子在正常脑组织中表达很低,当颅脑受损时,炎性因子大量增加,在炎性因子的刺激下MMP-9表达增加。有研究[17]显示,MMP-9与继发性脑损伤和出血周围组织水肿有密切关系,脑出血时,炎性因子大量增加,同时MMP-9表达增多,MMP-9的启动使得脑血管基底膜Ⅳ型明胶原发生降解,进而影响其通透性并破坏血-脑屏障的的功能,导致水肿和继发性脑出血的发生。当前资料显示,观察组患者术后血清hs-CRP、TNF-α、IL-6和MMP-9水平显著低于对照组患者,且观察组患者的NIHSS明显低于对照组患者,提示开颅血肿清除联合骨瓣减压术较传统的开颅血肿清除术而言能够有效地降低高血压脑出血患者的炎性应激反应,减弱患者的神经损伤程度,分析原因可能与开颅血肿清除联合骨瓣减压术可缓解脑水肿对于正常组织的压迫,有效地缓解颅内高压、改善缺血缺氧症状有关。患者术后日常生活能力评估(ADL)是评价患者远期预后的一个重要指标,本资料结果中,观察组患者半年后的ADL评分显著高对照组患者,提示开颅血肿清除联合骨瓣减压术较传统的开颅血肿清除术而言对于改善患者的远期预后,提高患者的日常生活能力效果显著。
综上所述,开颅血肿清除联合骨瓣减压术对于改善高血压脑出血患者的炎性应激反应、减弱神经功能受损程度,提高患者术后日常生活能力效果显著,但在实际应用中医师仍需全面考虑患者的身体状况、生理诉求等因素,与家属充分沟通,为患者选择合适的手术方式。
