肌间隙入路通道下腰椎固定融合术中终板损伤原因分析及预后
2021-01-05曾忠友俞伟张建乔宋永兴范时洋籍剑飞裴斐金辉宋国浩
曾忠友 俞伟 张建乔 宋永兴 范时洋 籍剑飞 裴斐 金辉 宋国浩
(武警部队骨科中心武警海警总队医院骨二科,浙江嘉兴 314000)
传统后路正中切口椎弓根螺钉固定并椎间融合术(posterior lumbar interbody fusion/transforaminal lumbar interbody fusion,PLIF/TLIF)已成为腰椎病变固定融合最常使用的方法,具有显露充分、操作方便、技术成熟、融合率高、效果确切等优点[1,2]。但作为椎间融合的并发症之一,术中终板损伤常有发生[3-6]。双侧椎弓根螺钉固定时,既使发生终板损伤,在大部分病例中可能并不影响融合器和固定节段的稳定性及临床结果[3-8],但少部分患者可能因终板损伤导致融合器移位、内固定失败、椎间不融合或伴有慢性腰痛,而面临翻修的可能[9-12]。单侧椎弓根螺钉联合对侧椎板关节突螺钉固定并椎间融合已在临床上大量应用[13-19],且多采用正中切口的显露方式。随着通道显露的引入[3,4,20],近年来已有肌间隙入路通道下该术式的应用报道[20-22]。但关于该入路下的术中终板损伤特点、终板损伤对此固定方式的影响及临床结果尚未见报道。我院2012 年6 月至2017 年12月采用肌间隙入路通道下单侧椎弓根螺钉联合对侧椎板关节突螺钉固定并椎间融合治疗腰椎病变293例,其中单节段固定融合252 例,两节段固定融合41例,术中共出现终板损伤17 例,发生率5.80%。本研究对此17例患者进行回顾性分析。
1 资料与方法
1.1 临床资料
本组患者17例,男4例,女13例;年龄44~73岁,平均(61.3±7.4)岁;患者一般资料见表1。所有患者均在全身麻醉下行肌间隙入路通道下单侧椎弓根螺钉联合对侧椎板关节突螺钉固定并椎间融合器植骨术(该手术方法已有较多文献报道[22,23]),其中单节段固定13 例,两节段固定4 例。术中均出现融合节段终板损伤,其中4例两节段固定融合病例均为单节段终板损伤;融合节段单一终板损伤15例,融合节段上下终板均发生损伤2 例;发生于融合节段上终板(即融合节段上位椎体下终板)14 例次,下终板(即融合节段下位椎体上终板)5例次(表1)。根据术中操作,结合术中所见明确终板损伤的11 例,通过术后腰椎X 线、CT、MRI 检查明确6 例。本研究经医院伦理委员会批准,所有患者均知情同意并签署同意书。
1.2 处理方法
术中明确损伤的11 例中2 例因患者骨质明显疏松,终板损伤范围较大、较深,即放弃使用融合器,改用单纯植骨;2例虽然损伤较深,但范围较小,予使用同种异体骨填充终板缺损部位后,再植入融合器;7例因终板损伤范围较小、亦较表浅,损伤部位未予处理,仍行融合器植入。另外6 例采用融合器植骨病例,由于其终板损伤是通过术后影像检查发现,考虑融合器在位可、内固定良好,未予特殊处理。15例融合器植骨病例融合器使用情况:植入一枚解剖形融合器4 例、一侧植入两枚解剖形融合器3 例、植入香蕉型融合器8例。
置钉操作均在C型臂X线机监视下进行,手术由同组医师完成。所用通道由山东威高医疗器械有限公司提供的Mispine系统。椎弓根螺钉为山东威高医疗器械有限公司提供的UPASSⅡ型钛合金系统12例,山东康盛医疗器械有限公司提供的5例。融合器的使用:北京富乐医疗有限公司生产的解剖型融合器(Peek 材料)7 例,美国枢法模公司生产的融合器(香焦型、Peek 材料)8 例。采用融合器植骨的15 例中,融合器内植骨均为自体骨,椎间隙深部植骨:采用自体骨2 例、人工骨和自体骨混合2 例、异种异体骨和自体骨混合3 例、同种异体骨和自体骨混合8例。单纯椎间隙植骨的2 例均为自体骨。人工骨由上海瑞邦生物材料有限公司提供的磷酸钙颗粒型(商品名:瑞邦骨肽),异种异体骨由天津中津生物发展有限公司制作提供的干燥小牛骨(商品名:金世植骨灵),同种异体骨由北京鑫康辰医学科技发展有限公司提供。
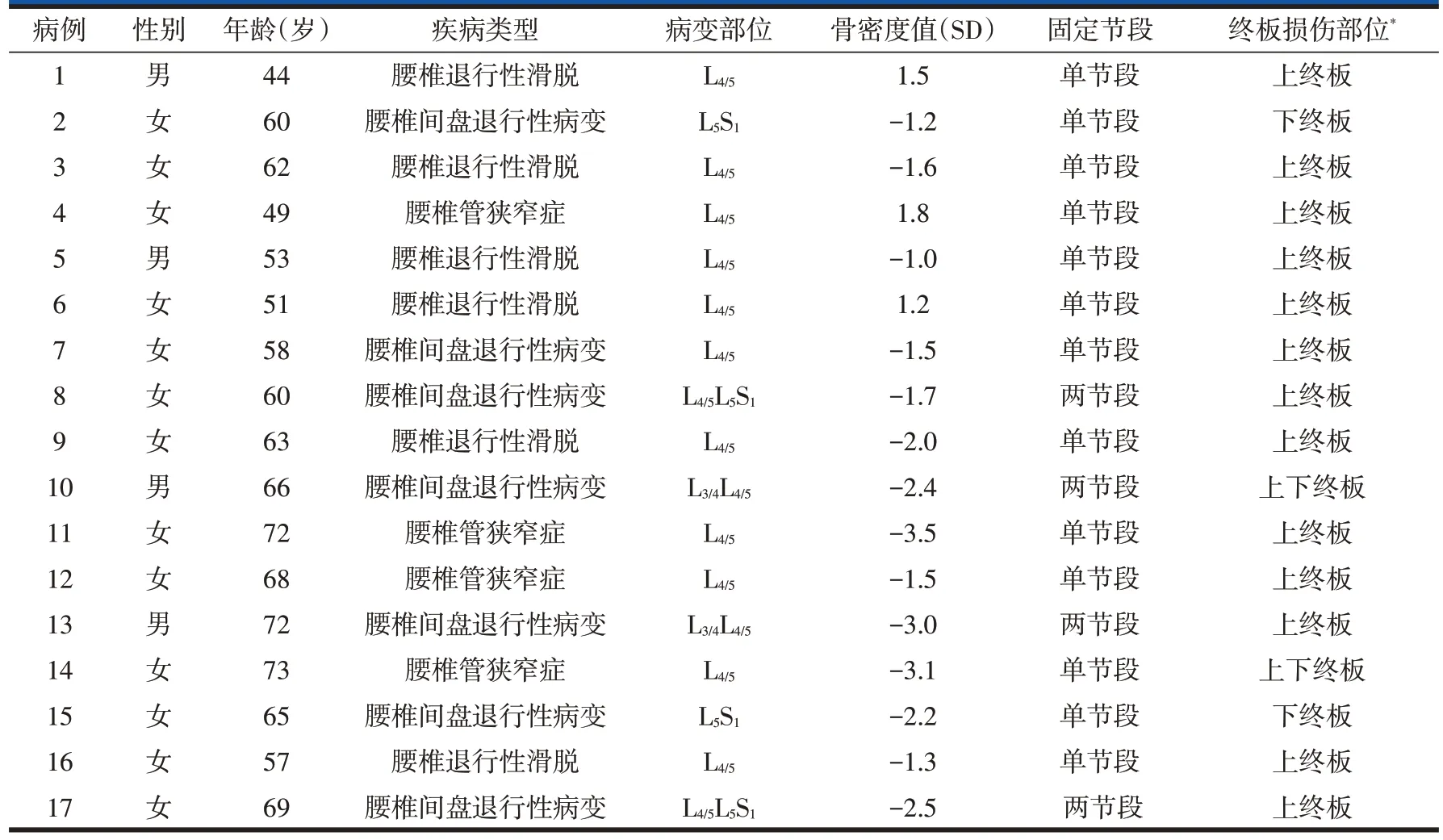
表1 17例患者基本资料
1.3 术后处理
术后常规预防性抗感染、小剂量激素、保护胃黏膜并卧床休息等处理。麻醉苏醒后即嘱患者主动进行双下肢踝关节背伸运动及被动进行双下肢直腿抬高运动。切口引流管根据引流量(24 h引流量<50 ml)于术后24~48 h拔除。所有患者术后3~5 d佩戴胸腰支具下地活动,并持续佩戴3个月,6周后开始进行腰背肌、腹肌锻炼。
1.4 随访计划及评价指标
术后3 个月、6 个月、1 年,随后每隔1 年随访,随访内容包括临床疗效指标评分、影像学检查,记录并发症情况并予以及时处理。
1.4.1 临床观察和评价指标:记录本组患者手术时间、术中出血量和术后引流液量。观察术中有无椎弓根骨折、硬脊膜损伤、脑脊液漏,术中、术后有无神经损伤和术后切口愈合、感染情况。术前、末次随访采用日本骨科学会(Japanese Orthopaedic Association,JOA)下腰痛评分系统(29 分法),对患者症状、体征、日常活动及膀胱功能进行评价并对比。同时采用视觉模拟评分法(visual analogue scale,VAS)、Oswestry功能障碍指数(Oswestry disability index,ODI)分别评估术前、末次随访时腰部疼痛和腰部功能的情况。
1.4.2 影像学评价:于术后3~5 d、3个月、6个月、1年,随后每隔1 年行腰椎X 线正、侧位检查,术后12 个月行腰椎X 线过屈、过伸位检查;术后3~5d 行腰椎CT平扫,术后12 个月行腰椎CT 平扫并矢状面、冠状面重建。根据影像学检查对比术前、术后和末次随访时病变节段椎间隙高度的变化、观察融合器有无沉降或移位,以及椎间融合情况。椎间融合评价标准:①椎间融合器无移位,融合器内无透亮线;②椎间融合器前方有骨小梁通过;③融合器与椎体终板间无透亮线并有骨小梁通过;④过屈、过伸位X 线片提示融合节段椎体无相对移位及终板角度变化小于5°。符合①②④或者①③④项认为椎间融合良好。
1.5 统计学方法
应用SPSS 20.0(SPSS 公司,美国)统计软件包进行数据处理,计量数据以均数±标准差表示,术前、术后和末次随访时椎间隙高度,术前、末次随访JOA 评分和ODI评分的对比采用配对设计资料t检验。检验水准为α=0.05。
2 结果
2.1 临床结果
本组患者平均手术时间(85±8)min,平均术中出血量(255±48)ml,平均术后切口引流量(67±21)ml。所有患者均获得随访,随访时间12~72 个月,平均(38.2±15.3)个月。腰痛VAS 评分由术前平均(4.1±1.5)分降至末次随访时的(1.1±0.2)分,两者对比有统计学差异(t=7.52,P=0.004)。JOA 评分由术前的(13.1±2.5)分提高到末次随访时的(26.3±2.6)分,两者对比差异有统计学意义(t=5.87,P=0.022);ODI 由术前的57.54%±7.85%降至末次随访时的11.15%±3.41%,对比差异有统计学意义(t=8.18,P=0.005)。患者腰椎功能获得了明显的改善。典型病例的影像学资料见图1和图2。
2.2 影像学指标
病变节段椎间隙高度由术前平均(9.7±1.2)mm恢复至术后(11.5±1.2)mm,末次随访(10.1±0.9)mm,术后与术前对比,末次随访时与术后对比差异均有统计学意义(t=4.31,P=0.023;t=3.16,P=0.041)。随访中使用融合器植骨的15 例均出现融合器沉降,即融合器部分嵌入椎体内,同时,出现融合器向后移位2例,经加强腰部外保护,融合器未进一步移位,且获得骨性融合。本组除1例单纯植骨病例不能确定外,其余均获得椎间融合,融合率为94.1%。融合时间为12~24 个月,平均(16.8±2.8)个月。4 例融合质量不高,表现为椎间骨小梁稀疏,且局部存在透亮线。未发现椎弓根螺钉和椎板关节突螺钉松动、移位、断裂,未观察到固定部位邻近节段的明显退变(椎间盘突出、椎间隙高度明显下降、明显的骨质增生或局部畸形),而在椎板关节突螺钉固定侧其关节突出现程度不同的骨融合现象。
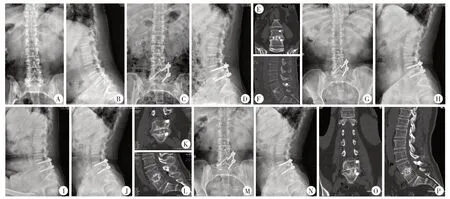
图1 患者,女,62岁,L4/5椎间盘退行性病变,行肌间隙入路通道下L4/5单侧椎弓根螺钉联合对侧椎板关节突螺钉固定并椎间融合术
2.3 并发症情况
术中固定节段椎弓根无骨折、硬脊膜无损伤,术中、术后无脑脊液漏和神经损伤。术后切口皮肤无坏死、无愈合不良,切口无感染。随访中出现融合器移位2例,并发症发生率为11.8%。
3 讨论
后方肌间隙入路通道下操作是指通过多裂肌与最长肌间隙进入,采用通道显露的方式。通道可呈喇叭口张开,口小底大,在较小的切口下实现最大化显露,且带有光源,照明良好,具有切口小、创伤小、出血少、恢复快等优点[3,4,20-23]。但肌间隙入路通道显露是一种新的入路和显露方式,其手术视野不同于传统正中切口骶棘肌剥离显露方式,且操作空间相对较小,需要一个熟悉、适应的过程,存在学习曲线[20-23],包括手术时间的延长和并发症的增多。需要了解终板损伤作为椎间融合常见的并发症在肌间隙入路通道下操作的发生率及特点,特别是单侧椎弓根螺钉联合对侧椎板关节突螺钉固定时,因轴向载荷能力弱于双侧椎弓根螺钉固定[24],发生终板损伤后,是否会影响固定节段的稳定性,干扰椎间融合,甚至导致内固定失败。
3.1 肌间隙入路通道下椎间融合终板损伤的发生特点与原因
本组病例均采用肌间隙入路,然后在通道显露下操作,采用标准的TLIF 术式,进行椎管减压、髓核摘除、椎间融合器床制作、椎间隙深部植骨、融合器植入。分析本组病例的终板损伤,有以下几个特点:①多发生于老年女性,本组平均年龄(61.3±7.4)岁,女性13 例;②损伤病例大多存在骨量减少或骨质疏松,本组骨量减少10 例,骨质疏松4 例;③损伤多发生于融合节段上位椎体的下终板,本组发生于下终板14例次、发生于椎体上终板5例次;④多发生于使用香蕉型融合器,本组使用香蕉型融合器8例。根据终板损伤特点,结合术中操作,分析本组病例终板损伤的原因,新的手术入路、显露方式和操作空间无疑是因素之一[25],但也有作者[26]通过104 例微创经椎间孔椎间融合术病例的观察指出:终板操作和融合器植入并不受微创入路的影响。当然,我们认为终板损伤的更主要原因有以下几个方面:①患者骨量减少或骨质疏松是终板损伤的主要病理因素[5,6,27,28],由于存在骨量减少或骨质疏松,椎间操作的每一个环节都易发生终板损伤,尤其是椎间隙撑开和终板软骨清除制作融合器植入床这两步操作;②操作因素,本术式的椎间操作包括髓核摘除、椎间隙撑开、终板软骨清除、椎间隙深部植骨、融合器植入,在上述操作中,如技术不熟练、操作不规范、动作不轻柔,均可能导致终板损伤,特别是使用锋利的椎间撑开器进行强力撑开、清除终板软骨的粗暴操作、融合器偏离椎间隙方向植入等均可能导致终板损伤;③融合器的选择,对于普通融合器,如子弹头型或长方体型,由于体积较小,植入多较简单,但如选用香蕉型融合器,由于融合器为弧形结构,且体积相对较大,加之把持不牢固的情况下,融合器植入过程易偏离椎间隙方向,特别在融合器床清理不干净、融合器植入轨迹预制作不良,更易发生偏离,导致终板切割损伤。另外,如一侧植入两枚融合器,需要先将一枚融合器推入对侧,在推送过程中亦容易出现终板损伤。还有学者[29,30]认为,终板形态的不规则或变异也可能是发生损伤的因素之一。由于本组病例数较少,未作此方面的观察与对比。
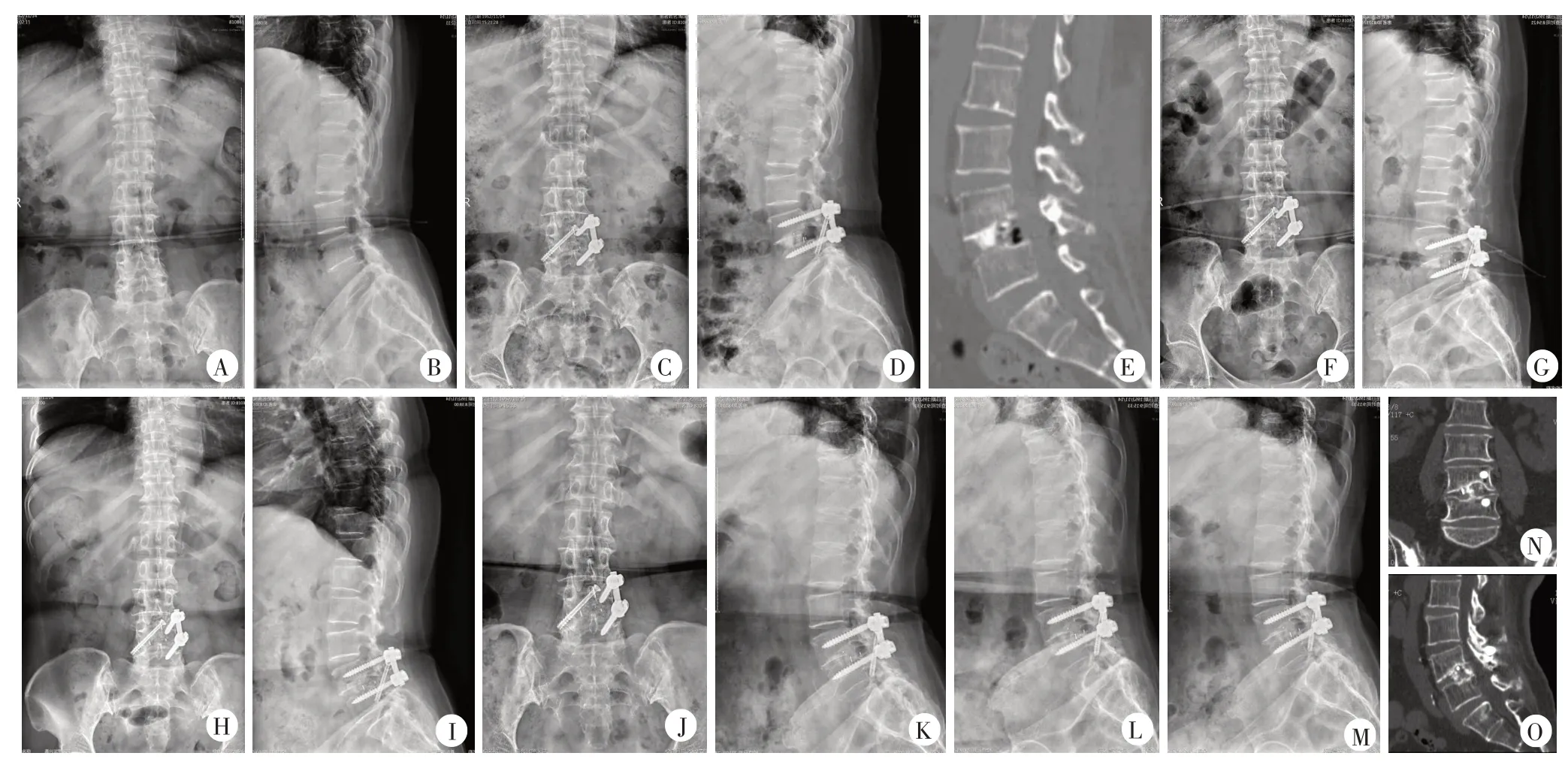
图2 患者,女,63岁,L4退行性滑脱Ⅰ°,行肌间隙入路通道下L4/5单侧椎弓根螺钉联合对侧椎板关节突螺钉固定并椎间融合术
3.2 终板损伤后的处理
大部分终板损伤术中即能明确,如用刮匙作终板软骨清除时刮出松质骨,或用刮匙清除终板软骨时有突破感,均能直接说明终板的损伤,如椎间隙出现持续性渗血或融合器植入后位置不正也能间接反映终板发生了损伤。当然,部分病例需要通过术中C型臂X线机的透视,甚至术后的进一步影像检查才能得以确定。如果术中明确终板损伤,建议采用角度刮匙探查终板损伤的面积和深度,并进行相应的处理。由于融合器植骨优势明显,既使发生终板损伤,原则上尽量采用融合器植骨,但要尽量保持融合器的面积大于终板损伤的面积,使融合器跨越终板损伤区域。具体处理方式如下:①终板损伤局限于后方,仍可使用融合器植骨,建议将融合器稍往椎间隙深处推送;②终板损伤发生于中部,且面积较小,无论深浅,可予局部植骨,使用自体骨、人工骨或异体骨均可,将终板或椎体缺损处填满、压实,然后植入融合器;③损伤面积较大,建议放弃使用融合器,改行单纯植骨;④对于发生终板损伤的病例,如果仍使用融合器,建议椎间隙深部尽量多植骨,如果无法使用融合器,建议采用自体髂骨行结构性植骨;⑤术中需仔细评估,根据患者骨质条件、终板损伤情况、决定是否改用双侧椎弓根螺钉加强固定;⑥对于融合器植入过程中因偏离椎间隙方向致终板损伤、嵌入椎体,则根据融合器嵌入的多少决定处理方式,如融合器嵌入椎体不多,大部分位于椎间隙,则不予调整;如融合器大部分嵌入椎体内,且融合器取出方便,则将融合器取出,重新制作椎间融合器床,并使用试模预植入,最后植入融合器,或使用双枚解剖型融合器。本组采用单纯椎间植骨2例,继续使用融合器植骨15例,均未改变固定方式,仍采用单侧椎弓根螺钉联合对侧椎板关节突螺钉固定。对于术中未能及时发现,通过术后影像检查明确的终板损伤者,一般无需特殊处理,可适当延长卧床时间或加强腰部外保护,本组有6 例终板损伤是经术后影像检查发现。本组大部分病例存在骨量减少或骨质疏松,加之术中出现终板损伤,一方面要根据腰椎固定的稳定性决定卧床时间,同时,下床活动时要加强腰部保护,建议佩戴胸腰支具,本组病例均于术后3~5 d 在胸腰支具保护下下床活动。当然,还要规范的抗骨质疏松治疗,已有较多文献[31-34]证实,足程、规范的抗骨质疏松治疗可加速腰椎椎间融合,提高融合质量。
3.3 终板损伤的预后和预防
本组的手术时间、术中出血量及术后切口引流液量与作者以往的临床报道[22,23]相比,发现终板损伤的发生和处理,并未导致手术时间的明显延长,或增加术中出血及术后切口引流液。本组术中无椎弓根骨折、硬脊膜损伤,术中、术后无脑脊液漏和神经损伤。术后切口皮肤无坏死,愈合不良或切口感染。术后病变节段椎间隙高度与术前对比有统计学差异,说明椎间隙高度术后均获得很好的恢复。随访过程中未出现内固定松动、移位、断裂现象,亦无邻近节段的明显退变,在椎板关节突螺钉固定侧关节突出现程度不等的骨融合现象。末次随访时除1 例椎间单纯植骨病例不能确定外,均获得椎间融合,融合率为94.1%。腰痛VAS 评分、腰椎JOA 评分和ODI亦获得了明显改善,对比术前有明显的统计学差异。虽然本组病例融合率较高,临床结果良好,且未因此而出现严重的并发症,但随访过程中椎间隙高度出现较为明显的丢失,对比术后有统计学差异,使用融合器植骨的15 例均出现沉降,同时融合器向后移位2 例,且融合时间延长,平均(16.8±2.8)个月,其中4 例融合质量不高。分析术后椎间隙高度的明显丢失、融合器沉降、融合器移位、融合时间延长和融合质量不高的原因,本固定方式的轴向载荷能力不足是原因之一,但终板损伤也可能是重要原因。因此,术中终板损伤仍是一个值得重视的问题,需要加强预防,尤其对于采用单侧椎弓根螺钉联合对侧椎板关节突螺钉这种固定方式。预防措施包括:①术前严格病例选择,对于骨量减少或骨质疏松患者,以及肥胖患者,建议采用双侧椎弓根螺钉固定方式;②术中细致、规范操作,髓核摘除和终板软骨清理时动作轻柔,沿终板表面做纵向来回清理,而不旋转刮除,以及椎间隙的逐级适度撑开;③尽量切除下一椎体上关节突上部分和上一椎体下关节突的大部分,扩大椎间孔骨窗,减少对融合器植入时的干扰,尤其是使用香蕉型融合器,建议椎间隙清理要彻底、使用融合器试模预植入以扩大椎间隙空间并制作良好的融合器植入轨迹、融合器植入时把持要牢固以确保准确的植入方向。
3.4 本研究的不足
本研究为单中心的临床报告,病例数较少,随访时间亦不长,且未对终板损伤的风险因素做统计学处理和分析,亦未与开放手术,如传统正中切口入路,以及其他固定方式,如双侧椎弓根螺钉固定方式进行对比。另外,本组病例融合器的使用和椎间隙深部植骨亦不一致。
总之,终板损伤是腰椎椎间融合无法避免的并发症,出现终板损伤的原因较多,而肌间隙入路通道显露的方式并不是终板损伤的主要原因。一旦出现终板损伤,只要处理得当,并不影响单侧椎弓根螺钉联合对侧椎板关节突螺钉固定并椎间融合治疗腰椎病变的预后,亦未增加内固定松动或断裂、椎间不融合等并发症,但可能加速术后椎间隙高度的丢失和融合器的沉降,并带来融合器移位的风险,而且延长椎间融合时间、影响融合质量。因此,需要加强终板损伤的预防,并重视对于终板损伤的处理。
