妊娠期糖尿病孕妇孕期体重管理和饮食控制对妊娠结局的影响
2021-01-04严文叶
严文叶
目前,我国妊娠期糖尿病(gestational diabetes mellitus,GDM)患病率为5.1%~10.0%,且呈不断上升趋势[1-3]。虽然大部分GDM孕妇在分娩后血糖会逐渐恢复正常,但GDM会导致难产、早产、胎儿窘迫、孕妇产后糖尿病和心血管疾病等不良结局[4-5]。此外,孕前超重/肥胖者发生GDM的可能性是正常孕妇的2.32~6.21倍[6],孕期BMI超标还会增加妊娠期高血压、难产和剖宫产、超重等问题[7-8]。同时,我国部分地区孕妇还存在膳食结构摄入不合理、钙摄入不足等情况[9]。而孕期个体化饮食指导可以准确地指导孕妇膳食总能量及其他营养素的摄入,降低GDM患者的血糖水平,改善妊娠结局[10]。本研究针对GDM孕妇实行自愿性的个体化体重管理和饮食控制干预,探讨不同护理干预措施对GDM孕妇分娩结局及新生儿健康状况的影响,为优化GDM临床护理干预措施提供依据。
1 对象与方法
1.1 研究对象
选取2016年6月—2018年6月在某三级甲等医院确诊为糖代谢异常的207例孕妇为研究对象。其中134例GDM患者自愿接受个体化的体重管理和饮食干预指导,73例GDM患者进行常规的护理干预和咨询指导,同时选择100例血糖正常孕妇作为正常组。GDM患者入选标准:①在该院建档完全的孕妇;②行50 g葡萄糖负荷试验(GCT)确诊为糖代谢异常的孕妇;③产妇知情同意,愿意参加本研究。排除标准:①妊娠前糖尿病患者;②有家族遗传史患者;③血糖较高,需长期住院治疗患者;④孕妇患有严重疾病或传染病者;⑤曾有不良妊娠结局的孕妇。
1.2 护理干预方法
1.2.1 基本资料评估和分组安排专科护师与GDM病人进行沟通,进行个体化护理需求的咨询。207例GDM病人中,17例进行胰岛素治疗,64例进行血糖监测和运动疗法。根据患者自愿性分为常规护理对照组(n=73)和干预组(n=134),同期选择正常孕妇为正常组(n=100)。三组患者基本情况(年龄、产次、家庭月均收入、教育程度、城乡户口等)差异无统计学差异(P>0.05)。
1.2.2 正常组和对照组正常孕妇组护理方案:100例孕妇在产科护理门诊接受定期的孕期检查和健康指导,提供咨询服务,并安排护理人员及时收集该组人群检查信息和问题解答,根据孕妇自身要求进行管理和指导。对照组常规护理方案:对73例GDM孕妇进行健康教育以及血糖监测,患者定期来医院做孕检,告知孕妇血糖和体重增长等情况,根据患者的个体情况进行膳食指导和血糖控制,安排护理人员对患者的咨询和问题进行及时处理。
1.2.3 干预组实施体重管理和饮食控制措施具体如下。①定期检查:病人安排至特别门诊,定期进行随访检查(每周1次,36周后住院进行待产)。②运动疗法:孕前、中期在进行检查后,鼓励GDM孕妇继续常规日常工作,避免重体力劳动和不良工作环境;孕晚期确保每日轻度活动30分钟以上。③监测血糖:指导病人正确使用血糖仪监测血糖,定期7天检测自己血糖并记录,一旦出现血糖异常,应及时就诊。④饮食指导:由营养科医师完成,干预前开展为期3天的24小时膳食回顾记录,对GDM孕妇进行营养评估,掌握孕妇饮食习惯与膳食结构。结合孕妇的饮食喜好、血糖控制及孕妇BMI等情况进行饮食调节;根据孕妇孕前BMI、孕期增重情况以及能量分配,制定出个体化的膳食食谱。⑤体重管理:对干预组孕妇间隔7天进行体重监测,评估患者体重增长情况,并根据患者需求进行膳食方案调整,孕期增重范围以美国医学研究院公布孕期增重适宜范围为标准[11]。
此外,还对干预组的GDM患者发放自我管理记录册一本,内容包括每天是否合理饮食、运动、血糖检测等情况,每次随访时交由护师进行自我管理情况评估。
1.2.4 观察指标①所有研究对象均在建档时(0周)、12周、24周、36周和产后(42周)抽血精确测量其空腹血糖(fasting blood glucose,FBG)和糖化血红蛋白(hemoglobin a1c,HbA1c)情况,并记录孕妇各时间段的BMI情况;②记录所有孕妇妊娠结局和新生儿状况,如巨大儿、早产、子痫前期、新生儿窒息、宫内窘迫、剖宫产发生率,以及新生儿血糖水平等情况。
1.3 统计学方法
运用SPSS 20.0软件进行统计分析,计量资料以均数±标准差表示,计数资料以构成比表示。分类变量采用χ2检验进行分析,多组间变量采用方差分析进行比较,两组间比较采用LSD法,重复测量资料协方差分析,探讨GDM患者血糖指标变化情况,以P<0.05为差异有统计学意义。
2 结果
2.1 研究对象临床观察指标基线分析
正常组、对照组与干预组在建档时BMI间差异无统计学意义(P<0.05);而GBM孕妇的FBG、HbA1c高于正常孕妇(P<0.05)。见表1。
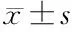
表1 研究对象临床观察指标基线比较分析
2.2 研究对象血糖变化情况
对研究对象的FBG和HbA1c数据进行重复测量资料协方差分析。GDM孕妇中干预组与对照组比较,GDM孕妇FBG水平的变化与是否采用干预显著相关(P<0.05);GDM孕妇HbA1c水平的变化与是否采用干预显著相关(P<0.05)。见图1和图2。
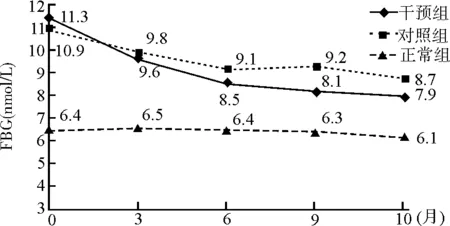
图1 GDM患者FBG指标变化情况
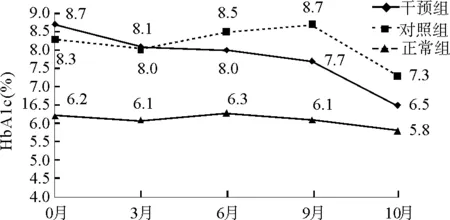
图2 GDM患者HbA1c指标变化情况
2.3 孕妇孕期体重变化情况
干预组孕妇的不同BMI分层,孕期增重情况均可控制在推荐范围内。而BMI<18.5的孕妇对照组和正常组增重低于推荐值和干预组(P<0.05);BMI为18.5~24.9的孕妇,对照组GDM患者增重较高;而BMI≥25的孕妇,对照组和正常组增重高于推荐值和干预组(P<0.05)。见表2。

表2 孕妇孕期体重增长分析
2.4 孕妇妊娠和新生儿结局分析
干预组孕妇剖宫产、巨大儿、早产儿、宫内窘迫以及新生儿低血糖发生率低于对照组(P<0.05);此外,干预组孕妇剖宫产、宫内窘迫以及新生儿低血糖发生率高于正常组(P<0.05)。见表3。

表3 孕妇妊娠和新生儿结局分析 n(%)
3 讨论
3.1 妊娠期干预能有效控制GDM患者血糖
妊娠期孕妇各种激素的变化会导致糖脂代谢的紊乱。本研究对GDM孕妇实行个体化的体重管理和饮食控制干预,结果发现,GDM孕妇的FBG和HbA1c水平明显高于正常孕妇。在矫正孕妇基线数据和时间因素对研究对象血糖指标变化的影响后,进行干预管理的GDM孕妇血糖逐渐受到控制,尤其是在孕晚期胎盘激素分泌增加的情况下,孕妇血糖控制较好,这与朱晓霞[12]研究结果一致。本研究还通过HbA1c评估孕妇过去8~12周血糖变化的平均水平,发现孕中后期GDM孕妇的HbA1c水平高于正常孕妇,但干预组GDM孕妇的HbA1c控制要好于对照组。鉴于GDM对孕妇和婴幼儿的不良影响,GDM孕妇孕期血糖的控制至关重要,本研究中8%左右的孕妇血糖控制较差,而进行膳食结构的改变,尤其是孕妇在按照膳食食谱摄入并进行合理的饮食控制后,其血糖控制情况效果良好。但在孕中后期,常规护理组的GDM孕妇血糖控制明显低于干预组,部分GDM孕妇也在询问饮食控制、运动等问题。这提示在临床工作中,不仅要加强对GDM孕妇的教育措施和饮食指导,也要提高对孕中后期GDM孕妇血糖检测的重视,及时发现GDM孕妇可能出现的问题。
3.2 妊娠期干预可有效控制GDM孕妇的体重增长
孕妇孕期体重增长过度和GDM都是巨大儿发生的独立危险因素[13-14]。本研究对孕妇进行饮食把控的同时,也严格按照每周进行一次体重监测的方式来评估GDM孕妇的体重增长。GDM孕妇在体重管理和饮食调整的干预下,可以更好地控制体重增长情况;无干预措施偏瘦或超重的孕妇体重增长均不合理,这与徐铭欣等[13]研究结果相符。GDM孕妇体重的管理极为重要,极少数的孕妇会自主控制或注意自身孕期体重情况,加之目前孕妇的体重增长情况在国内并无统一标准。因此,建立适合国内孕妇增重标准是必要的;同时,要加强GDM孕妇的“知-信-行”行为,切实做到改善自我的饮食和运动等行为,在体重控制方面,做到每周体重的测量和饮食记录;此外,在临床干预中还要加强GDM孕妇的心理干预和疏导,调节好孕妇的心理情况。
3.3 妊娠期干预可降低不良妊娠结局的发生
研究结果显示,干预组GDM孕妇剖宫产、巨大儿、早产儿、宫内窘迫以及新生儿低血糖发生率低于对照组。这主要由于GDM孕妇体重增长、早期血糖可以得到良好控制,降低了体重增长过度和GDM对不良妊娠的影响[14]。和正常孕妇相比,GBM孕妇的巨大儿、早产儿的发生率已与正常孕妇并无差别;但是剖宫产、宫内窘迫和新生儿低血糖的发生情况,GDM孕妇依然高于正常孕妇。GDM患者选择剖宫产主要是因为孕妇或家属在知情同意下,了解到自然分娩时体能消耗较大、胎儿宫内情况复杂以及孕产妇自身安全等问题;此外,GDM导致孕妇出现糖尿病酮症酸中毒是导致胎儿宫内窘迫的重要原因。因此,就降低GDM孕妇不良妊娠结局而言,制定个体化膳食食谱、进行体重管理以及加强护理人员主动干预和孕妇家属的参与度是必要的措施;同时也需要加强针对GDM孕妇分娩新生儿的监护,以降低新生儿疾病的发生。
本研究也存在一定的局限性,首先孕妇并未能完全按照膳食食谱进餐,尤其是孕早、中期,导致干预效果不理想;此外,孕妇虽为自愿参与干预,但可能存在选择偏倚。总体来说,对GDM孕妇应用个体化的体重管理和饮食控制可有效控制血糖,调节GDM孕妇孕期体重增长情况,降低不良妊娠结局的发生率,但同时要注意孕初期孕妇的BMI分层增重情况。
